Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Когда происходит защемление локтевого нерва – одного из трех основных нервов руки, то развивается его компрессионное поражение в виде мононевропатии верхней конечности; ее код по МКБ-10 – G56.2. Компрессивная невропатия является одним из наиболее интересных, но в то же время самых сложных аспектов хирургии кисти. Компрессионная или захватная невропатия возникает в результате сдавливания или защемления нерва в какой-то момент в течение его хода в верхней конечности. Это может привести к изменению функции и, если не лечить, приводит к значительной ограничению функции руки. Поэтому нужно диагностировать и лечить эти состояния на ранней стадии. [1]
Эпидемиология
Защемление локтевого нерва в локтевом суставе — вторая по частоте компрессионная невропатия в руке. Заболевание может серьезно мешать повседневной жизни и работе. Тем не менее, эпидемиологические исследования с учетом факторов риска проводятся редко. [2]
Точная статистика случаев защемления локтевого нерва неизвестна, однако, как показывает клинический опыт, его компрессия в локтевом суставе является второй по частоте причиной нейропатии верхних конечностей. Однако, Монделли провел ретроспективное исследование на основе электромиографии и оценил стандартизированную годовую частоту сдавления локтевого нерва в локтевом суставе в 20,9 на 100000. [3] Распространенность компрессии локтевого нерва оценивается в 1% в Соединенных Штатах. [4]
Специалисты отмечают, что среди периферических мононейропатий на первом месте по распространенности – синдром запястного или карпального канала, возникающий при защемлении срединного нерва руки; на втором – синдром кубитального туннеля при защемлении локтевого нерва в локтевом суставе.
Классификация
Невропатия (нейропатия) локтевого нерва (сопутствующее название — капральный туннельный синдром локтевого нерва) имеет свою классификацию, которая не такая обширная, как у других недугов. Так, в зависимости от причины возникновения воспаление локтевого нерва бывает:
- Первичное.
- Вторичное.
Первичное связано с наличием недуга, независимо от факторов, которые могут спровоцировать защемление или невропатию (длительное опирание на локоть и т. п.). Вторичные, в свою очередь, зависят от основного заболевания или внешнего фактора (травма, инфекционное заболевание и т. п.).
Что происходит внутри при защемлении
В зависимости от места расположения недуг также может различаться:
- Кубитальное поражение.
- Защемление в области канала Гийона.
Более 70% всех случаев защемления нерва приходится либо на кубитальную область, либо на борозду Гийона, в связи с особенностями прохождения нерва.
Причины зщемления локтевого нерва
Выделяя основные причины защемления локтевого нерва (nervus ulnaris) невропатологи подчеркивают, по большей части, его травматическое происхождение из-за повреждения на уровне предплечья (код S54.0 по МКБ-10), которое относят к травмам периферических нервов. Также защемление может быть следствием травмы плечевого пояса; перелома мыщелка или надмыщелка плечевой кости; сильного ушиба локтя (особенно прямого удара по его внутренней части); вывиха или перелома локтевого сустава; травм запястья.
Нередко после травм образуются локальные рубцы, из-за неправильного срастания перелома деформируются костные структуры, возникают посттравматические контрактуры мягких тканей по ходу нерва.
Распространенными причинами компрессии являются длительное согнутое положение локтевого сустава и избыточное механическое воздействие – многократное сгибание локтя или запястья (интенсивные повторяющиеся движения); опора на локоть (давление на локтевую кость) в течение длительного времени.
Если происходит защемление нерва в локтевом суставе – в туннеле позади внутренней части локтя, диагностируется синдромом кубитального канала. [5]
Специалисты учитывают наличие врожденных и приобретенных деформаций локтевого сустава – вальгусного или варусного локтя, предрасполагающих к защемлению локтевого нерва. Cubitus valgus – деформация, при которой вытянутое вдоль тела предплечье отклоняется от него (на 5-29°). Врожденный вальгусный локоть наблюдается при синдроме Тернера или Нунан, а приобретенный может быть осложнением перелома латерального мыщелка плечевой кости. Деформация cubitus varus выражается в отклонении части вытянутого предплечья к средней линии тела.
При хроническом защемлении локтевого нерва, когда он проходит через запястье, развивается ульнарный туннельный синдром, синдром канала Гийона или локтевой синдром запястья.
Кстати оба синдрома могут быть идиопатическими. Читайте подробнее:
Причины туннельной нейропатии, симптомы и лечение
Туннельная нейропатия – это болезнь, спровоцированная поражением нервов. Патология сопровождается болью, вызванной сдавливанием периферических нервов в туннелях – специальных суженных отверстиях, в которых проходит нерв.
Виды нейропатий
Защемление нерва в анатомическом туннеле – это нейропатия. Отсюда следует, что пострадать может любой нерв, однако чаще болезнь появляется на участках, максимально близко приближенных к кости. Таким образом, наиболее подвержены болезни следующие нервы:
- локтевой;
- лучевой;
- срединный;
- малоберцовый.
Это же объясняет, почему болезнь часто развивается у людей, подверженных определенному типу нагрузок.
Причины туннельной невропатии
Анатомические туннели – это узкие отверстия, через которые проходят периферические нервы. Это костно-фиброзные, фиброзно-мышечные, апоневротические отверстия, а также каналы в связках.
Нейропатия обусловлена сдавливанием нерва при сильном сужении этого туннеля или канала.
причина проблемы заключается в патологическом сужении щели, что может быть обусловлено различными причинами, включая и генетические факторы.
Среди причин нейропатии:
- врожденные патологии и аномалии развития;
- генетическая особенность;
- чрезмерные нагрузки;
- сахарный диабет;
- травмы и переломы.
Туннели могут быть узкими от рождения, однако для появления нейропатии необходим провоцирующий фактор, которым и выступают описанные выше причины.
Отдельной причиной болезни являются нарушения обмена веществ, такие как сахарный диабет. На фоне изменения обмена веществ возможно внезапное появление нейропатической боли во время беременности.
Основную группу риска развития болезни составляют люди, регулярно подвергающиеся однообразным физическим нагрузкам. Болезни подвержены спортсмены, некоторые представители рабочих профессий (токарь, маляр), а также люди, длительно работающие за клавиатурой.
Признаки нейропатии
Каждому виду болезни присущи свои симптомы. Пациентам часто бывает сложно самостоятельно определить локализацию повреждения, поэтому важно знать общие признаки таких патологий:
- ноющая боль;
- локальная потеря чувствительности;
- усиление боли при движении конечностью или при нагрузке;
- возможно локальное онемение;
- ощущение «бегающих мурашек».
Если болевой синдром появился после длительной нагрузке – это нейропатия. Точно определить, какой периферический нерв поврежден, а также назначить лечение, может только врач-невролог.
Компрессионно-ишемические поражения нервов
Туннельная невропатия развивается из-за сужения канала, что вызывает защемление нерва. Это может произойти из-за чрезмерной нагрузки или травмы.
Также различают компрессионно-ишемическую форму патологии, которая обусловлена сдавливанием нервов и сосудов в результате долгого прибывания в одной позе.
Часто при этой форме болезни страдает срединный нерв, проходящий от плечевого сустава, через подмышечную впадину и до кисти руки. При компрессионно ишемической невропатии срединного нерва наблюдается сильный болевой синдром и ограничение подвижности пальцев кисти.
Наиболее распространенная причина такой формы болезни – это сон в неудобной позе.
Болезнь часто называется «параличом медового месяца», так как такая компрессия нерва возможна в случае, если во время сна совершается давление на область плеча и подмышечной впадины, например, когда голова женщины ночью покоится на плече мужчины.
Часто такая проблема сопровождает людей, которые носят тяжелые рюкзаки или сумки на плече. Длительная нагрузка провоцирует сдавливание нерва и развитие болевого синдрома.
Нейропатия локтевого нерва
Нейропатия локтевого нерва считается одной из самых распространенных форм болезни. Причинами патологии являются:
- удары локтем;
- перелом или вывих локтя;
- упор на локоть в течении длительного времени, обусловленный профессиональной деятельностью;
- артроз;
- передавливание нерва в области запястья.
С этой проблемой часто сталкиваются люди рабочих профессий при обращении с некоторыми инструментами, которые сдавливают нерв в области запястья. Болезнь может начаться из-за приобретенной аномалии локтевой борозды. Это часто встречается у людей, чья работа сопряжена с длительным повторением однообразных движений рукой в области локтя, например, при штамповке или во время сверления.
При компрессионно-ишемической невропатии локтевого нерва наблюдаются симптомы:
- боль при нагрузке руки;
- боль при давлении на костный выступ плеча;
- ограничение движения пальцами;
- чувство онемения в области предплечья.
Такая форма патологии может сопровождаться ощущением «бегающих мурашек» в области предплечья.
Причины боли в кисти
Люди, занимающиеся работой, которая сопровождается повторяющейся нагрузкой на кисти рук, часто сталкиваются с проблемой внезапного болевого синдрома в этой области.
Это заболевание, известное как туннельный синдром запястья, является частым спутником офисных работников, писателей, пианистов, штукатурщиков и токарей. Многократно повторяющиеся однообразные движения приводят к уплотнению карпального канала.
В результате он сдавливает срединный нерв и появляется боль. Такая же проблема может возникнуть при длительном воздействии вибрации, например, при работе с отбойным молотком.
Симптомы синдрома карпального канала:
- ноющая боль, усиливающаяся при нагрузке;
- онемение первых трех пальцев руки;
- ослабление мышцы, расположенной над большим пальцем;
- усиление боли в ночное время;
- ограниченное движение первыми тремя пальцами;
- потеря чувствительности руки.
Особенность такой боли заключается в том, что она не проходит даже в состоянии покоя. Болевой синдром может усиливаться в ночное время суток и отдаваться в область предплечья.
Возможные осложнения
Любое повреждение периферических нервов может иметь негативные последствия. Вероятность развития осложнений во многом зависит от степени повреждения.
В запущенных случаях существует риск развития атрофии мышц вокруг поврежденного нерва. При хроническом заболевании к симптомам болезни присоединяются следующие признаки:
- нечувствительность кожи вокруг поврежденного нерва к изменению температуры;
- общая слабость;
- быстрая утомляемость;
- отечность и синюшность кожи.
Своевременная диагностика проблемы и правильно подобранное лечение помогают избежать развития негативных последствий, поэтому при появлении боли необходимо сразу обратиться к неврологу за консультацией.
Диагностика повреждения нерва
Диагностировать туннельный синдром или компрессионно-ишемическую невропатию может только врач-невролог. Диагноз ставится после анализа жалоб пациента. Врач обязательно проведет тест, который позволяет оценить степень повреждения нерва и его локализацию. Пациент должен будет совершить несколько простых движений поврежденной конечностью.
Для оценки степени повреждения необходимо проанализировать проводимость нерва с помощью специального обследования.
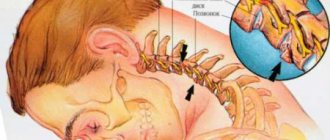
Часто боль в предплечье или запястье бывает обусловлена остеохондрозом шейного отдела. При остеохондрозе возможно раздражение нервных корешков спинномозгового канала, которые посылают болевые импульсы в разные части тела. При наличии нестабильности в шейном отделе у пациента необходимо дополнительно сделать МРТ, чтобы точно выяснить причину боли.
Лечение нейропатии
Для лечение нейропатии применяется:
- декомпрессия пораженного нерва;
- симптоматическое лечение болевого синдрома;
- снятие спазма мышц;
- массаж и физиотерапевтические методы;
- оперативное вмешательство.
Декомпрессия включает ликвидацию провоцирующего фактора (зачастую это профессиональная деятельность) и фиксацию больной конечности в анатомически правильном положении. С этой целью применяют ортезы и бандажи. Ношение ортеза помогает снять нагрузку с больной конечности. Также на время лечения пациенту рекомендован покой.
Для снятия боли применяют анальгетики или нестероидные противовоспалительные средства. При остром болевом синдроме показаны инъекции кортикостероидов. Эти препараты также снимают воспалительный процесс.
Боль при нейропатии часто бывает усугублена спазмом мышц. Для лечения состояния применяют противосудорожные препараты или миорелаксанты. Больным показаны лекарства сосудорасширяющего действия, как в таблетках, так и для местного нанесения. Это способствует улучшению кровоснабжения, снятию спазма и улучшению местных обменных процессов, что ускоряет процесс восстановления.
С целью декомпрессии нерва применяют мануальные техники. Это позволяет избавиться от сдавливания и улучшить местное кровоснабжение. Важен массаж при риске развития атрофии мышц.
Хорошим эффектом при лечении невропатических болей обладает акупунктура. Иглоукалывание помогает быстро снять спазм и улучшить общее самочувствие.
Тем не менее, заменять лечение одними лишь физиотерапевтическими методами не рекомендуется, так как для получения терапевтического эффекта необходимо не менее 10 процедур, тогда как при медикаментозном лечении облегчение наступает быстрее. Терпеть боль нельзя, это может усугубить проблему.
Оперативное вмешательство
При неэффективности медикаментозного лечения врачом принимается решение о декомпрессии нерва хирургическим путем. Такая операция проводится быстро и не требует длительной реабилитации.
В ходе операции осуществляется рассечение связок, что способствует снятию давления на нерв. В некоторых случаях может понадобиться невролиз, в ходе которого иссекаются рубцовые образования и пораженные ткани вокруг поврежденного нерва.
Показаниями к оперативному вмешательству являются хронические и повторяющиеся нейропатии, обусловленные особенностями профессиональной деятельности пациента.
Лфк при защемлении нерва
Часто нейропатия ограничивает движения пациента. В этом случае для скорейшего восстановления двигательной активности показан курс лечебной физкультуры (ЛФК).
Упражнения необходимо делать под контролем врача в специальном кабинете поликлиники. ЛФК при невропатии особенно рекомендуется тем пациентам, которые часто сталкиваются с такой проблемой. Регулярное выполнение упражнений поможет не только быстро восстановиться после болезни, но и предупредит дальнейшее развитие заболевания.
ЛФК способствует:
- снятию спазма;
- укреплению мышц;
- улучшению двигательных функций;
- профилактике рецидива заболевания.
Лечение с помощью физкультуры необходимо начинать только после снятия боли и воспалительного процесса.
Факторы риска
Некоторые факторы риска защемления локтевого нерва включают:
- ревматоидный артрит;
- локтевой артрит, остеоартрит или деформирующий артроз;
- отек локтевого сустава;
- воспаление сухожилий (тендинит);
- синовиальный хондроматоз;
- синовиальную кисту (гигрому или ганглион) в области запястья;
- наличие надмыщелковых остеофитов;
- остеому, кортикальный гиперостоз, липому и другие мальформации;
- наличие мышечных аномалий верхних конечностей, например, у 12-15% людей имеется проходящая над локтевым нервом дополнительная короткая мышца anconeus epitrochlearis, пересекающая локтевой нерв кзади от локтевого туннеля.
- мужской пол и перелом локтевого сустава предрасполагают к развитию компрессии локтевого нерва в локтевом суставе. [6], [7]
- было установлено, что курение является фактором риска развития компрессии локтевого нерва. [8]
Боль в области локтя при гемофилии
Если болевые ощущения в локтевом суставе вызваны артритом, то чаще всего у такого пациента воспаление затрагивает и другие суставы, помимо локтя. Моноартрит встречается довольно редко.
- переход гемартроза в хроническое течение с возникновением синовита;
- инфицирование содержимого сустава с развитием гнойного артрита;
- выпадение нитей фибрина в полости сустава и формирование в нем спаек, приводящих к образованию контрактур и анкилозов.
Патогенез
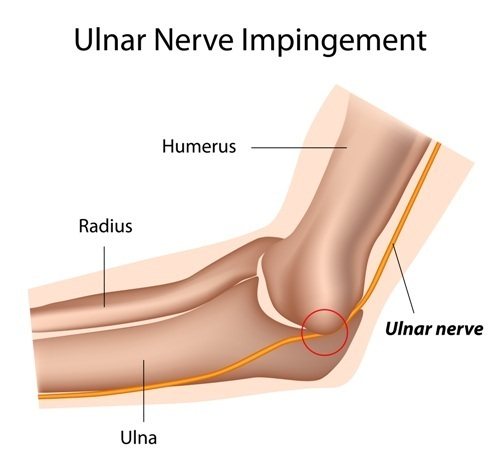
Анатомо-топографические особенности локтевого нерва, который является одной из пяти концевых ветвей плечевого сплетения (brachial plexus) – среднего пучка подключичной части, во многом объясняют патогенез его защемления, поскольку по ходу нерва имеются места потенциального сжатия.
От исходной точки путь nervus ulnaris лежит вниз вдоль медиальной поверхности плечевой кости (humerus); посередине плеча нерв проходит сквозь медиальную межмышечную перегородку (называемую аркадой Струтерса) и следует внутри трехглавой мышцы плеча (musculus triceps brachii). Изредка здесь может происходить защемление локтевого нерва, поскольку в нижней части плеча он фиксируется трицепсом.
Как себя проявляет невропатия локтевого нерва или когда локоть бъет током
Среди поражений отдельных нервов невропатия локтевого нерва занимает второе место по распространенности и связано это в первую очередь с его расположением.
Парез, потеря чувствительности, болевой синдром — это далеко не полный перечень симптоматики, характерной для данного заболевания.
В данной статье рассмотрим, что же такое невропатия (неврит) локтевого нерва, лечение и симптомы данной болезни.
Анатомия локтевого нерва
Анатомия локтевого нерва (топография локтевого нерва) не самая сложная, из всех нервных отростков в теле человека, но и она имеет свои особенности.
Сам локтевой нерв выполняет проводниковую функцию, как и остальные разновидности нервов, а вот анатомическое строение у него особенное.
Так, свое начало локтевой нерв берет из спинного нерва, а если быть точным, то он выходит из медиального пучка плечевого сплетения, далее, по плечевому поясу проходит до плеча человека. Строение нервовСтоит отметить, что во время следования от спинного мозга до плеча от нерва не отходит ни одна ветвь.
Далее, от плеча он по тыльной стороне проходит до локтя, где идет по задней стороне руки. На задней поверхности локтевого сгиба нерв рассоложен максимально близко к коже.
После локтевого сгиба нерв входит в кубитальный канал и именно точка входа является одной из опасных, с точки зрения защемления или сдавливания (в кубитальной борозде нерв находится в суставе максимально близко к локтевым костям и может быть сжат мышцами либо локтевой костью, что и вызовет болевой синдром и сопутствующую симптоматику.)
Далее, после прохождения кубитального канала нерв проходит по предплечью и разделяется на две ветви: тыльную и ладонную ветви.
Иннервация кожи и мышц запястья ложится на тыльную ветвь. Ладонная ветвь проходит по тыльной стороне ладони и иннервирует кожу ладони и чувствительность мизинца, безымянного и частично среднего пальцев.
Кроме того, она разделяется на глубинную и поверхностную ветви. Поверхностная как раз и отвечает за иннервацию кожи, а глубинная за мышечную чувствительность.
Глубинная ветвь входит в Гийонову борозду (канал Гийона) где может быть также сжата или сдавлена, в связи с близким расположением мелких запястных костей.
Топографическая особенность строения нерва важно в определении причины заболевания.
Классификация
Невропатия (нейропатия) локтевого нерва (сопутствующее название — капральный туннельный синдром локтевого нерва) имеет свою классификацию, которая не такая обширная, как у других недугов. Так, в зависимости от причины возникновения воспаление локтевого нерва бывает:
Первичное связано с наличием недуга, независимо от факторов, которые могут спровоцировать защемление или невропатию (длительное опирание на локоть и т. п.). Вторичные, в свою очередь, зависят от основного заболевания или внешнего фактора (травма, инфекционное заболевание и т. п.).
Что происходит внутри при защемлении
В зависимости от места расположения недуг также может различаться:
- Кубитальное поражение.
- Защемление в области канала Гийона.
Более 70% всех случаев защемления нерва приходится либо на кубитальную область, либо на борозду Гийона, в связи с особенностями прохождения нерва.
Симптомы
Симптомы защемления локтевого нерва отличаются, в зависимости от места повреждения или воспаления.
Так, при кубитальном варианте недуга:
- снижение чувствительности в локте;
- болезненность локтевой ямки (при длительном воздействии на нерв боль начинает распространяться на пальцы и на поверхность вокруг локтя);
- проблемы с отведение мизинца в сторону (это действие вызывает трудность);
- мышечная слабость;
- снижение двигательной активности в руке, онемение;
- кисть принимает вид «птичьей» или «когтистой» лапы.
В случае с синдромом Гийена:
- парез пальцев (мизинец, безымянный и часть среднего), ладони, конечность может отечь или онеметь;
- паралич;
- могут болеть выше названные пальцы именно со стороны ладони.
В основном симптоматика в указанных выше случаях идентична, за тем лишь исключением, что поражение не затрагивает тыльную сторону кисти, если речь идет о защемлении нерва в канале Гийена.
Стоит отметить, что симптоматика болезни часто усиливается в утренние часы, после пробуждения пациента (либо симптомы могут служить причиной пробуждения), так как многие больные неосознанно подкладывают руку под голову, что приводит к ее онемению и формированию указанных признаков.
Пальцы при невропатии локтевого нерва
Диагностика
Диагностика данного недуга проводится с использованием комплексной проверки. Которая, помимо стандартных неврологических тестов включает в себя и инструментальную диагностику.
Исследование заболевание проводится неврологом, который при первом посещении уточняет у пациента, что его беспокоит и характер неприятных ощущений.
К неврологическим тестам относят:
- тест на сгибание пальцев в кулак (отрицательный результат — если все пальцы сошлись в кулаке, а положительный, если мизинец несколько выступает);
- тест для оценки объема движений (рука укладывается на ровную поверхность и больной пытается царапать эту поверхность мизинцем, и развести прижатые пальцы в стороны. При наличии нервного положения, сделать это будет довольно проблематично);
- изображение знака Окей рукой (больной человек не сможет выполнить данный тест).
Так как в руке у пациента довольно много различных нервов (лучевой, срединный и т. п.) врач должен дифференцировать воспаление локтевого нерва от невралгии других нервных окончаний и корешков. Для этого больному показана инструментальная диагностика, способная показать не только причину воспаления, но и отличить ее от других болезней.
Так, инструментальная диагностика может в себя включать:
- рентгенография локтевого сустава;
- УЗИ;
- рентгенография предплечья;
- рентгенография лучезапястного сустава;
- компьютерная томография суставов;
- проверка скорости нервной проводимости;
- физическая проверка локтевого сустава;
- магнитно-резонансная томография (МРТ);
- гистологическое исследование.
Профилактика и прогноз
Прогноз данного заболевания в большинстве случаев благоприятен и не оставляет последствий, в отличие от некоторых других недугов. Однако, важное условие для отсутствия последствий — своевременное лечение.
Вылечить болезнь можно в короткий срок, главное, не затягивать.
Что касается профилактики данной болезни, можно отметить следующие рекомендации:
- избегать чрезмерных физических нагрузок;
- отказ или сокращение монотонных движений в локтевом суставе;
- гимнастика верхних конечностей отлично помогает для предотвращения защемления или воспаления локтевого нерва;
- регулярный прием витаминов;
- раз в полгода (или чаще) посещать массаж;
- следить за своим здоровьем и быть аккуратным, не допускать переломов кости, растяжений или ушибов верхних конечностей;
- регулярно посещать врача, для планового профилактического осмотра.
Итак, невропатия локтевого нерва неопасное, но неприятное заболевание, ход которого сложно предугадать. При появлении симптоматики, напоминающей данный недуг, не стоит затягивать с обращением к врачу. Лечитесь вовремя и не шутите со своим здоровьем, особенно когда дело касается нервной системы.
Источник: https://zen.yandex.ru/media/id/595f61ded7d0a69b431e48f9/kak-sebia-proiavliaet-nevropatiia-loktevogo-nerva-ili-kogda-lokot-bet-tokom-5db12b856d29c100add480db
Симптомы зщемления локтевого нерва
Локтевой нерв обеспечивает иннервацию мизинца, половины безымянного пальца и сенсорную иннервацию кожи в области гипотенара – мышечного возвышения на ладони (книзу от мизинца) и дорсальной области кисти. Он также контролирует большинство мелких мышц кисти (участвующих в ее сгибании и разгибании медиальных и дистальных фаланг пальцев) и две крупные мышцы передней части предплечья, которые сгибают и отводят руку в запястье и поддерживают захватывающие усилия верхних конечностей.
Поэтому в результате его защемления возникают моторные, сенсорные или смешанные – моторно-сенсорные симптомы. При этом самые первые признаки – сенсорные, которые проявляются в потере чувствительности безымянного пальца и мизинца и парестезии, то есть онемении или покалывании (особенно выраженных, когда локоть согнут).
Моторные симптомы выражаются в мышечной слабости (ослаблении захвата) и трудности с координацией пальцев, иннервируемых локтевым нервом. При его защемлении в локтевом суставе возникает различная по интенсивности и продолжительности невралгическая боль в области локтя, часто отдающая в плечо. Компрессия внутри канала Гайона приводит к мышечной слабости и потере й чувствительности наружной боковой и тыльной стороны кисти.
Категории нервной дисфункции (McGowan [9] и Dellon [10])
- Легкая нервная дисфункция подразумевает периодические парестезии и субъективную слабость.
- Умеренная дисфункция сопровождается перемежающимися парестезиями и измеримой слабостью.
- Тяжелая дисфункция характеризуется постоянными парестезиями и измеримой слабостью.
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует. » Читать далее.
В локтевом суставе могут развиваться различные патологические процессы, из-за которых наступает частичная или полная ограниченность движения. Защемление локтевого нерва грозит не только потерей трудоспособности, но и снижением качества жизни.
Виды неврита
Классификация неврита производится следующим образом:
По типу:
- Мононеврит – развитие воспалительного процесса происходит в одном нерве;
- Полиневрит – развитие воспаления происходит одновременно в нескольких нервах.
По течению:
- Острый;
- Подострый;
- Хронический.
По локализации
Неврит зрительного нерва – воспалительный процесс развивается в зрительном нерве; подразделяется на:
- Орбитальный (ретробульбарный) неврит — воспаление развивается в зрительном нерве, расположенного за пределами глазного яблока — от выхода из склеры до хиазмы.
- Аксиальный ретробульбарный неврит – воспаление развивается в макулопапиллярном пучке зрительного нерва, что часто сопровождается атрофией зрительного нерва и потерей зрения.
- Интерстициальный ретробульбарный неврит – воспаление развивается от оболочек зрительного нерва до нервного ствола, вглубь.
- Периферический ретробульбарный неврит – воспаление начинается с оболочек зрительного нерва, после распространяется по перегородкам на его ткань; протекает интерстициальному типу, с образованием экссудативного выпота, скапливающимся в субдуральном и субарахноидальном пространстве;
- Трансверсальный неврит – воспалительный процесс распространяется на весь зрительный нерв, изначально развивающийся в аксиальном пучке или на периферии, после захватывает остальные ткани;
- Ложный неврит зрительного нерва – аномалия в развитии зрительного нерва, по клинической картине напоминающая воспалительный процесс, при этом, атрофия зрительного нерва и зрительная дисфункция отсутствуют.
Аксиальный неврит – воспаление развивается в осевых цилиндрах нервного волокна (аксоне).
Интерстициальный неврит – воспаление развивается в соединительной ткани нерва, причиной чего чаще всего становятся аутоиммунные процессы.
Паренхиматозный неврит – воспаление изначально развивается в нервных волокнах (аксонах и миелиновой оболочке), после чего распространяется на соединительнотканные части нерва.
Вегетативный неврит – воспаление развивается в периферических волокнах вегетативной нервной системы, сопровождающееся трофическими нарушениями.
Восходящий неврит – развивается преимущественно при травмировании периферической части рук и ног, после чего патологический процесс из периферии продвигается к центру нервной системы.
Кохлеарный неврит – воспаление развивается в улитковой части слухового нерва, симптомами чего являются шумы в ушах и снижение звукового восприятия.
По клиническим проявлениям:
Неврит Гомбо – характеризуется распадом миелиновой оболочки нервных волокон, осевой цилиндр при этом остается неповрежденным.
Гипертрофический неврит Дежерина-Сотта – характеризуется гипертрофией оболочки нервных волокон, что приводит, в начале, к сдавливанию проводящей части нерва, после чего нерв начинает постепенно дегенерировать и терять свою функциональность.
Неврит Россолимо – является одной из форм гипертрофического неврита Дежерина-Сотта, характеризующаяся рецидивирующим течением и встречающаяся преимущественно в детском возрасте.
По этиологии (причине возникновения):
Травматический неврит – развитие болезни обусловлено травмой нерва.
Профессиональный неврит – развитие болезни обусловлено профессиональной деятельностью человека – отравление (химическими парами, тяжелыми металлами и другими веществами), воздействием на организм вибрации.
Инфекционный неврит – развитие болезни обусловлено инфицированием организма, инфекционными болезнями.
Алкогольный неврит — развитие болезни обусловлено употреблением алкоголя, вследствие воздействия на организм которого является выведение из организма витаминов группы В, отвечающих за функционирование нервной системы, а также омертвевших мозговых клеток (процесс омертвления клеток происходит при алкогольной интоксикации).
ul
Причины
Причины, из-за которых возникает защемление локтевого нерва, делятся на посттравматические и компрессионную невропатию.
Посттравматические причины вызывают следующие факторы:
- подвывихи;
- растяжение или надрыв локтевого нерва, когда защемило путь нерва ближе к области кости;
- боковая разновидность вывиха локтя;
- при переломе локтевого отростка, сочетающегося с вывихом локтя кпереди.
Причины компрессионной невропатии:
- артрит ревматоидного типа;
- деформирующая форма артроза;
- дегенеративные изменения костной и соединительной ткани на месте зажившего перелома;
- опухоли;
- сдавливание мышечной ткани, отвечающей за отвод мизинца.
Защемление локтевого нерва может произойти во время скелетного вытяжения.
Причины неврита
Среди основных причин неврита можно выделить:
- Травмы (различные переломы, надрывы, трещины, ушибы, поражение электрическим током, радиационное облучение и т.д.);
- Воспалительные процессы в организме различных органов (отит);
- Опухоли;
- Инфицирование организма – вирусами (вирус опоясывающего лишая), бактериями и другими патологическими микроорганизмами;
- Наличие различных заболеваний – дифтерия, корь, грипп, артрит, остеохондроз, кифоз, сколиоз, лордоз, межпозвоночные грыжи, атеросклероз, артериальная гипертензия, вегето-сосудистая дистония, туннельный синдром, аллергия, тиреотоксикоз, сахарный диабет, бруцеллез, уремия, ревматизм, герпес, сифилис, малярия, проказа, болезни крови;
- Обезвоживание организма;
- Переохлаждение организма;
- Отравления организма – пищевые, алкогольные, лекарственные, химические;
- Гиповитаминозы (недостаточность витаминов);
- Наследственные фактор (особенности строения тела).
Проявления неврита могут также проявиться при длительном пребывании в неудобной позе – во время сна, на сидячей или другой малоподвижной работе.
ul
Симптомы защемления
Основной симптоматикой проявления защемленного нерва является полная потеря чувствительности мизинца и частично безымянного пальца. Немеет рука, ощущается, как онемели пальцы, возникают признаки атрофии мышц. Могут также нарушиться функции большого пальца при сгибании.
Другие симптомы при защемлении нерва в локтевом суставе:
- Ослабевает мышечная ткань кисти.
- Между указательным и большим пальцем резко уменьшается объем мышц.
- Онемение в руке и пальцах. Потеря чувствительности мизинца и безымянного пальца. Боль пальцев кисти.
- Тяжело поднимать и опускать суставное сочленение, постоянно немеет предплечье.
- На тыльной стороне ладони ощущается покалывание.

Симптомы в виде болевых ощущений распространяются по всему периферическому пути расположения нерва и сочленению.
Профилактика
Чтобы нерв не защемлялся, когда человек опирается на локти, следует под них подкладывать мягкие валики. Также раз в несколько часов необходимо делать в работе небольшую паузу (на 5-10 минут).
Профилактика данной патологии направлена на предотвращение повторной компрессии нерва и снижение трваматизации пораженного участка.
Для этого проводится специализированная лечебная физкультура, которая препятствует атрофии мышц, массаж, лечение основного заболевания, которое может быть причиной сужения анатомического канала.
Прогноз мононевропатии локтевого нерва достаточно благоприятный и после излечения не оставляет негативных последствий. Важным условием успешного выздоровления является своевременное обращение за медицинской помощью, так как откладывать лечение в «долгий ящик» означает увеличение шансов на развития осложнений.
https://neuromed.online/zaschemlenie-loktevogo-nerva/
Диагностика
Защемление нерва в локтевом суставе диагностируется с помощью специальных тестов:
- пациента просят сжать пальцы в кулак;
- ладонь пациента находится на столе. Нужно согнуть мизинец и развести остальные пальцы в сторону;
- удерживание листа бумаги большим и указательным пальцем.
Если присутствует патология локтевого нерва в суставе, то пациент не сможет выполнить перечисленные движения.
К инструментальным методам диагностического обследования относятся следующие процедуры:
- рентгеновский снимок;
- МРТ для изучения шейного отдела позвоночника и локтевого сустава;
- электромиография. Процедура предназначена для определения тяжести поражения мышечной ткани, и степени проводимости нервных импульсов.
Если имеются подозрения на наличие опухоли, то берется биопсия.
Лечение
Лечить воспаление локтевого нерва можно амбулаторно, так как данное заболевание не требует стационарного наблюдения, за исключением оперативного вмешательства.
Способы лечения, следующие:
- консервативное;
- хирургическое;
- народное.
Консервативное лечение предполагает использование медикаментозных препаратов, которые, в свою очередь, включают:
- противовоспалительные средства (глюкокортикостероиды, диклофенак, кеторолак);
- обезболивающие (метамизол натрия, анестетические средства);
- антихолинэстеразные препараты (ипидакрин, неостигмин);
- вазоактивные лекарства (никотиновая кислота, пентоксифиллин);
- метаболиты (витамины группы В, альфа — липолиевая кислота).
Наибольший эффект вызывают инъекции указанных выше препаратов, так как увеличивается всасываемость активного вещества.
Кроме того, доктор может прописать компресс с димексидом и холод на болевую зону.
На острой стадии, когда болевой синдром только появился важно произвести двигательную блокаду руки и локтевого сустава, особенно в ночное время.
Больному рекомендована фиксирующая повязка, в большинстве случаев с использованием шины из подручных материалов (игольная спица или крепкая палка).
Дополнением к медикаментозному лечению таблетками назначают физиотерапию, которая в себя включает:
- УВЧ;
- фонофорез;
- магнитотерапия.
Отличным способом для устранения неприятных последствий воспаления (мышечной атрофии) является массаж и электромиостимуляция.
Хирургическое вмешательство (операция) показана в случае отсутствия эффекта от медикаментозных препаратов, наличия гематомы, опухоли, а также в случае развития невропатии туннельного типа.
Виды оперативного вмешательства:
- декомпрессия нерва;
- невролиз;
- удаление спаек;
- транспозиция нерва;
- удаление опухоли;
- удаление рубцов;
- удаление гематомы.
Любая операция, а тем более та, которая проводится на нервах осуществляется под анестезией. Обезболивание может проходить как при помощи общего, так и при помощи местного наркоза.
Вариант оперативного вмешательства
Естественно, для лечения невропатии локтевого нерва применяются домашние средства, которые в большинстве случаев направлены на устранение болевого симптома.
Прежде чем начать использовать народную медицину, настоятельно рекомендуем обратиться к лечащему врачу за консультацией и получить от него разрешение на применение того или иного рецепта.
Настойка из конского щавеля:
Корни конского щавеля замочить в водке в пропорции 1 к 1. А именно на литровую банку используется полбанки корней и пол-литра водки. Настоять корень не менее 10 дней и применять в виде компресса к больному месту. Эффект усиливается, если компресс делается на ночь.
Мазь из лаврового листа:
Смешать 200 гр растительного масла и 4 ст. л. мелко нарезанного лаврового листа. Настаивать мазь неделю. Втирать полученное средство необходимо в то место, которое болит до прекращения боли.
Компресс из хрена:
Хрен перетирают с сырым картофелем в пропорции 1 к 1 и добавляют в полученную смесь 1 ст. л. меда. Получившуюся смесь заворачивают в плотную ткань и прикладывают к левой или правой руке, в зависимости от локализации болевого синдрома на час. Хрен выступает, как анестетик, а картофель компенсирует его жгучее воздействие.
Упражнения для восстановления рук
Дополнительно, на этапе восстановления пациенту показаны упражнения лечебной физкультуры (ЛФК), а также занятия на специализированных аппаратах.
Как забыть о болях в суставах навсегда?
Вы когда-нибудь испытывали невыносимые боли в суставах или постоянные боли в спине? Судя по тому, что вы читаете эту статью — с ними вы уже знакомы лично. И, конечно, вы не понаслышке знаете, что такое:
- постоянные ноющие и острые боли;
- невозможность комфортно и легко передвигаться;
- постоянное напряжение мышц спины;
- неприятный хруст и щелканье в суставах;
- резкие прострелы в позвоночнике или беспричинные боли в суставах;
- невозможность долго сидеть в одной позе.
А теперь ответьте на вопрос: вас это устраивает? Разве такую боль можно терпеть? А сколько денег вы уже потратили на неэффективное лечение? Правильно — пора с этим кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью, в котором раскрыты секреты избавления от болей в суставах и спине. Ознакомиться подробнее.

Наверное, всем известно чувство, когда после удара, пришедшегося на заднюю часть локтя, по все руке распространяется острая боль. Если же надавливать на нерв постоянно, разовьется синдром кубитального канала. Эта проблема приводит к нарушению прохождения нервных импульсов и сопровождается рядом неприятных симптомов.
Боль в локте при сгибании и разгибании, обусловленная синовиальным
- болезненность при сгибании и разгибании локтя;
- припухлость и тугоподвижность сустава;
- формирование контрактур при длительном течении патологического процесса;
- гипотрофию околосуставной мускулатуры;
- в некоторых случаях – похрустывание при движениях в пораженном суставе;
- иногда при поверхностно расположенных внутрисуставных тельцах их можно определить наощупь.
- отёчность и сильная боль в суставе;
- ограничение в подвижности;
- усиление болевого симптома при попытках совершить повторные движения рукой.
Синдром кубитального канала – что это?
Данное заболевание встречается часто. Синдром кубитального канала – синдром сдавления локтевого нерва. Последний проходит по внутренней поверхности локтевого сустава. В области за наибольше выпирающей костью локтевой нерв ближе всего подходит к костной ткани и коже. Из-за этого люди, ударяясь локтем, и ощущают резкую простреливающую боль, доходящую до кончиков пальцев. И чем сильнее становится давление на нерв, тем отчетливее чувствуется покалывание, онемение и болезненность.
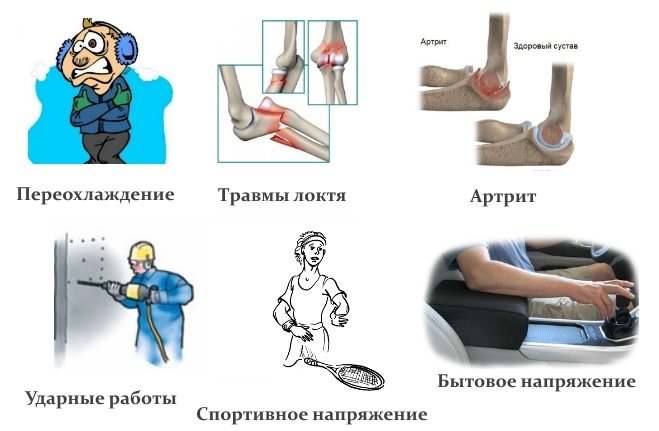
Развивается синдром кубитального канала по разным причинам. Среди основных можно выделить такие:
- Многократная травматизация. Эта причина считается самой распространенной. При совершении монотонных, часто повторяющихся сгибаний – разгибаний локтя воспаляется сухожильная дуга, и ее края становятся значительно толще. Как следствие – канал сужается.
- Перелом. Травмы локтевых отростков или нижнего отдела плеча способны изменять анатомические особенности кубитального канала. К аналогичным последствиям может привести и формирование шпор, кист. Потому нередко синдром кубитального канала развивается на фоне сильных ударов локтем.
- Продолжительное давление на локтевой нерв. Часто синдром возникает у водителей и офисных работников, которые много времени проводят, опираясь на локти.
Причины возникновения
Из плечевого нервного сплетения к кисти отходит локтевой нерв, несущий нервные импульсы к мышцам сгибателям кисти. Он отвечает за работу мышц мизинца, а также приводит мизинец, безымянный и указательный пальцы к среднему. Наиболее частое заболевание этого нерва – невралгия или неврит.
Проблемы с локтевым нервом чаще всего встречаются у людей, вынужденных большую часть своего времени проводить за компьютером. При этом офисные сотрудники имеют привычку часто опираться на локоть, что приводит к травмам локтевого нерва, расположенного неглубоко на этом участке руки.
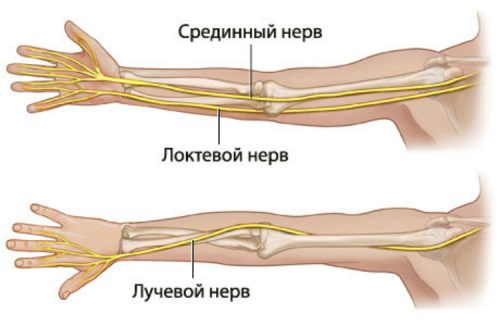
Нередки случаи, когда одновременно с локтевым поражается и лучевой нерв, который проходит совсем рядом с ним. В этом случае клиническая картина будет выглядеть как одновременное проявление невралгии лучевого и локтевого нервов.
Помимо сидячей работы за письменным столом, на развитие неврита локтевого нерва могут повлиять следующие факторы:
- инфекционные заболевания;
- сахарный диабет;
- сбой в работе щитовидной железы;
- травма руки, при которой были повреждены нервные окончания;
- переохлаждение организма;
- дефицит минеральных веществ в организме;
- возрастные изменения;
- сосудистые патологии, при которых нерв не получает в нужном количестве питательные вещества;
- злоупотребление алкоголем;
- остеохондроз, грыжи межпозвоночных дисков.
Синдром кубитального канала – симптомы

Среди ранних признаков болезни – онемение внутренней части кисти, безымянного пальца и мизинца, которое иногда перерастает в болезненность. Такими симптомами кубитальный туннельный синдром проявляется после продолжительного пребывания локтя в сдавленном – согнутом – положении. Кисть при этом практически не сгибается, ее очень тяжело отводить в стороны.
На более поздних стадиях появляются признаки выраженного кубитального синдрома. Наблюдается западание межкостных мышц, затрудняется движение большого пальца, ослабляется хват. И все эти симптомы с течением времени только становятся более интенсивными. Если подозрения на синдром кубитального – локтевого – канала не проходят за месяц, желательно посетить специалиста в срочном порядке.
Клинические проявления
- При позиционном кубитальном туннельном синдроме обычно не проявляется.
- Положительная перкуссионная проба Тинеля над кубитальным каналом (но может быть положительным также и на другой стороне).
- Снижение чувствительности по тыльной и ладонной поверхности локтевого края кисти, на пятом пальце и половине четвертого пальца.
- Слабость глубокого сгибателя четвертого и пятого пальцев.
- Положительный симптом Froment’s:
- Кончик первого пальца сгибается будто при захвате карты между подушечкой первого пальца и лучевой стороной головки второй пястной кости
- Для захвата используется длинный сгибатель первого пальца (передний межкостный нерв), так как приводящая первый палец мышца и первая тыльная межкостная мышца не функционируют при выполнении щипкового захвата.
- Приведение первого пальца осуществляется длинным разгибателем и/или за счет собственного веса.
- Латеральный ключевой захват осуществляется длинным сгибателем первого пальца.
Защемление локтевого нерва – лечение в домашних условиях
Если ее удалось определить на ранней стадии, то при такой болезни, как синдром кубитального канала, лечение предполагается консервативное. Первое, что нужно сделать – изменить нагрузки на локтевой сустав. Если последний будет реже сгибаться и разгибаться, давление на нерв уменьшится. На ночь, во избежание передавливания, сустав желательно фиксировать шинами. Придется следить и за тем, чтобы за рулем и перед компьютером локоть оставался разогнутым.
Заболевание кубитальный синдром локтевого нерва лечение медикаментозное тоже предполагает. Пациентам, как правило, прописывают:
- противовоспалительные средства – Ибупрофен, Парацетамол;
- витаминные комплексы – Мильгамма, Нейромультивит;
- лекарства, способствующие восстановление миелиновой оболочки – Копаксон, Глицин (такие назначаются при нейропатиях).

Перед тем как лечить синдром кубитального канала, обязательно следует проконсультироваться со специалистом. Большинство врачей рекомендует сочетать медикаментозную терапию с массажем. Эта процедура способствует понижению мышечного напряжения. Достигается эффект за счет улучшения кровообращения и оттока лимфы. Кроме того, массаж уменьшает отек в мягких тканях и восстанавливает их нервную проводимость, стимулирует метаболизм, повышает мышечный тонус.
В большинстве случаев неотъемлемой частью терапии становится ЛФК. Лечить кубитальный синдром при помощи спортивных разминок просто, но эффективно. Выполнять все упражнения следует сидя. Локти при этом должны стоять под 90 градусов к поверхности стола. Комплекс состоит из таких упражнений:
- Устранить туннельный синдром кубитального канала можно, двигая пальцами. Сначала их следует по очереди поднимать и опускать. Следующий этап – выполнение вращательных движений. Финал – опускаются и поднимаются все пальцы, кроме большого.
- Необходимо сильно сдавливать фаланги пальцев на больной руке, даже если для этого требуется превозмогать боль.
- Последнее упражнение – отведение пальцев (каждого по очереди) в стороны. Если нужно, можно помогать себе здоровой рукой.
Одно из самых полезных народных средств – красная глина. В нее нужно добавить несколько капель уксуса, раскатать в лепешку и на ночь прикладывать к больному локтю. Через три дня защемление локтевого нерва начнет проходить. При необходимости глину можно заменить листком хрена. Действует это средство так же, но его для большей эффективности нужно укутывать теплым платком.
Как избавиться
Лечение невралгии локтевого нерва полностью зависит от причин, которые вызвали заболевание. Это обязательно приём противовирусных и антибактериальных препаратов. При нарушении кровообращения вводится папаверин. Обязательно применение витаминов группы В, что оказывает положительное действие на нервную систему. Для снятия отёка – мочегонные.
Для борьбы с воспалением используются лекарства из , которые можно принимать в форме таблеток или использовать как мази.
После того, как болевой синдром будет снят, следует начать физиотерапевтические процедуры, которые направлены на восстановление и улучшение трофики тканей. Массаж и лечебная физкультура помогают поддерживать тонус мускулатуры предплечья и запястья.
Со второй недели лечения лекарствами врач может порекомендовать электрофорез, УВЧ, импульсные токи.
По рекомендации лечение симптомов невралгии локтевого нерва можно проводить и в домашних условиях, но только если заболевание не имеет остро выраженных симптомов и находится на первой стадии своего развития.
Травматическое повреждение лечится в условиях отделения. Здесь требуется обязательная рентгенография, которая покажет, что стало причиной воспаления, а также позволит выяснить, на какой стадии заживления находится перелом.
После выздоровления следует избегать дальнейшего воздействия провоцирующих факторов – переохлаждения, запущенных инфекций и вирусных заболеваний. Обязательно соблюдать режим труда и отдыха, отказаться от сидячего образа жизни и обязательно посещать бассейн и спортивный зал.
Анатомо-физиологическая справка
Понять, что именно вызвало нарушение функций локтевого нерва невозможно без самых элементарных знаний анатомии человечьего тела, так как, только таким образом можно получить полную картину хода нервных волокон в локте.
Локтевой нерв – это длинный нерв, находящийся в плечевом сплетении. В его состав входят биологические волокна СVII-CVIII (7-го и 8-го шейных), которые выходят напрямую из спинного мозга.
На саму руку нерв попадает прямиком из подмышечной ямки и перемещается в межмышечную перегородку медиальной области посередине плеча и ложится в костно-фиброзный канал, который образовывается внутри плеча, сухожилия и запястья. Данный канал в медицинской литературе называется капительным либо канал Муше.
Именно в этом месте локтевой нерв находится практически на самой поверхности и максимально близко к костям и именно здесь чаще всего происходит сдавливание нервных волокон.
Как правило, каждый, кто хотя бы раз в жизни травмировал свой локоть, будь то перелом или простой удар об дверную ручку, чувствовал достаточно неприятные ощущения, которые вызывают моментальное обострение болевого синдрома (также нерв в любой момент можно самостоятельно пропульсировать в этом месте и хорошо прочувствовать его на ощупь).
После того как фибра постепенно выходит за пределы данного канала, то она оказывается между предплечными мышцами, но все-таки часть ее окончаний находятся в области мышц. Переходя к границе предплечья она разделяется на несколько частей (внешнюю и тыльную), а также на небольшую ладонную ветвь, переходящая из предплечья в ладонную связку и запястье. Данный отдел человеческого тела отвечает за восприятие внешнего мира, — происходит сгибание и разгибание конечности.
Анатомические знания способствуют быстрейшей диагностике патологии.
Частые причины болезненности
Патологии суставных костей, связок, мышц провоцируют боли в локтевых суставах. Причины этого могут быть разнообразными.
Чаще всего проблема вызывается:
- Бурсит локтевого сустава — лечение в домашних условиях народными средствами
- Наружным либо внутренним эпикондилитом (в 80% случаев).
- Позвоночными патологиями – межпозвонковой грыжей грудного отдела, когда появляются «отраженные» локтевые боли (около 20%).
- Артрозом (до 10%).
- Артритом (около 7%).
- Травмами.
Эпикондилит
Одна из основных причин болезненности – эпикондилит, которым человек способен заболеть в любом возрасте. Боли возрастают при нагрузках, подъеме и переносе груза, причиной бывают травмы и перенапряжения. При ощупывании неприятные ощущения возникают по сторонам сустава, у боковых косточек.
Позвоночная грыжа
При проблемах с грудным изгибом позвоночника характер боли несколько иной. Она, как правило, отдает в руку, поэтому кажется, что болит вся конечность. Обычно болевые ощущения вызываются зажатием нервов при позвонковой грыже грудного отдела спинного хребта. Сначала они незначительны и проявляются лишь при нагрузках, но далее усиливаются, становятся резкими и острыми. Такие приступы имеют название прострелы.
Важно! Внезапный приступ боли в правой руке бывает показателем инфаркта миокарда.
Артроз
При артрозе ноющие боли – это следствие разрушения суставных хрящей. При полном сгибании/разгибании рук появляется дискомфорт и хруст.
Артрит
При артритах боли бывают даже в покое, а во время прикосновения они усиливаются. Пораженное место отечное, красноватое на вид, отмечается повышение температуры. Артритам часто сопутствует бурсит — воспаление околосуставной сумки как результат травмы или постоянного раздражения этой области (человек облокачивается). При этом с внешней стороны руки возникает образование, при надавливании эластичное, которое наполнено жидкостью.
Бурсит
Травмы
Из травм наиболее часты переломы, вывихи, а также растяжения и разрывы сухожилий. Причиной патологий бывают механические повреждения, удары, аварии. В таких случаях возникает сильная болезненность, которая нарастает при движении или прикосновении. Имеются отеки, гематомы, сам сустав деформируется. При падениях и ударах нередко появляются ушибы тканей, а вывихи случаются, если человек упадет на вытянутую руку. При подвывихах симптомы похожи, хотя несколько слабее. Подобные травмы могут сопровождаться разрывами связок и околосуставной капсулы, при этом болит весьма сильно, становится невозможно двигать поврежденной конечностью.