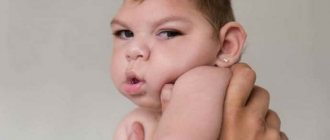
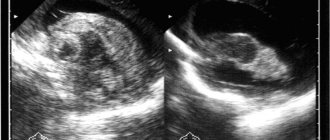
Диагноз вентрикуломегалия ставится при обнаружении патологического увеличения боковых желудочков головного мозга. При этом состоянии нарушается отток ликвора из желудочков в спинной мозг. Вентрикуломегалия у ребёнка может приводить к нарушениям в работе центральной нервной системы, неврологическим проблемам, развитию ДЦП.
Для профилактики заболевания необходимо планирование беременности. Это позволяет предупредить в будущем влияние на плод возможно имеющихся у родителей инфекций, принимаемых препаратов, наследственных факторов, могущих послужить развитию вентрикуломегалии; чем опасно отсутствие медицинского контроля в течении вынашивания плода, так это отсутствием возможности ранней коррекции любых отклонений.
Причины, проявления, диагностика и лечение вентрикуломегалии у плода
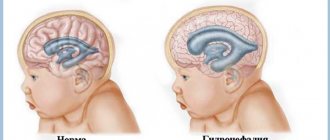
Вентрикуломегалия у плода – это увеличение боковых желудочков головного мозга. Патология возникает в период внутриутробного развития и приводит к нарушению функциональности ЦНС.
У новорожденных с таким диагнозом наблюдаются неврологические расстройства, отставание в развитии.
Согласно международной классификации болезней (мкб) 10 пересмотра, заболевание включено в группу Q00-Q07 – «Врожденные аномалии (пороки развития) нервной системы».
Нормативные и патологические параметры БЖ
Анализ структур головного мозга у плода проводят во втором триместре, в период между 18 и 27 неделями беременности. В большинстве случаев патологические изменения обнаруживаются на плановом УЗИ. Диагноз также ставят на 30-33 недели беременности.
Таблица нормы боковых желудочков (БЖ) у плода
| Возраст плода/ребенка | Ширина БЖ в мм |
| 18 недель | 4,9 – 7,5 |
| 27 недель | 5,6 – 8,7 |
| новорожденный | 23,5 |
| 3 мес. | 36,2 |
| 6-9 мес. | 60,8 |
| 12 мес. | 64,7 |
Расхождения в измерениях параметров на 0,1-0,3 мм является нормой.
Степени расширения желудочков (на сколько мм увеличиваются от нормативных показателей):
- 1-я (легкая, незначительная) – увеличение глубины тел 1 и 2 бассейнов от 5 до 8 мм, боковое искривление сглаживается, очертания становятся более округлые, 3 и 4 желудочки остаются без изменений;
- 2-я (средней степени тяжести, умеренная) – тело расширяется до 9-10 мм сверх нормы, увеличение равномерное со всех сторон, 3 желудочек увеличивается на 6 мм, 4 – в пределах анатомической нормы;
- 3-я (тяжелая, выраженная) – глубина тел расширяется на 10-21 мм и более у всех желудочков, увеличиваются подпаутинные цистерны мозга.
Заболевание носит односторонний (левосторонний, правосторонний) или двусторонний характер (бивентрикуломегалия).
В чем причина патологии
Одна из причин развития вентрикуломегалии у плода – перенесенная вирусная инфекция на ранних сроках беременности, TORCH-синдром. Заболевание может быть спровоцировано инфекционным поражением мозга в перинатальный период (предродовой).
Редко причиной патологии является неонатальный сепсис – заражение крови у грудничка первых 28 дней жизни.
Во многих источниках можно встретить информацию о том, что в большинстве случаев заболевание диагностируется у детей, матери которых старше 35 лет.
Это аргументируют большим риском генетических поломок в организме женщины. Нет четкой статистики (процентного соотношения) ВОЗ в данном вопросе, а клиническая практика опровергает такое утверждение.
Дети с вентрикуломегалией рождаются и у женщин в возрасте 20-28 лет.
В Центре медицинских исследований Детройта (США) с 1992 по 1994 гг. проводилось наблюдение за беременными в предродовом периоде.
Полученные научные данные изложены в издании «Слабовыраженная изолированная вентрикуломегалия: связанные с ней аномалии и наблюдения» Mark W. Tomlinson, Marjorie C. Treadwel, 1997.
Женщинам, у плода которых были увеличены боковые желудочки на 11-15 мм, проводили цитогенетические анализы. В 10-12% случаев была выявлена положительная взаимосвязь между заболеванием и хромосомными отклонениями.
Факторы, ведущие к развитию патологии:
- многофункциональная незрелость ЦНС;
- увеличение реабсорбции (обратное всасывание) бикарбонатов почками, в результате чего наступает метаболический ацидоз (окисление крови);
- нарушение гемодинамики плода (движения крови по сосудистому руслу);
- перинатальная гипоксия (внутриутробный дефицит кислорода);
- травмы во время родовой деятельности.
Перечисленные факторы приводят к заболеванию не только у младенцев, а также у детей и подростков до 18 лет. У взрослых встретить вентрикуломегалию можно крайне редко.
В научном издании «Нейрохиругия и неврология детского возраста» Л. В. Кузнецова, 2007, собраны данные многочисленных клинических исследований. По их результатам у 50-64% пациентов присутствует стабильная вентрикуломегалия неясной этиологии (идиопатическая).
Как проявляется болезнь
Заболевание часто протекает без неврологической симптоматики. Также отсутствует гипертензионно-гидроцефальный синдром. Это значит, что для болезни не характерно повышение внутричерепного давления.
На начальной и средней стадии внешние изменения анатомии головы не наблюдаются. Если нет отклонений в поведении, психике ребенка, родители не в состоянии самостоятельно обнаружить болезнь. Заподозрить патологию может педиатр при плановом осмотре первые месяцы жизни.
Тяжелая вентрикуломегалия у маленького ребенка развивается при запущенном течении болезни. Заметно увеличивается объем головы, выступают лобные части, вздуваются поверхностные вены.
Субъективные симптомы:
- конвульсии, судороги по типу эпилептических;
- головные боли разной интенсивности;
- нарушение сна, снижение физической активности;
- отставание в физическом развитии (медленный набор массы тела, приостановка роста).
Диагностика заболевания
Приобретенная вентрикуломегалия у новорожденного диагностируется при комплексном обследовании. Лабораторные анализы, инструментальные исследования делают в рамках дифференциальной диагностики. Болезнь нужно отличить от гидроцефалии.
При вентрикуломегалии ширина тел желудочков варьируется в диапазоне от 0,6 до 1 см. Признаки созревания нейронов слабо выражены. Соотношение по ширине зародышевой и новой зоны коры головного мозга – 1:2.
При внутренней гидроцефалии желудочки расширяются равномерно во все стороны более чем на 1 см. Паренхима мозга атрофирована, желеобразной консистенции. Сужается корковая пластинка. Зародышевый слой намного шире новой коры мозга, их соотношение – 2:1.
Показатели УЗИ, МРТ, проведенных до родов и после, в 57-83% случаев существенно отличаются. Если у плода обнаружили расширение желудочков, не стоит паниковать.
Для подтверждения или опровержения диагноза необходимо пройти повторное ультразвуковое и томографическое обследование новорожденного.
Такие доводы представлены в издании «Частота и причины расхождений диагностических изображений у детей с вентрикуломегалией» G. M. Senapati, 2010.
Лечение
У младенцев при расширении БЖ первые 2-3 недели жизни нарушена гемодинамика сосудов, передних мозговых артерий, pH крови смещается в кислую сторону. Организм ребенка компенсирует эти явления. Если компенсаторные механизмы не справляются к концу 4 недели жизни, назначают Диакарб.
Диуретик относится к группе мочегонных препаратов, которые прописывают при эпилептических судорогах, сбоях динамики ликвора. Средство назначают с осторожностью, контролируя работу почек, так как оно обладает нефротоксическим действием. Диакарб может усиливать окисление крови.
Грудничкам назначают антигипоксанты для устранения кислородного дефицита. Насыщение головного мозга O2 улучшает функциональность ЦНС.
Витамины группы B положительно влияют на незрелую нервную систему, нормализуют обменные процессы на клеточном уровне, синтезируют гемоглобин. Если расширение ЖБ спровоцировано инфекцией, женщине назначают антибиотики.
Нейрохирургическое лечение показано малышам в случае перехода болезни в гидроцефалию, когда в мозге скапливается большое количество жидкости. Если состояние плода во время вынашивания крайне тяжелое, большая вероятность несовместимости с жизнью, рекомендуют не рожать.
Последствия патологии
Вентрикуломегалия с хромосомными последствиями у плода после рождения проявляется синдромом Дауна у 70% детей. В 30% случаев диагностируют трисомию по Х-хромосоме – посадка глаз на большом расстоянии друг от друга, характерный тип кривизны пальцев, эпикантальные (монгольские) складки верхнего века, нависающие на внутренний угол глаза.
Редкие последствия, связанные с хромосомным мозаицизмом (научное издание «Пренатальная находка у плода с мозаицизмом по двум хромосомным перестройкам» R. J. Hastings, S. G. Watson, L. S.):
- синдром Клайнфельтера – проявляется только у мальчиков в период полового созревания (эректильная дисфункция, бесплодие, эндокринные нарушения – сахарный диабет, болезни щитовидной железы);
- синдром Эдвардса – у девочек диагностируется в 3 раза чаще – вес при рождении не превышает 2 кг, при этом беременность протекает нормально; есть аномалии строения черепа, узкие глазные щели, деформированные ушные раковины, пороки сердца;
- синдром Шерешевского-Тернера – пороки развития внутренних органов, половых желез, низкорослость;
- синдром де ля Шапеля – характерен для мальчиков – когда станут взрослыми, проявляется бесплодие, отсутствие вторичных половых признаков (оволосение по мужскому типу), умственное и физическое развитие остается в норме.
В клинической практике встречались такие последствия тяжелой прогрессирующей вентрикуломегалии (увеличение до 27 мм желудочков головного мозга у плода):
- анемия Фанкони – постепенное развитие дефицита всех кровяных клеток;
- аплазия лучевой кости – дефект развития, отсутствие участка кости;
- эктопия почек – неправильное расположение органа.
Умеренная изолированная вентрикуломегалия дает неврологические осложнения в 10% случаев.
90% детей с аналогичным диагнозом развиваются в соответствие с возрастом, показатели их психомоторного, неврологического, интеллектуального развития такие же, как у сверстников с нормальными размерами БЖ.
Увеличение желудочков на 4 мм, при условии отсутствия прогрессирования, не является патологией. Детей с таким отклонением не лечат, оно не влияет на качество жизни.
Источник: https://vsepromozg.ru/oslozhneniya/ventrikulomegaliya-u-ploda
Боковые желудочки мозга у плода
Желудочковая система – это емкостная структура головного мозга. Ее предназначение состоит в синтезе и хранении ликвора. Эта жидкость, называемая спинномозговой, отвечает в организме за целый ряд функций.
Она выполняет роль амортизатора, предохраняя мыслительный орган от внешних повреждений, и помогает стабилизировать внутричерепное давление.
Без ликвора были бы невозможны обменные процессы между мозгом и кровяными клетками.
Как же представлена в человеческом организме структура, отвечающая за синтез этой незаменимой жидкости? Ответить на поставленный вопрос поможет таблица, иллюстрирующая нормальное четырехполостное строение желудочковой системы головного мозга у людей:
Лечение вентрикуломегалии
Цель лечения вентрикуломегалии:
- устранить причины, вызвавшие заболевание;
- предотвратить негативные последствия, которые могут проявиться впоследствии.
Так как заболевание обнаруживают у плода, находящегося в утробе матери, то и лечение назначают будущей маме. Легкие степени заболевания в основном не требуют медикаментозного вмешательства. В таких случаях показан постоянный контроль и наблюдение за состоянием матери и плода.
Серьёзные патологические явления у плода требуют незамедлительного вмешательства, поэтому будущим мамам назначают следующие группы препаратов:
- антигипоксанты;
- диуретики;
- витамины.
Показан массаж, ЛФК.
Педиатр и невролог в качестве медикаментозной терапии назначают прием антигипоксантов, диуретиков и витаминов.
Для лечения вентрикуломегалии назначают массаж и лечебную физкультуру (статические упражнения с нагрузками на тазовые мышцы и тазовое дно).
В качестве лекарственных средств, предназначенных для предотвращения развития у ребенка неврологических нарушений, назначают препараты, направленные на удерживание калия в организме.
Нормальные размеры желудочков
Непосредственно от объема каждого из желудочков зависит, сколько именно ликвора в нем синтезируется или хранится. Если размер структуры превышает нормальный, существует риск переизбытка продуцирования спинномозговой жидкости либо возникновения проблем с ее выведением, что не может не привести к сбоям в работе мыслительного органа.
Какова обычная глубина желудочков у новорожденных? Согласно наблюдениям неонатологов, нормальные значения будут приблизительно следующими:
С течением времени, когда мозг новорожденного начнет расти, постепенно увеличится и глубина его внутренних полостей. Если расширение желудочков происходит резко, а их пропорции перестают линейно согласовываться с размерами черепа – это, как и врожденное отклонение от нормальных значений, повод забить тревогу.
Что понадобится на УЗИ
Проведение ультразвуковой диагностики не нуждается в специальной подготовке. Сама процедура так же не относится к сложным манипуляциям. На таком сроке не требуется наполнять мочевой пузырь, так как амниотической жидкости уже достаточно для рассмотрения структуры интересующих областей. Употребление пищи перед процедурой никаким образом не влияет на результаты УЗИ.
Во многих клиниках не указывается необходимость что-то приносить с собой, в обратном случае – вас предупредят об этом заранее. Чаще всего, для проведения процедуры, от пациента может понадобиться пеленка и салфетки. Пеленку нужно будет постелить на кушетку, поскольку УЗИ проводят в положении лежа. Салфетки используют для того, чтобы протереть излишки геля.
Причины увеличения желудочков головного мозга
Иногда небольшое расхождение размеров мозговых структур с показателями нормы обусловлено генетически. Такая особенность выявляется уже при первичном осмотре младенца и, как правило, не считается патологичной. В то же время, заметная дилатация или асимметрия желудочков может быть результатом серьезной хромосомной аномалии, возникшей в процессе внутриутробного формирования плода.
Выявлен медиками и ряд негенетических факторов, провоцирующих расширение мозговых полостей. К таковым относят:
- инфекции, перенесенные матерью ребенка в процессе беременности;
- патологии развития плода, вызванные хроническими заболеваниями родительницы;
- сепсис;
- попадание в ликворные пространства инородного тела;
- гидроцефалия неясной этиологии;
- возникновение опухолей и прочих новообразований в головном мозге;
- родовые травмы и осложнения.
Информативность УЗИ на 19 неделе
С помощью ультразвуковой диагностики, на таком сроке можно констатировать степень сформированности и развитости функциональных систем организма плода, оценить состояние репродуктивных органов женщины. Ребенок на 19 неделе беременности уже развит настолько, что УЗИ расскажет о:
- Активности шевелений и их целенаправленности
- Формировании зачатков зубов
- Развитии, в первую очередь, нервной, мочевыделительной и мышечной систем
- Поле ребенка (при доступном к просмотру положении тела)
- Пропорциональности телосложения, анатомических особенностях
- Размере плода – его весе и росте
- Количестве сердечных сокращений и дыхательных актов
- Наличии патологий, таких, как: водянка головного мозга, синдром Дауна, отсталость в развитии, гипотрофия, аномальная конституция тела, фетоплацентарная недостаточность)
- Состоянии пуповины
- Степени зрелости плаценты
- Состоянии матки
- Количестве и качестве околоплодных вод
Дополнением к стандартной процедуре УЗИ является допплерометрия сосудов. Это исследование проводят таким же способом, что и ультразвуковое. Допплерометрия позволяет оценить кровообращение в функциональной системе «матка-плацента-плод»: направление движения крови по сосудам, ее скорость.
Последствия патологии у детей
В зависимости от тяжести и локализации проблемы, различаются и последствия увеличения мозговых желудочков для ребенка. Как правило, сама по себе рассматриваемая патология совершенно неопасна.
Перспективы ее развития неприятны, но не смертельны. Увеличение желудочков приводит к повышенной концентрации ликвора в мозговых пространствах, из-за чего давление на местные нервные окончания повышается.
В результате возникают такие осложнения, как:
- расстройства дефекации;
- проблемы с мочеиспусканием;
- периодический отказ органов чувств (временные слепота или глухота);
- нарушения координации движений;
- задержки в умственном и физическом развитии.
Начавшееся в итоге кровоизлияние может привести к:
- эпилепсии;
- окончательной утрате слуха или зрения;
- параличу или коме;
- мгновенному летальному исходу.
Мозжечок плода по неделям: таблица (норма, патология)
Каждая беременная женщина по плану проходит минимум 3 ультразвуковых скрининговых обследований. В процессе его проведения специалисты контролируют состояние плода, динамику его роста и отсутствие врожденных патологий развития. Полученные данные сравниваются с табличными значениями нормальных величин фетометрии для каждого срока вынашивания.
Таблица мозжечка по неделям
Наиболее информативным, с точки зрения обнаружения патологий развития головного мозга, является 2 скрининг. Он проводится примерно на 20 неделе беременности. В это время плод уже полностью сформирован, поэтому имея на руках результаты обследований, специалисты могут определить, есть ли отклонения или патологии в развитии.
Особое внимание уделяется состоянию мозжечка головного мозга. В норме он состоит из 3 частей: 2 полушарий и червя. Именно эта часть ЦНС отвечает за координацию движений.
Гипоплазия (задержка развития) этого рудимента головного мозга может привести к серьезным последствиям: ребенок не сможет держать равновесие, совершать согласованные действия, появятся проблемы с походкой и с выполнением плавных движений. При этой патологии часто возникают проблемы с речью.
При выявлении гипоплазии специалисты обращают внимание на значение межполушарного размера мозжечка. Оно определяется исходя из данных полученных с помощью УЗИ головного мозга плода в черезмозжечковом сечении. В норме межполушарный размер (МРМ) во 2 триместре должен быть равен сроку беременности.
Мозжечок плода по неделям (таблица), норма МРМ, в см.
Чтобы увеличить, нажмите на таблицу.
Нормальные показатели
Измерение межполушарного пространства мозжечка плода с помощью УЗ-аппаратуры наиболее информативно до 20 недели беременности, в связи с тем, что позднее это сделать будет затруднительно – ребенок становиться больше, кости его черепа – толще.
МРМ определяется при горизонтальном сканировании головы плода УЗИ-датчиком на уровне 4 желудочка по максимальному расстоянию крайнелатеральных границ противоположных полушарий «малого мозга». Если это сделать невозможно, то в таком случае эту величину измеряют в другом сечении.
В подавляющем большинстве случаев межполушарный размер мозжечка соответствует гестационному сроку беременности, это позволяет уточнить наличие патологий ЦНС – задержки развития.
По значениям таблицы размер мозжечка плода на 36 неделе беременности менее 5,2 см, на 37 – уже 5,2 см, на 40 – более 5,8 см. Замечено, что новорожденные, имеющее межполушарный размер мозжечка более 5,3 см после рождения являются зрелыми. Таким образом, следует, что для функционально зрелого новорожденного ребенка величина МРМ должна быть больше или равна 5,3 см.
Выявление патологии и ее причины
Отклонение показателей величины МРМ и его строения при УЗИ – визуализации свидетельствует о наличии патологий. Это может быть:
- Нарушение морфогенеза (формирования). Аномалии строения мозжечка и заднечерепной ямки: мальформация Джендри-Уокера (гипоплазия червя, его низкое расположение; расширение 4 желудочка, увеличение размера задней черепной ямки), аплазия, гипоплазия. Аномалии развития ромбовидного мозга – ромбэнцефалосинапсис, при котором происходит слияние полушарий мозжечка с объединением зубчатых ядер по срединной линии, тектомозжечковая дизрафия – «малый мозг» располагается внутри 4 желудочка.
- Гипоплазия червя мозжечка.
- Расстройства корковой организации. Дефекты строения коры полушарий мозжечка довольно распространенная патология ЦНС. Ввиду того что ее влияние на организацию ЦНС не велико, ее редко диагностируют. Обычно это дегенерация (разрушение) гранулярного слоя коры рудимента, гипертрофия (увеличение объема) зернистого слоя.
- Кисты, новообразования.
Вызвать развитие патологий строения мозжечка может большое количество факторов, в том числе:
- Наследственность. Играет немаловажную роль, по той причине, что любые физиологические отклонения у родителей в будущем могут сказаться на развитии ребенка. Перед планированием беременности женщина и мужчина должны пройти ряд обследований и анализов для выявления риска развития патологий у потомства.
- Неблагоприятная окружающая среда. Загрязнение природы продуктами нефтехимической промышленности, выхлопными газами, высокое содержание канцерогенных веществ и пестицидов в продуктах питания сказывается на здоровье будущих родителей. Поэтому в группу риска развития различных патологий ЦНС входят дети, чьи родители работают на вредном производстве, взаимодействуют с токсичными веществами, проживают рядом с крупными промышленными заводами или в зонах с повышенным радиационным фоном.
- Нездоровый образ жизни. Курение, алкоголизм, употребление наркотиков родителями сказывается на здоровье будущих детей.
- Инфицирование. Проникновение в организм будущей матери опасных вирусов и патогенных бактерий может обернуться для малыша опасными патологиями. Беременность может закончиться плачевно, если инфицирование произошло до 12 недель беременности. На больших сроках болезнетворные организмы могут вызвать у плода различные патологии. Например:
- токсоплазмоз провоцирует развитие у ребенка микроцефалии, менингоэнцефалита, гидроцефалии, поражение ЦНС.
- краснуха влечет глухоту, слепоту, глаукому и поражение костной системы плода;
- гепатит «В» опасен из-за высокой вероятности проникновения вируса к плоду через плаценту, в этом случае примерно 40% детей не доживает до 2 лет;
- цитомегалия, может спровоцировать слепоту, глухоту, цирроз печени, поражение ЖКТ, энцефалопатию;
- бледная трепонема – поражение костной системы, печени, почек, ЦНС, врожденный сифилис;
- гонококк – заболевания глаз, сепсис, конъюнктивит, у беременной – воспаление плаценты плода.
Профилактика развития различных патологий ЦНС заключается в предотвращении воздействия вышеизложенных факторов риска. Будущим родителям рекомендуется задолго до зачатия заняться своим здоровьем, следить за питанием и образом жизни. В период беременности женщине необходимо делать плановый скрининг (особенно на 20 неделе беременности) и следить за своим состоянием.
Мозжечок плода по неделям: таблица (норма, патология) Ссылка на основную публикацию
Источник: https://GolovaiMozg.ru/deti/mozzhechok-ploda-po-nedelyam-tablitsa-norma-patologiya
Вентрикуломегалия головного мозга плода | Женский журнал онлайн — EVA.RU | Беременность
- Уважаемые мамы, добрый день!У меня КАТАСТРОФА!!!Срок беременности 32-33 недели. Вся беременность протекает без проблем: ни болезней, ни отеков, все легко и хорошо, анализы, узи и скрининги – полная норма!И вдруг: позавчера на очередном УЗИ моему малышу поставили диагноз ПРАВОСТОРОНЯЯ ВЕНТРИКУЛОМЕГАЛИЯ бокового желудочка головного мозга.Левый желудочек – в норме. А правый почти в 2 р увеличен!И тут же сказали: пока ничего не предпринимать, не паниковать. Точный диагноз ставится в динамике. Через 1,5 недели еще одно УЗИ и если там тоже самое или хуже – тогда меры (не знаю какие)Я уже двое суток как в кошмарном сне живу!Пожалуйста, будьте так добры! Расскажите, пожалуйста, кто и что об этом знает? Кто сталкивался!? Что делали? Как боролись с этим?Я ВОЛНУЮСЬ: вдруг надо уже сейчас начинать терапию – малышу помогать уменьшать отечность или что там с желудочком?Буду очень очень очень ждать Ваш ответ!Напишите, пож, или на почту или на всякий случай мой моб: 8-916-424-25-27С уважением, Елена
- Ага. 11,5 пока.Учится в 4-м классе. Отпадный парень растет. Любитель блондинок.Проблемы стойкие есть (скандированная речь, равновесие), но жить не мешают. В смысле ему не мешают.
- Внутриутробно это не лечат.У сына диагностировали вентрикуломегалию плода (в 2004 году).Важно провести диагностику после рождения ребенка, сделать МРТ головного мозга и определить, какого рода отклонение есть.У моего сына вентрикуломегалия была признаком мальформации Денди-Уокера, но это лишь частный случай.
- Благодарю Вас!!!Я очень жду Узи, которое в начале будущей недели у др врача. Статьи Ваши изучу. Еще раз спасибо!
- Пожалуйста, извините! Я правильно поняла: у вашего сыночка был такой диагноз? Внутри утробно? Ой, как мне бы хотелось с вами пообщаться!Это возможно?
- Вашему сыночку диагностировали внутриутробно? Желудочка оба были большие? Не помните замеры? И вы убеждены, что не лечат их до родов?Скажите, а вы не знаете случаи, когда все же еще до родов они приходят в норму?А причина увеличения желудочков какова, если идеальная беременность?
- Да, конечноПишите мне на мейл, мейл в личку напишу.
- Внутриутробно, да. Оба, да. А вот замеры…не помню. Надо поискать, но вот где…Лично не сталкивалась с приходом в норму, я не врач. Дело ведь в том, что стоит за расширением желудочков, какой именно диагноз будет после рождения.Если это было расширение в результате отечности, то может прийти в норму. Но и отечность не бывает без причины.Причины увеличения разнообразны. Самочувствие во время б. не показатель. Это может быть наследственная причина, вирус на ранних сроках, какие-то недиагностированные заболевания у матери, инфицирование внутриутробное. Причин масса.
- Спасибо вам за подробный ответ!Я жду след узи с невероятной надеждой и молюсь, что все будет хорошо! В норме!
- Как ваши дела?Я нашла информацию на еве, ура, она все-таки была.Размеры боковых желудочков мозга – на 24 неделе было 9,5 мм, на 27 – 10,4 мм – то есть опять пограничное значение.Итог: это не было хромосомной аномалией. Из-за акушерско-гинекологической проблематики появилось нарушение развития плода. Один из вариантов: воздействие вируса на ослабленный организм. В ту беременность было: 3 пиелонефрита (в т.ч. на раннем сроке), В моче был сахар. 17-ОП повышен. Повышенная свертываемость крови, звездочки **** (самая высокая степень). И все это в одной беременной тушке было((ТТГ вообще почему-то не контролировали. Вероятно, что и там были завышенные значения.
- К моему великому сожалению, второе узи у более грамотного специалиста все подтвердило. Кроме того, кажется, желудочки подросли. Один до 20мм и еще там какой-то диагноз приписали…Переживаю – не могу.Завтра МРТ иду делать. От него будем отталкиваться далее в своих шагах… Динамика след. узи 8.02. Нам самое главное, чтобы желудочки не росли более того, какие они сейчас!!!!!А то даже может понадобиться ранне родоразрешение… Господи, помоги нам! Я уже без сил, как переживаю….Завтра МРТ, которое должно более более четкую картину нам разъяснить. Но я еще плохо понимаю, что именно. знаю только, что оно точнее узи.И потом уже спешить будет к нейрохирургам!!!!!!!!!!
- МРТ в беременность разве можно?вообще ничего не поняла с вашим мрт
- Я сама не ожидала!!! Можно оказывается – по показаниям: по нему точнее картина вся видна, а также по нему уже можно начинать планирование дальнейшего лечения сразу после родов, т.к. все понято.И еще сегодня мне сказали (но я не уверена), что можно причину заболевания определить.Я завтра только еду, потому день-два расшифровка и только тогда к спецу, кто трактует поеду и будем консультирвоаться, буду вопросы задавать!
- Можно МРТ, да. Во вторую беременность у генетика стратегия была сразу заготовлена: если по УЗИ отклонения в ГМозге, то назначат МРТ.МРТ действительно очень информативный вид исследования. Ване только благодаря ему выставили точный диагноз.Удачи! Не теряйтесь, пишите ваши новости. (Читала вашу тему на семье).
- Спасибо!Если не затруднит Вас – расскажите про мрт: там моя голова снаружи будет аппарата (у меня клоустрофобия) и как долго по времени?Спасибо!
- А это смотря какой аппарат МРТ, они разные. Если труба, то скорее всего голова снаружи. В среднем МРТ делают около 20 минут, смотрят разные срезы.Не страшно, но шумно.Наверно, лежать будет не очень удобно на спине.Ну все цепочки снять, все металлическое снять. Спросят, нет ли у вас кардиостимулятора или искусственных металлических вставок в организме.
- Я так переживаю…. Больше всего, конечно, какую информацию мы узнаем….
- А они после исследования сразу смогут хотя бы посмотреть? Примерно: что там?
- сейчас практически везде открытые аппараты. многие боятся закрытых – надо было уточнить заранее.
- Сразу вряд ли. Потому что идет серия снимков с разных позиций, срезов и т.д. Все это нужно анализировать оптом и в розницу и занимает порядочно времени.Иногда заключение нужно ждать несколько часов, а иногда дней.Но спросить у специалиста, делающего МРТ можно, вдруг что-то скажет. Я бы спросила, даже будучи уверена в отрицательном ответе. Лучше с уверенностью услышать, что информации прям щас не будет, чем потом терзаться, что так ничего и не спросила.
- Какая бы ни была информация, все к лучшему – неизвестность гораздо тяжелее.Мозгу мамы даже не с чем работать. Терзается вхолостую, как двигатель внутреннего сгорания без смазочного масла.
- после мрт позвоночника результаты дали через 20 минут
- Только у открытых точно гораздо меньше
- Результат МРТ ГМ (моего) тоже отдали быстро. А данные МРТ ГМ сына анализировали сутки. В одном центре…Все может быть, конечно. Может, и быстро опишут.
- Лена, у меня такой вопрос. Вы пишите, что до 7,5 месяцев была идеальная беременность.Т.е. скрининги (и первый и второй) и по узи, и по биохимии были идеальными?Вот эти все ПАПП-А, в-ХГЧ, АПФ, эстриол и ингибин А?
- До беременности полгода готовились. Кучу анализов и т.д.Все это до и во время бер – у врачей ЦПСиР.Все в норме. Разрешили и вели бер и сейчас ведут.Все анализы, скрининги, все все все = было в норме. И в 33 нед на очередном узи – бабах!!!!Сделала МРТ головы плода (для меня процедура была испытанием т.к. клоустрофобия) в четверг. В пятницу (вчера) забрала и сразу к нейрохирургу. Пока ехала чуть не умерла (что же там?)…Он по сути все подтвердил. Полагаю что эти два диагноза висят пока над нами (вентрикуломегалия обеих желудочков приличная, агенезия мозолистого тела). Все остальное в норме, СЛАВА БОГУ!!!Но и эти диагнозы терзают меня. НЕизвестно, как они себя далее будут вести….. И прогнозыИ еще мне важно: откуда они взялись!?????Если Господсь смилостивится…… то они в благоприятную сторону изменятся или хотя бы стабилизируются!Не могу дышать и жить! Так тяжело!!!!
- А ваши врачи на вопрос “откуда взялось” что говорят? Откуда взялось – это вначале самый терзающий вопрос…Узи 1 и 2-го скрининга делалось по нормативам же наверняка? Бипариетальный размер головы, должны были смотреть отделы головного мозга прицельно – боковые желудочки, 4 желудочек, мозолистое тело видно с 12-13 недель (по КТР). И в 20 недель-то еще прицельнее смотрят…Очень вас понимаю, очень сочувствую.
- Елена, добрый день, подскажите пожалуйста, как у вас сейчас дела? Что с ребёнком? Как рожали и на какой недели? Просто у нас такая же ситуация, 30 недель, левый желудочек 19 мм, я в отчаянье, не знаю что делать, оставлять беременность или нет?
- что значит оставлять беременность? В 30 недель это уже полноценный ребенок, который вполне может выжить (если есть условия и позволяет его дефект). Никто Вам не сделает на таком сроке аборт. Максимум устроят преждевременные роды, но врачи обязаны будут бороться за жизнь ребенка т.к. срок 30 недель… И что это даст? А вдруг ошибочный диагноз? Жалеть потом не будете? Уже дождитесь срока и рожайте. Напишите отказ, вдруг, ребенок не такой будет, как Вам нужен…
- Тоже удивилась формулировке… оставить ли в 30 недель…..
Источник: https://eva.ru/pregnancy/messages-3408518.htm
Как лечить вентрикуломегалию
При выявлении значительной вентрикуломегалии у плода может встать вопрос об искусственном прерывании беременности. Иногда это бывает необходимо, потому что рождённые дети с такой патологией могут быть обречены на пожизненные страдания или раннюю смерть. При умеренной выраженности вентрикуломегалии, симптомы которой не прогрессируют, назначается терапия ещё во внутриутробном периоде.
При обнаружении вентрикуломегалии у плода, в первую очередь пытаются выявить причины. Важно проверить, не существует ли каких-нибудь инфекционных заболеваний у матери, которые нуждаются в лечении. Далее исследуют тенденции к вентрикуломегалии наследственного характера. Известно, что при хромосомных нарушениях к заболеванию могут добавляться другие пороки развития — синдромы Дауна, Тернера, Эдвардса и т.д.
Если вышеописанных состояний не обнаружено, а есть только патология сама по себе, изолированная вентрикуломегалия, лечение включает в себя прием диуретиков, таких как диакарб, предназначенных для выведения из организма лишней жидкости. Одновременно назначают дополнительный приём калия, чтобы компенсировать его потерю. При вентрикуломегалии у плода также показаны антигипоксанты, способствующие насыщению тканей кислородом. Необходимы также сеансы массажа и лечебные физические упражнения для укрепления мышц тазового дна.
Как лечить вентрикуломегалию решают педиатр и невролог. В серьёзных случаях необходима помощь нейрохирурга. Она может понадобиться в случаях сопутствующих генетических патологий или наличия повышенного черепного давления. Диагноз вентрикуломегалия требует внимательного отношения и постоянного врачебного контроля.
Все вышеперечисленные меры принимаются для снижения тенденции к вентрикуломегалии более серьёзной стадии и помогают предотвратить развитие неврологических нарушений. Иногда при вентрикуломегалии лечение может быть хирургическим. При значительном увеличении желудочков, когда отток ликвора сильно затруднён, бывает необходима операция по установке шунта, через который будет выводиться лишняя жидкость. Операция по поводу вентрикуломегалии у грудничка может проводиться уже в скором времени после рождения. Само отсутствие лишней жидкости, а значит, и давления в мозгу обычно сразу положительно сказывается на общем самочувствии детей. После такого лечения вентрикуломегалии у ребенка улучшается сон, отсутствуют головные боли.
Норма и патология на УЗИ головы плода при беременности в 1, 2 и 3 скрининг
УЗИ для беременных является скрининговым методом обследования. Медицинский термин « ультразвуковой скрининг» – это осмотр абсолютно всех беременных женщин в установленные сроки с целью выявления внутриутробных пороков развития плода.
Скрининговое исследование проводится трехкратно в течение беременности:
- I скрининг – в 11-14 недель;
- II скрининг – в 18-22 недели;
- III скрининг – в 32-34 недели.
Узи головы плода на 1 скрининге
Будущей маме в конце I триместра назначают первый скрининг УЗИ для того, чтобы внутриутробно исключить такие грубые пороки развития головы плода, как патологию головного мозга, костей черепа и лицевого скелета.
Врач оценивает следующие структуры плода:
- контуры костей свода черепа на их целостность;
- структуры головного мозга, которые в норме выглядят в виде «бабочки»;
- проводит измерение длины носовой кости плода (в 11 недель указывают ее наличие или отсутствие, а в 12-14 недель – норма от 2 до 4 мм);
- бипариетальный размер (БПР) головы – измеряется между наиболее выступающими точками теменных костей плода. Среднее нормативное значение БПР в сроке 11-14 недель от 17 до 27 мм. Эти показатели врач посмотрит в специальной таблице.
Если с Вашим плодом все в порядке, в протокол УЗИ врач запишет следующее:
- кости свода черепа – целостность сохранена;
- БПР -21 мм;
- сосудистые сплетения симметричны, в форме «бабочки»;
- длина носовой кости – 3 мм.
Какая встречается патология головы во время проведения первого УЗИ-скрининга?
Особое внимание уделяется оценке длины носовой кости плода. Это информативный критерий ранней диагностики синдрома Дауна.
Осмотр костей черепа уже в конце I триместра дает возможность выявления таких тяжелых отклонений развития, как:
- акрания;
- экзэнцефалия;
- анэнцефалия;
- черепно-мозговая грыжа.
Анэнцефалия
– наиболее частый порок ЦНС, при котором полностью отсутствует ткань мозга и кости черепа.
Экзэнцефалия – кости черепа также отсутствуют, но имеется фрагмент мозговой ткани.
Акрания – порок развития, при котором мозг плода не окружен костями черепа.
Важно знать! При этих трех пороках наступает гибель ребенка. Поэтому при их обнаружении в любом сроке беременности предлагается ее прерывание по медицинским показаниям. В дальнейшем женщине необходима консультация генетика.
Черепно-мозговая грыжа – это выпячивание мозговых оболочек и мозговой ткани через дефект костей черепа. В таком случае требуется консультация нейрохирурга, чтобы выяснить, возможно ли исправить этот дефект при помощи операции после рождения ребенка.
Расшифровка УЗИ головы плода на 2 скрининге
Во время второго скрининга также пристальное внимание уделяется головному мозгу и лицевому скелету. Выявление патологии развития плода позволяет предупредить будущих родителей о возможных последствиях и получить информацию о долгосрочном прогнозе.
Важными показателями при осмотре являются бипариетальный размер (БПР), лобно-затылочный (ЛЗР) и окружность головки плода. Все эти важные измерения проводятся в строго поперечном сечении на уровне определенных анатомических структур.
Врач оценивает форму головы плода по цефалическому индексу (соотношение БПР/ ЛЗР). Вариантом нормы считаются:
- долихоцефалическая форма (овальная или продолговатая);
- брахицефалическая форма (когда череп имеет округлую форму).
Важно! Если у плода обнаружена лимонообразная или клубничкообразная форма головы, это плохо. Необходимо исключать генетические заболевания и сочетанные пороки развития.
Уменьшение этих показателей (маленькая голова у плода) – неблагоприятный признак, при котором нужно исключать микроцефалию (заболевание, для которого характерно уменьшение массы мозга и умственная отсталость).
Но не всегда маленькая окружность головы говорит о патологии.
Так, например, если все остальные размеры (окружность животика, длина бедра) также меньше нормы, это будет свидетельствовать о внутриутробной задержке развития плода, а не о пороке развития.
При увеличении БПР и окружности головки (большая голова плода) могут говорить о водянке головного мозга, о наличии мозговой грыжи. Если же при фетометрии (измерение плода) все остальные показатели тоже выше нормы, то увеличение БПР говорит о крупных размерах плода.
Ко времени второго скринига уже сформировались все анатомические структуры мозга и они хорошо визуализируются. Большое значение имеет измерение боковых желудочков мозга. В норме их размеры не должны превышать 10 мм (в среднем – 6 мм).
Обратите внимание! Если боковые желудочки головного мозга плода на УЗИ расширены от 10 до 15 мм, но при этом размеры головки не увеличены, такое состояние называется вентрикуломегалия.
К расширению боковых желудочков и вентрикуломегалии могут привести хромосомные аномалии, инфекционные заболевания мамы во время беременности, внутриутробная гипоксия плода.
Вентрикуломегалия может быть:
- симметричной (когда расширены боковые желудочки обоих полушарий мозга);
- асимметричной (расширение одного из желудочков или его рога, например, левосторонняя вентрикуломегалия);
- может существовать изолированно от пороков развития;
- или сочетаться с другими пороками.
При легкой и средней степени необходимо тщательное динамическое наблюдение за размерами желудочков мозга. В тяжелых случаях эта патология может перейти в водянку головного мозга плода (или гидроцефалию). Чем раньше и быстрее произойдет переход из вентрикуломегалии в гидроцефалию, тем хуже прогноз.
Очень трудно бывает ответить на вопрос родителей, насколько будут выражены при таком отклонении неврологические проявления у их будущего малыша и каким будет его психомоторное развитие. И если будет стоять вопрос о прерывании беременности после обнаружения данной патологии, следует последовать рекомендациям врачей.
Гидроцефалия –
еще одна патология головного мозга, которая выявляется на УЗИ.
Это состояние, когда наблюдается увеличение размеров желудочков головного мозга более 15 мм за счет скопления жидкости (ликвора) в их полостях с одновременным повышением внутричерепного давления и приводящее к сдавлению или атрофии головного мозга. Как правило, для этой патологии характерно увеличение размеров головки плода.
Следует сказать, что наиболее неблагоприятным будет прогноз при сочетании вентрикуломегалии/гидроцефалии с другими пороками развития, хромосомными аномалиями, а также при изолированной гидроцефалии.
На втором скрининге особое значение отводится оценке анатомии мозжечка (он состоит из двух полушарий, которые соединены между собой, так называемым червем мозжечка). Мозжечок – в переводе означает «малый мозг», отвечает за координацию движений.
Гипоплазия (недоразвитие) червя мозжечка может привести к плачевным последствиям:
- утрачивается способность держать равновесие;
- отсутствует согласованность мышц;
- теряется плавность в движениях;
- появляются проблемы с походкой (она становится пошатывающейся, как у пьяного);
- появляется дрожь в конечностях и головке ребенка, замедленная речь.
Очень важным для выявления этой патологии является измерение межполушарного размера мозжечка.
Делая «срез» через мозжечок врач оценивает размеры мозжечка, определяет червя мозжечка. В норме межполушарный размер мозжечка (МРМ) во 2 триместре равен сроку беременности.
Размер мозжечка плода по неделям беременности: таблица
| Срок беременности, нед | 95% | 50% | 5% |
| 14 | 1,4 | 1,2 | 1 |
| 15 | 1,5 | 1,3 | 1,1 |
| 16 | 1,6 | 1,4 | 1,2 |
| 17 | 1,8 | 1,6 | 1,4 |
| 18 | 1,9 | 1,7 | 1,5 |
| 19 | 2 | 1,8 | 1,6 |
| 20 | 2,2 | 2 | 1,8 |
| 21 | 2,3 | 2,1 | 1,9 |
| 22 | 2,6 | 2,3 | 2 |
| 23 | 2,7 | 2,4 | 2,1 |
| 24 | 2,9 | 2,6 | 2,3 |
| 25 | 3 | 2,7 | 2,4 |
| 26 | 3,2 | 2,9 | 2,6 |
| 27 | 3,3 | 3 | 2,7 |
| 28 | 3,5 | 3,2 | 2,9 |
| 29 | 3,6 | 3,3 | 3 |
| 30 | 3,8 | 3,5 | 3,2 |
| 31 | 3,9 | 3,6 | 3,3 |
| 32 | 4,1 | 3,8 | 3,5 |
| 33 | 4,3 | 4 | 3,7 |
| 34 | 4,5 | 4,2 | 3,9 |
| 35 | 4,7 | 4,4 | 4,1 |
| 36 | 4,9 | 4,6 | 4,3 |
| 37 | 5,2 | 4,8 | 4,4 |
| 38 | 5,4 | 5 | 4,6 |
| 39 | 5,6 | 5,2 | 4,8 |
| 40 | 5,9 | 5,5 | 5,1 |
Тщательному изучению подлежат:
- отражение УЗ – сигнала от срединной межполушарной щели (М-эхо);
- полость прозрачной перегородки;
- зрительные бугры;
- форму рогов боковых желудочков;
- мозолистое тело.
На втором скрининге могут быть выявлены аномалии такой структуры мозга, как мозолистое тело. Оно представляет собой сплетение нервных волокон, соединяющих правое и левое полушарие.
Если на срединном срезе головного мозга мозолистое тело четко не визуализируется, то можно думать о дисплазии, гипоплазии или агенезии мозолистого тела.
Причиной данного отклонения могут быть наследственные, инфекционные факторы и хромосомные заболевания.
Все полученные цифровые показатели врач сравнивает со средне – статистическими нормами, указанными в специальных таблицах.
Исследование лицевого скелета во II триместре
Лицо плода – еще один важный предмет изучения в ходе ультразвукового скрининга.
При изучении на УЗИ лица плода и носогубного треугольника можно рассмотреть губы, нос, глазницы и даже зрачки. При определенных навыках врач увидит движения губами, включая высовывание языка, жевательные движения, открывание рта.
Можно диагностировать такие пороки, как расщелину губы и твердого неба:
- Расщелина с обеих сторон верхней губы в народе называется «заячьей губой».
- Расщепление тканей твердого и мягкого нёба, при котором имеется сообщение между ротовой и носовой полостью называют «волчьей пастью».
Нетрудно представить замешательство будущей мамы, когда ей сообщают, о таких проделках природы. Конечно, патология сложная и неприятная. Но современная медицина в состоянии провести хирургическую коррекцию и помочь таким малышам.
Вентрикуломегалия симптомы
Впервые может быть выявлена вентрикуломегалия у плода. Её диагностируют при проведении плановых ультразвуковых исследований уже с 17-ой недели беременности. При наличии тенденции к вентрикуломегалии величина боковых желудочков мозга составляет более 10 мм в заднем роге.
Выделяют три степени серьёзности нарушения, которые зависят от силы выраженности признаков вентрикуломегалии. В зависимости от этого определяется и тактика дальнейшего ведения пациентов. Вентрикуломегалия у новорожденного может проявляться в излишней плаксивости, возбуждённом состоянии или, наоборот, слишком спокойном поведении. Такие состояния в любом случае требуют консультации с врачом для уточнения их причин.
При высокой степени вентрикуломегалии последствия могут выражаться и в увеличении размеров головы, выступании вен, судорогах. Перечисленные симптомы не могут остаться без внимания у любого неонатолога, невролога и педиатра, которые дальше будут решать как лечить вентрикуломегалию в каждом конкретном случае.
Иногда обнаруживают вентрикуломегалию у грудничка при плановом обследовании. Обычно УЗИ мозга проводят в возрасте 1-2 месяцев, и назначают его почти всем малышам, даже не имеющим каких-либо выраженных жалоб или тенденции к вентрикуломегалии.
Для подтверждения вентрикуломегалии у новорожденного, уточнения локализации повышенного скопления жидкости могут проводиться сонография и МРТ головного мозга. Если есть незначительные отклонения, врачи назначают наблюдение динамики — повторяют исследования через определённые промежутки времени.
В лёгкой степени возможно обнаружение вентрикуломегалии у взрослых, например, во время проведения МРТ головного мозга или УЗИ, назначенного по какому-либо другому поводу. В таких случаях невыраженной вентрикуломегалии лечение не требуется. Если до этого она никак себя не проявляла и не оказывала отрицательного влияния на образ жизни, умеренное увеличение мозговых желудочков считается вариантом нормы, индивидуальной особенностью развития. Если же вентрикуломегалия у взрослых стала следствием травмы или инфекции, лечение заключается в устранении причин состояния. .