Юношеская (ювенильная) эпилепсия впервые дает о себе знать в возрасте 10-12 лет. Заболевание в зависимости от характера проявлений подразделяется на несколько видов. Чаще у пациентов выявляют форму юношеской миоклонической эпилепсии (синдром Янца). Реже отмечаются генерализованные эпиприступы. Несмотря на особенности заболевания в юношеском возрасте, нет никаких причин для ограничения поведения подростка. Регулярный прием медикаментов обеспечивает полноценную жизнь.
Эпилептические припадки
Почти все люди представляют себе эпилептические припадки в виде падения больного на землю с потерей сознания, а также множественных очень сильных сокращений всех мышц его тела с пеной у рта. Однако, это лишь один способ проявления судорожного синдрома из огромного количества разновидностей.
Количество видов проявления припадков очень большое, они могут различаться как по ощущениям больного, сохранению или потере сознания, силе судорог, так по области локализации.
Эпилептические припадки могут быть представлены в виде судорог какой-либо одной мышцы или их групп, судорог одной стороны тела и даже мышц внутренних органов, что довольно опасно. Грубо говоря, почти все судороги, кроме тех, которые вызваны местным влиянием на мышцы, можно назвать эпилептическими приступами разной доброкачественности или описать припадок преобладанием сигналов возбуждения двигательных центров над сигналами их торможения.
Всю группу приступов разделяют на клонические судороги – длительное сжатие мышц и тонические – ритмические сокращения мышечных волокон.
Патогенез
Идиопатические варианты МЭ развиваются вследствие генетически обусловленной повышенной возбудимости церебральных нейронов, приводящей к эпилептогенной активности мозга. Симптоматическая миоклоническая эпилепсия формируется в результате обменных нарушений, накопления в нервных клетках патологических соединений (полисахаридных включений, прионных белков).
ПОДРОБНЕЕ: Туберкулез легких у взрослых: симптомы и лечение

При болезни Лафоры, миоклонической энцефалопатии младенцев повышенная эпиактивность обусловлена дисметаболизмом нейронов в условиях разрастания глиальных элементов (при гибели нейронов, нарушении апоптоза астроцитов). Нейрональная гипервозбудимость вызывает возникновение патологической нервной импульсации, идущей к мышечным волокнам.
Результатом являются отдельные мышечные сокращения (миоклонии), тонические, клонические судороги. Различная локализация миоклоний отражает локальное возбуждение разных зон мозговой коры. При диффузном распространении гипервозбуждения возникает клонико-тонический пароксизм с тотальным вовлечением мышечных групп.
Что такое миоклоническая эпилепсия
Юношеская миоклоническая эпилепсия или ювенильная (сокращенно ЮМЭ), которую также называют синдромом Янца – разновидность возрастной доброкачественной эпилепсии, которая характерна для подросткового возраста и возникает в моменты перестройки организма.

Вероятность возникновения данного отклонения присутствует у людей от 8 до 26 лет, но подавляющее большинство испытывает приступы в 12-15 летнем возрасте. Это очень распространенный синдром, охватывающий большое количество подростков, крайне редко маленьких детей.
Общие сведения
Миоклоническая эпилепсия (ювенильная или юношеская эпилепсия) — доброкачественная болезнь, которая поражает в большинстве случаев подростков, именно по этой причине данный недуг иногда носит название подростковый.
Отличие доброкачественной болезни от злокачественной заключается в причинах ее возникновения. Так, злокачественное заболевание возникает вследствие нарушений в головном мозге, связанных с инфекционными болезнями, опухолями (нередко наследственность играет не маленькую роль в развитии приступов) и т. п.
Ювенильная миоклоническая эпилепсия впервые была упомянута в 1867 году, однако, лишь в 1955 году в Германии, врач Янц и его коллеги добились выделения данного недуга в отдельное заболевание. С этого времени можно было встретить такое название болезни, как синдром Янца.
Данное заболевание диагностируется у 10% пациентов с диагнозом эпилепсия. В группу риска входят подростки в возрасте от 8 до 24 лет. С наступлением пубертатного периода (полового созревания) недуг отступает и больше не беспокоит больного. Несмотря на это, пациент, который перенес данное заболевание должен находиться на контроле у врача.
Миоклонические судороги (миоклонии) представляют собой непроизвольные сокращения отдельной мышцы/мышечной группы. Соответственно, эпилепсия с преобладанием в клинической картине миоклоний получила название миоклоническая. Понятие «миоклоническая эпилепсия» (МЭ) включает ряд заболеваний, разнородных по этиопатогенезу, возрасту дебюта, особенностям симптоматики.
В подавляющем большинстве случаев они характеризуется сочетанием миоклоний и генерализованных тонико-клонических судорожных приступов, имеют генетическую обусловленность. Встречаемость МЭ различна, некоторые нозологические формы являются настолько редкими, что в литературе по неврологии описано не более 100 клинических случаев.
Миоклоническая эпилепсия
Симптоматика
Миоклоническая эпилепсия у детей проявляется как приступы генерализованных идиопатических судорог, любые приступы сопровождаются определённой картиной на ЭЭГ, которая неспециалисту вряд ли будет понятна.
Приступы носят билатеральный характер, что в переводе на простой язык означает, что судороги захватывают парные органы: ноги, руки, глаза и др.
При этом чаще судорожная активность наступает утром непосредственно после пробуждения, когда ребёнок только встал с кровати, и захватывает его руки.
Приступы ЮМЭ бывают трёх видов:
- Миоклонические – подёргивания мышц определённых участков организма или всего тела, возникающие в основном после физических нагрузок. При этом сознание не теряется, но человек ничего не может удержать в руках и может потерять способность стоять, ощутив что-то наподобие удара под коленки.
- Тонико-клонические – приступы характерные 2\3 пациентам с миоклонической эпилепсией и могут протекать как клонические или тонические судороги с потерей сознания и ощущением удушья.
- Абсансы – кратковременная потеря сознания на несколько секунд без судорог.
Три этапа течения
Вне зависимости от формы, заболевание развивается в три этапа.
Первый – эпилептически-титаниформный – проходит в течение нескольких лет, на протяжении которых развиваются и прогрессируют эпилептические припадки.
Дополнительными симптомами являются нарушения психики, при которых пациент часто испытывает беспричинный страх, приступы могут сопровождаться болезненными спазмами, у человека повышается потливость. Припадки всегда проходят без потери сознания.
Второй период – миоклонический-эпилептический. Его развитие тоже занимает годы, а приступы хотя и не оказывают существенного негативного влияния на жизнедеятельность, распространяются не только на мышцы лица, но и на другие части тела, поражая целые группы мышечных волокон.
В тяжелой стадии развития этого этапа человек утрачивает способность обслуживать себя самостоятельно, нарушается ориентация в пространстве. Приступы эпилепсии могут быть спровоцированы любым резким звуком или вспышкой света.
Последняя, терминальная стадия, отличается усиливающимися описанными симптомами, но при этом у пациента происходят серьезные нарушения психики.
Обычно когнитивные функции не утрачиваются полностью, но у человека явно заметны расстройства памяти и речи, и иногда таких людей можно принять за слабоумных.
Причины возникновения
Юношеская миоклоническая эпилепсия, как любые генерализованные идиопатические судороги и носит наследственный характер и является результатом дефекта гена в шестой хромосоме человека.

Порог судорожной активности также передаётся по наследству, поэтому существует подтверждённая научными исследованиями теория о генетической предрасположенности к эпилептическим припадкам.
Ююношеская эпилепсия бывает обусловлена, как и все доброкачественные судороги, особенностями развития. Когда детский организм перестраивается.
Недоброкачественная ЮМЭ развивается от повреждения мозговых тканей любыми негативными факторами, при этом она является не настоящей доброкачественной ювенильной миоклонической эпилепсией, а другим видом эпилепсии с такими же симптомами.
Приступы ЮМЭ могут возникать как спонтанно, так быть спровоцированными следующими факторами:
- Недосып.
- Переутомление любого характера.
- Употребление алкоголя или психотропных веществ.
- Перевозбуждение.
Формы и стадии миоклонуса
Происхождение болезни не всегда удается определить. Основным признаком ДМЭМ являются припадкообразные сокращения мышц шеи, конечностей и головы.
Такие припадки случаются у детей в возрасте от полугода до трех лет два-три раза в день и длятся не более трех секунд, поэтому обратить внимание на наличие заболевания не всегда удается своевременно.
Данная форма легче всего поддается лечению, но при полном отсутствии возможно проявление осложнений в виде отставания в развитии психомоторных функций.
Эта патология также носит название «синдром Драве» по имени французского врача Шарлотты Драве.
Принято считать, что патология проявляется на фоне воспалительных процессов в ЦНС, что приводит к нарушению проводимости мозговых импульсов, отсюда и эпилептические припадки.
Признаки заболевания становятся очевидны в возрасте до одного года.
Преимущественно наследственная форма, которая проявляется в быстро прогрессирующих и учащающихся эпилептических припадках (в основном они развиваются при воздействии внешних раздражителей).
Болезнь тяжело поддается лечению и в основном применяется симптоматическая терапия, которая при удачном стечении обстоятельств позволяет почти полностью замедлить развитие патологии, но окончательное ее устранение невозможно.
Симптоматика недуга проявляется в период от 5 до 16 лет или позже, и сначала эпилептические припадки как таковые отсутствуют: у ребенка наблюдается только подергивание мимических лицевых мышц, что часто ошибочно воспринимается как нервный тик.
С возрастом подергивания переходят на мышцы плечевого пояса и на верхние конечности, и спровоцированы такие приступы могут быть такими внешними факторами, как резкие вспышки света, стрессовые ситуации и резкие чрезмерные физические нагрузки.
Заболевание также обозначается аббревиатурой MERRF (myoclonic epilepsy, ragged-red fibres).
Если другие формы были описаны преимущественно в конце XIX века, то данный вид патологии является относительно «новым»: впервые его официально признали в 1980 году.
Заболевание возникает как следствие мутаций в транспортной РНК лизина, передающихся по материнской линии.
При таком нарушении транспортная РНК передает внутри клеток неточную информацию, что приводит к нарушению клеточной деятельности, а она в свою очередь является причиной такого неврологического поражения, как эпилепсия.
Заболевание MERRF является единственным в группе, которое может проявляться не только у детей, но и у взрослых людей до самой старости.
Патология быстро прогрессирует и проявляется в виде эпилептических припадков и судорог, деменции, ухудшению с годами слуха и зрения, но своевременное симптоматическое лечение дает положительные результаты в большинстве случаев.
Диагностика
Диагностика данного синдрома осуществляется при помощи электроэнцефалограммы (ЭЭГ), обнаруживающей очаги повышенного нейронного возбуждения — очаги судорожной активности.
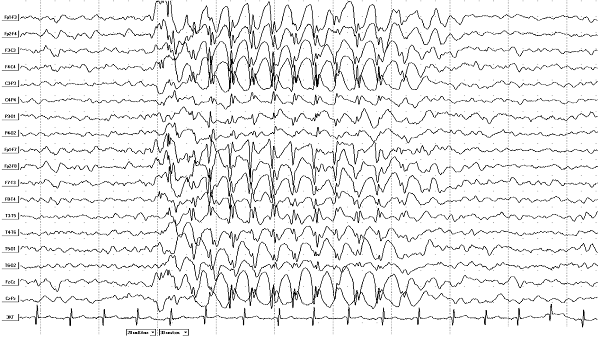
Чтобы исключить негативные причины возникновения синдрома, дополнительно проводится общий анализ крови и томография головного мозга, призванные найти другие заболевания, которые могут спровоцировать эпилепсию или подтвердить её доброкачественный характер.
Схема лечения
Эффективность миоклинической эпилепсии в настоящее время низкая, и даже в случае успешного подбора медикаментозных препаратов лучшим исходом будет купирование симптомов, но не полное устранение проблемы.
Медикаментозное лечение является основной, но не единственной формой лечения. В данном случае наиболее эффективно применение противосудорожных препаратов:
- Клоназепам;
- Фенобарбитал;
- Конвулекс;
- Бензонал;
- Депакин.
Обычно такое лечение длится как минимум два года, и учитывая, что все используемые препараты обладают показателем токсичности как минимум выше среднего, пациентов и их родственников заранее предупреждают о возможных осложнения и побочных эффектах.
В связи с такими рисками врачи никогда не ориентируются исключительно на медикаментозное лечение, и помимо устранения судорог проводится семейная и социальная терапия, корректируется режим бодрствования и сна.
Часто пациенту требуется устранение физиологических причин развития припадков (в том числе – удаление образований в области головного мозга: примерно в 10% случаев болезнь возникает на фоне появления таких опухолей).
Особенности помощи больному
Лечение этого заболевания осуществляется только медикаментозно. В некоторых случаях больному назначается хирургическое вмешательство. Если диагноз был поставлен верно, то выздоровление наступает достаточно быстро.
Особенности медикаментозного воздействия
Больному с юношеской миоклонической эпилепсией назначаются базовые медикаменты. Назначенные препараты основываются на производных вальпроевой кислоты.
Если лечение не приносит должного результата, врач принимает решение относительно назначения политерапии.
При этом пациенту назначаются такие медикаменты, как:
- суксилеп и вальпроаты (актуально при наличии резистентных абсансов);
- фенобарбитал и вальпроаты;
- клоназепам, ламотриджин и вальпроаты (актуально тогда, когда миоклонические припадки сочетаются с фотосенситивностью).
У 75-ти процентов пациентов наблюдается абсолютная медикаментозная ремиссия. Чаще всего в политерапии нет никакой необходимости, и результат достигается благодаря воздействию вальпроатов. У 25-ти процентов больных, к сожалению, часто диагностируются рецидивы.
Отмена медикаментозной терапии актуальна на 4-м году лечения. Даже если состояние относительно стабилизировалось, отменять лечение препаратами раньше не следует.
Важно учитывать
Огромное значение имеет нормализация режима дня. В первую очередь это касается режима сна. Человек должен приучить себя ложиться и просыпаться примерно в одно и то же время. В противном случае состояние может усугубиться бессонницей.
Не менее важно осуществлять постоянный контроль за качеством сна. Учитывая то, что одним из основных провоцирующих факторов является фотостимуляция, больной должен всячески избегать яркого света.
Так, не следует посещать концерты поп и рок исполнителей. До полного выздоровления не нужно посещать бары и дискотеки. От просмотра мультфильмов, аниме и манги также следует воздержаться.
Виды приступов и сопутствующие симптомы

Существует три типа приступов миоклонус эпилепсии:
- Миоклонические. Характеризуются мышечными подергиваниями, которые невозможно контролировать. Обычно они возникают утром, но также могут быть спровоцированы усталостью, ярко выраженными эмоциями, употреблением алкоголя, звуковым или световым воздействием. Наличие судорог может отмечаться как в отдельной мышце или конечности, так и во всем теле.
- Абсансы. Сознание отключается внезапно на кратковременный промежуток времени. Обуславливается очагом в головном мозге, который воздействует на разные его участки. При таком состоянии человек в течение нескольких секунд находится в ступоре, при этом его взгляд также замирает, речь и движение прекращаются. Несмотря на малую продолжительность, абсансы приводят к серьезным нарушениям сознания.
- Тонико-клонический. Судорожному состоянию подвергается все тело. Кроме этого, наблюдается потеря сознания. Не исключено непроизвольное мочеиспускание или дефекация. Продолжительность приступа составляет несколько минут. Наблюдаются более чем у половин пациентов и возникают, как правило, во время пробуждения.
ПОДРОБНЕЕ: Онемение лица при шейном остеохондрозе – причины возникновения патологии, диагностика, методы лечения и осложнения