Эпилепсия – серьезное хроническое заболевание, отличительной особенностью которого являются повторные непровоцируемые эпилептические приступы, характеризующиеся нарушением практически всех функций головного мозга.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
В статье расскажем о том, что такое эпилепсия, какая симптоматика для нее характерна, на какие показатели обратить внимание при заполнении карты вызова БСМП, а также приведем пример заполнения карты вызова при эпиприпадке.
Симптомы эпиприступа:
- Возникновение «ауры» (вспышки перед глазами, слуховые или обонятельные галлюцинации, онемение конечностей, ухудшение зрения или полная потеря способности видеть, головокружение, потеря сознания и другие явления).
- Судороги всех мышц или отдельных их групп.
Шпаргалка при оформлении карты вызовы больного с эпилепсией
В карте вызова при эпилепсии указываются жалобы пациента на момент осмотра.
В документации отражаются следующие моменты:
- характер судорог (если находятся в сознании);
- ощущения больного перед приступом;
- наличие травмы прикуса на языке;
- наличие непроизвольного мочеиспускания;
- наличие головной боли;
- наличие диспепсических явлений (тошнота, рвота);
- наличие нарушений чувствительности и парезов;
- наличие общей слабости;
- наличие расстройств речи, зрения, когнитивных нарушений.
Клинические рекомендации можно развернуть в Сиcтеме Консилиум: доступно Только для врачей!
Анамнез
Анамнез в карте вызова скорой при эпилепсии включает в себя такие пункты, как:
Время возникновения припадка (сколько часов/минут назад).- Характер судорог (парциальные, генерализованные).
- Последовательность появления и динамика симптомов или жалоб, ставших поводом для вызова бригады СМП или выявленных в ходе врачебного осмотра.
- Падал ли больной во время приступа; если падал, то ударялся ли головой.
- События, спровоцировавшие припадок.
- Частота эпиприступов.
- Противосудорожные лекарственные препараты, принимаемые пациентом.
- Сопутствующие патологии (если есть).
Также в карте вызова при эпистатусе указывается источник полученных сведений – со слов больного, очевидцев, из амбулаторной карты, выписного эпикриза из стационара. Если источник информации установить не удалось, необходимо указать, что достоверный анамнез неизвестен.
Дополнительно в карте вызова при судорожном синдроме указывается, отягощен ли аллергологический анамнез, а у женщин – если ли дополнительные сведения относительно гинекологического анамнеза (заболевания, хирургические вмешательства и др.). Если у больного повышена температура тела, следует уточнить его эпидемиологический анамнез.
Объективно
Врачу скорой помощи следует обратить особое внимание на такие показатели, как:
- тяжесть состояния;
- уровень сознания (по школе Глазго);
- положение;
- состояние кожи и слизистых;
- температура тела;
- состояние языка – локализация, есть ли прикус;
- особенности поведения, психоэмоционального состояния;
- контакт: описать, ориентирован ли больной во времени и в пространстве, помнит ли, кто он такой, выполняет ли инструкции врача скорой помощи;
- нарушение когнитивных функций (память, внимание, восприятие);
- особенности чувствительности (необходимо указывать вид проверяемой чувствительности (температурная, тактильная, болевая и др.), а также выявленные нарушения и их локализацию;
- особенности речи (в норме, афазия, дизартрия и др.);
- зрачки (расширены, сужены, обычного размера);
- особенности зрачковой реакции – содружественная или нет;
- наличие или отсутствие нистагма (при наличии указать его сторону и характер);
- наличие или отсутствие асимметрии лица (при наличии указать сторону, центральный или периферический парез лицевого нерва);
- наличие или отсутствие менингеальных симптомов (ригидность мышц затылка, симптомы Брудзинского, Кернига и др.);
- наличие или отсутствие очаговой симптоматики (парезы, плегии, их выраженность и тип);
- наличие или отсутствие патологических стопных симптомов (Бабинского и др.);
- сухожильные рефлексы D=S;
- координаторные пробы – пальценосовая, коленно-пяточная и др.;
- контролирует ли больной мочеиспускание и дефекацию.
Если больной при падении получил травму, ее также следует подробно описать в карте вызова при приступе эпилепсии.
Какая информация должна быть в амбулаторной медицинской карте пациента
В рабочей таблице представлена информация о том, какие сведения необходимо записывать в карту, как их оформлять и когда необходимо вносить.
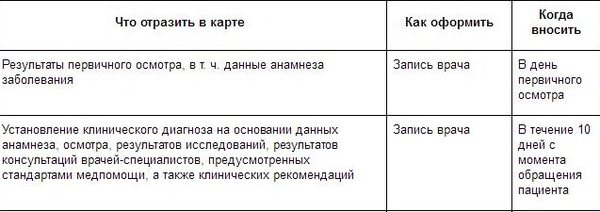
Материал доступен в Справочной системе Главный врач для подписчиков и клиентов демодоступа. Скачать таблицу
Справочно: эпистатус
Эпилептический статус – это патологическое состояние, при котором эпилептические припадки следуют друг за другом (они могут длиться в течение получаса и более), и в промежутках между приступами пациент не приходит в сознание. Эпистатус может развиться как осложнение эпилепсии или стать ее манифестным проявлением.
Повторный приступ развивается еще до того, как восстановились нарушенные функции центральной нервной системы, к которым привел предыдущий припадок.
Таким образом, прогрессивно накапливаются нарушения со стороны различных систем и органов организма человека.
Если же в перерывах между приступами состояние больного относительно нормализуется, восстанавливается сознание и не наблюдается прогрессивного нарушения функций организма, то такое состояние называется серийными эпилептическими припадками и качественно отличается от эпилептического статуса.
Патофизиология всех видов эпилептического статуса одинакова – она отличается лишь степенью вовлечения головного мозга в эпиактивность.
Основой данного состояния является непрерывная (или прерывистая, но повторяющаяся) пароксизмальная коллективная электрическая активность нейронов головного мозга.
Затем возникает патологическое возбуждение по нейронным кругам, что, в свою очередь, приводит к поддерживанию статуса эпилептических припадков по принципу замкнутого круга.
В зависимости от того, насколько сильно различные отделы мозга вовлечены в эту патологическую активность, различается и характер эпистатуса.
В отличие от единичного эпиприпадка, организм не в состоянии самостоятельно купировать эпилептический статус. Кроме того, при данном состоянии необязательно впадение в кому, а в ряде случаев у больного может быть даже сохранено формальное сознание.
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000
.
Успеете скачать всё, что нужно, по демодоступу за 3 дня
?
Активировать
Эпилепсия неуточненная – пример написания карты вызова
Мужчина, 36 лет. Повод к вызову — находится без сознания на улице, причина не установлена (вызывают прохожие).
Жалобы, анамнез заболевания
На момент осмотра жалоб не предъявляет, что произошло, не помнит. Находится на улице возле магазина, сидит на крыльце.
Со слов окружающих, минут 10-15 назад был приступ тонико-клонических судорог с потерей сознания и пеной изо рта. Лечение не предпринимали. Приступ не первый, ранее обращался в скорую помощь по поводу эпилептических припадков.
Анамнез жизни
Эпилепсия, больной состоит на амбулаторном учете у невролога. Регулярно принимает противосудорожные лекарственные препараты. Комфортное артериальное давление пояснить не может.
Физикальное обследование
- состояние средней тяжести;
- уровень сознания — оглушен (13 по школе Глазго), поведение заторможено;
- зрачки в норме, D=S, реакция на свет живая, парез взора отсутствует, горизонтальный нистагм;
- кожа сухая, чистая, физиологически окрашенная, слизистые не воспалены;
- сердечные тоны ясные, ритмичные, шумы отсутствуют, пульс на периферических артериях ритмичный, удовлетворительных качеств;
- со стороны ЦНС – менингеальные симптомы отсутствуют, мышечный тонус повышен, очаговая симптоматика отсутствует;
- зев спокойный, миндалины обычного размера;
- экскурсия грудной клетки в норме, дыхание в норме, перкуторно – звук легочный, аускультативно – везикулярное дыхание, хрипы отсутствуют;
- периферических отеков нет;
- язык влажный, чистый;
- живот мягкий, безболезненный, правильной формы, принимает участие в акте дыхания, симптомов раздражения брюшины нет;
- печень не выходит за край реберной дуги;
- стул – 1 раз в сутки, оформленный;
- диурез в норме, ССПО – отрицательный.
Основная патология
Больной оглушен, заторможен, неадекватен, потерял ориентацию во времени и пространстве. На языке имеются следы зубов, также имеются следы непроизвольного мочеиспускания. Сознание постепенно восстановилось во время осмотра. Следов травм головы не обнаружено.
| время | 17-30 | 17-50 | 18-10 | Пр. покой |
| ЧДД | 16 | 16 | 16 | 16 |
| Пульс | 86 | 84 | 76 | 72 |
| ЧСС | 86 | 84 | 76 | 72 |
| АД | 150/90 | 130/80 | 130/80 | 130/80 |
| Темп. ºС | 36,6 | |||
| SpO2 | 97 | 97 | 97 | 97 |
Глюкоза крови – 6,9 ммоль/л;
Данные ЭКГ – ритм синусовый, 83 удара/мин, признаки острой патологии со стороны сердца и сосудов отсутствуют. Архив ЭКГ отсутствует.
Диагноз бригады СМП
Эпилепсия неясного происхождения, состояние после приступа.
Лечебные мероприятия
17-39 – Sol. MgSO4 25% — 10 ml в/в
Больной госпитализирован в неврологическое отделение городской больницы.
Единичные судорожные эпилептические припадки
Как правило, припадки развиваются на фоне удовлетворительного состояния больных, характеризуются утратой сознания, кратковременной остановкой дыхания, цианозом, прикусами языка, непроизвольным мочеиспусканием. Во время припадка наблюдается мидриаз, реакция зрачков на свет отсутствует. Отмечается умеренное повышение артериального давления и учащение пульса.
После припадка наблюдается оглушение в течение 10—15 мин, больные с трудом вступают в контакт, быстро истощаются. Реже возникает эпилептическая кома, переходящая в сон; иногда наблюдаются сумеречное состояние сознания. У некоторых больных с кратковременными (20—30 с) генерализованными тоническими припадками наступает быстрое прояснение сознания, они активны, адекватны, легко вступают в контакт, иногда эйфоричны.
B неврологическом статусе после припадка у многих больных отмечаются: снижение корнеальных рефлексов, мышечная гипотония, снижение или отсутствие глубоких рефлексов. Из очаговых неврологических симптомов наблюдаются асимметрия мимической мускулатуры, горизонтальный нистагм, легкие симптомы пирамидной недостаточности (повышение рефлексов, симптом Бабинского) и др.
Выраженные послеприпадочные парезы несвойственны взрослым больным эпилепсией с генерализованными или односторонними припадками и их наличие всегда должно вызывать подозрение на существование текущего церебрального органического процесса. Лишь в отдельных случаях развивается эпилептическая гемиплегия (паралич Тодда), что затрудняет диагностику основного заболевания. В этих случаях у больных пожилого возраста необходимо исключить прежде всего острые нарушения мозгового кровообращения, что иллюстрируется следующим примером:
Больной С., 76 лет. Из анамнеза известно, что с 23 лет после контузии головного мозга страдает эпилептическими припадками с частотой до 5—6 раз в год. Состоит на учете в психоневрологическом диспансере. Противосудорожные препараты принимает нерегулярно. Страдает гипертонической болезнью. Сегодня развился судорожный эпилептический припадок с появлением тонико-клонических судорог в правой половине туловища и в правых конечностях, сопровождавшийся потерей сознания, рвотой, непроизвольным мочеиспусканием. При осмотре состояние больного средней тяжести, кожные покровы гиперемированы, слегка цианотичны. Число дыханий 24 в 1 мин. В легких везикулярное дыхание, рассеянные сухие хрипы. Тоны сердца глухие, акцент II тона на аорте. Пульс 92 в 1 мин., аритмичный. Артериальное давление 200/100 мм рт. ст. Больной оглушен, на оклик открывает глаза, пытается выполнять инструкции. Менингеальных зрачков нет. Движения глазных яблок несколько ограничены, зрачки средней ширины, D = S, реакция их на свет сохранена.
Конвергенция ослаблена. Сглажена правая носогубная складка. Спонтанные движения в правых конечностях отсутствуют. Мышечный тонус низкий, D
Особенностью данного наблюдения является трудность диагностики основного заболевания, вызвавшего появление припадков. Наличие у больного сосудистого анамнеза, повышение артериального давления, появление очаговой неврологической симптоматики с быстрым последующим регрессом позволило предположить преходящее нарушение мозгового кровообращения с судорожными припадками.
Однако указание на припадки в прошлом, негативные данные эхоэнцефалографического исследования указывали скорее на возможность развития паралича Тодда у больного эпилепсией, что и было подтверждено данными объективного состояния больного по выходе из припадка, а также дополнительными анамнестическими сведениями.