Мигрень
Боль в определенной части головы, сопровождаемая ощущением тошноты, непереносимостью света, резких звуков, называется мигренью. Заболеванием страдает каждый седьмой взрослый, в 3 раза чаще других — женщины до 35 лет. Оно может проявиться даже у детей, подростков, носит наследственный характер и связано с функциональными нарушениями в зонах мозга, отвечающих за обработку информации о человеческих ощущениях.
Замысловатый патогенез мигрени до конца не ясен. Наиболее признаны сосудистая, нейрогенная и биохимическая теории происхождения мигрени. При сужении сосудов мозга и уменьшения их тонуса в районе сонной артерии, происходит их чрезмерное расширение. Сосудистая теория объясняет пульсирующую боль ответом сосудистых стенок на «удары» кровяного потока.
Нейрогенная теория базируется на утверждении, что причиной мигрени является сбой регуляционной функции гипоталамуса. Биохимическая теория причиной называет снижение уровня серотонина, нарушение работы клеточных мембран. Очевидно, мигренозный приступ возникает при различных нарушениях мозговой деятельности. Мигрень на ээг проявляется корковой перевозбудимостью, отклонениями амплитуды и частоты мозговых биоритмов.
Мигренозный приступ протекает в две фазы. За сутки до приступа проявляется чрезмерная раздражительность, падение настроения изредка эйфория. Вторая фаза характеризуется болью – пульсирующей, сосредоточенной в лобной или височной части головы. Возникают многочисленные сопутствующие симптомы: светобоязнь, акустикофобия, тошнота, общая слабость. Формы мигрени по силе и частоте бывают: легкие, умеренные или тяжелые. Приступы длятся 4 часа, иногда до 3-х суток. При органических изменениях мозговых тканей приступы отличаются стойкостью, постоянством, нарастанием интенсивности неврологических проявлений. Стойкие изменения на ээг при мигрени грубые общемозговые изменения подтверждают.
Психические расстройства при опухолях головного мозга
Опухоли головного мозга составляют около 6% органических заболеваний ЦНС. Обнаруживаются у 0,1–5% пациентов психиатрических стационаров. Несколько чаще встречаются у мужчин. Около половины первичных опухолей являются глиомами. У детей, кроме того, чаще обнаруживаются медуллобластомы, астроцитомы, плексуспапилломы, а у пожилых — менингиомы, глиобластомы, аденомы гипофиза, невриномы слухового нерва. Психические нарушения выявляются у 25–100% пациентов с опухолями мозга. Иногда эти нарушения бывают первым и долго единственным симптомокомплексом, особенно если опухоль отличается медленным ростом, нарушения психики при опухолях мозга весьма разнообразны. Бывает, что при опухолях одной локализации развиваются различные, а неодинаковой — сходные психические нарушения. Различают транзиторные и стойкие психические нарушения, а также острые послеоперационные психозы.
| | Нередко симптомы различных психических расстройств, таких, как шизофрения, также проявляются и при новообразованиях головного мозга. Именно поэтому необходима комплексная диагностика для постановки диагноза |
1. Транзиторные психические нарушения
1. Эпилептические припадки. Астроцитомы, олигодендроглиомы лобно-височной локализации вызывают припадки у 90% пациентов. Супратенториальные медленно растущие опухоли сопровождаются припадками более чем в 40% случаев. Много реже (4%) бывают припадки при субтенториальных опухолях. В структуре припадков нередки психические, двигательные и другие нарушения, которые могут указывать на топику опухоли.
2. Галлюцинации наблюдаются в структуре ауры или в рамках парциального припадка. Обонятельные обманы особенно часто наблюдаются при поражении правой височной области. Обычно сочетаются с другими нарушениями, в том числе с галлюцинациями иной модальности. Несколько позднее к обонятельным присоединяются вкусовые обманы. Музыкальные и ритмические галлюцинации обычно свойственны пациентам с опухолями правой височной области; мнимые звуки при этом слышатся слева. Ритмические слуховые обманы — это, например, шум прибоя, работающего мотора, льющейся воды, звуки чирикания птицы, повторяющиеся звонки и т. д. При опухолях слева наблюдаются словесные обманы разного содержания; чаще они сочетаются с тревогой, преходящей афазией, нарушениями памяти, мышления. Оптические обманы бывают реже упомянутых. При опухолях справа — это элементарные галлюцинации: точки, вспышки света, искры, рябь и т. п. Фотопсии могут сопровождаться музыкальными обманами. При опухолях слева наблюдаются сложные видения — предметы, люди (часто подвижные); могут быть видения «внутри головы… глаз», видения «в мыслях». Тактильные обманы редки, встречаются при опухолях правого полушария. Такие обманы возникают и при параличах сна. Часты мнимые ощущения, относящиеся к сексуальной сфере.
3. Аффективные нарушения. При опухолях правой гемисферы наблюдаются приступы с разными нарушениями, но с аффектами тоски, ужаса на первом плане. Случаются также приступы с позитивными аффектами. При опухолях слева во время приступа могут преобладать тревога, ярость.
4. Явления деперсонализации и дереализации. Характерны для опухолей правой височно-теменно-затылочной области. Одновременно могут возникать метаморфопсии, нарушения восприятия времени, при этом встречаются очень своеобразные феномены. Например, пациент чувствует, что «время идет вниз». Наблюдаются и такие относительно редкие симптомы, как эхомнезия, палинопсия («визуальная персеверация», когда какой-нибудь наглядный образ в точности повторяется несколько раз подряд) или игнорирование пространства слева.
5. Речевые феномены. Представлены приступами потери речи. Особенно часто они наблюдаются при опухолях левой гемисферы. Это могут быть приступы моторной афазии, когда вместо вербализации пациент «мычит» или произносит иные нечленораздельные звуки; расстройство может указывать на опухоль лобной доли слева. При опухолях в левой височной области возникают приступы сенсорной афазии, т. е. непонимания речи, пациент слышит какой-то непонятный шум вместо речи окружающих. Он может отреагировать на звук речи и сказать несколько бессвязных фраз. При опухоли височно-теменно-затылочной области слева пациент может вдруг терять способность подбирать нужные слова — это приступ амнестической афазии.
6. Нарушения мышления и памяти встречаются при опухолях левой височно-теменно-затылочной области, нарушения мышления представлены приступами закупорки мышления (шперрунга) и наплыва мыслей (ментизма). Мнестические приступы бывают как в виде «провала памяти» на различные сведения, так и в виде насильственного наплыва воспоминаний чего-то из прошлого. Бывают и такие приступы, во время которых остро ощущается необходимость что-то вспомнить, а что именно — пациент не знает.
7. Нарушения сознания и эпилептиформные состояния, в частности пароксизмы нарушения ясности сознания: «обмороки», эпизоды обнибуляции, сомнолентности. Чаще, вероятно, они бывают при субтенториальных опухолях. Это также эпизоды редупликации (состояния «с двухколейностью переживаний» — Доброхотова, 1999). Пациент при этом застывает в одном положении, в контакт не вступает. Не отключаясь от реальности, он за несколько секунд как бы заново проживает некие ситуации своего прошлого. Обычно это реальные, порой забытые, длившиеся, похоже, дни и даже недели ситуации, спрессованные в столь малый отрезок времени. Одновременно бывает и удвоение самовосприятия: пациент ощущает, каким он был давно и каким осознает свое Я теперь. В таких состояниях может осознаваться только правая сторона реального пространства. Иногда возникают экмнестические приступы, когда, полностью выключаясь из действительности, пациент ощущает себя где-то в далеком прошлом, проживая его повторно. Не исключено, что пациенты могут «переноситься» иногда и в виртуальную ситуацию («галлюцинация памяти» — М.Б.Кроль, 1936). Такие эпизоды свойственны опухолям правой гемисферы. При опухолях в глубинах правого полушария, около 3-го желудочка, в селлярно-хиазмальной области могут возникать онейроидные эпизоды, нередко с частичной конгpaдной амнезией. Опухоли левой лобно-височной области обнаруживают себя абсансами, психомоторными припадками, сумеречными состояниями сознания. В плане опухоли мозга должны настораживать и состояния постиктальной спутанности сознания.
2. Стойкие психические нарушения
Продуктивные нарушения, возможно, чаще встречаются при опухолях височной и хиазмально-селлярной области, дефицитарные — лобных, особенно конвекситатных отделов мозга.
1. Нарушения сна и сновидений. Могут быть изменения цикла сон-бодрствование, учащение, урежение сновидений, кошмары. Теряется чувство сна, стирается граница между сновидениями и реальностью.
2. Нарушения памяти. В тяжелых случаях развивается Корсаковский синдром, включающий и ретроградную амнезию. Расстройство сочетается обычно с парезом и выпадением чувствительности слева, реже — с левосторонней пространственной агнозией. Снижение символической памяти отмечается при опухоли в левом полушарии.
3. Аффективные нарушения. Гипотимные состояния, тоскливая депрессия, биполярные нарушения настроения встречаются при правополушарных опухолях. При опухолях слева возможны тревожная депрессия, выпадение эмоций (в сочетании с аспонтанностью). Эйфория в рамках псевдопаралитического синдрома и мориоподобных состояний часто бывает при лобно-базальных опухолях; одновременно могут выявляться нарушения обоняния, зрения (вплоть до неосознаваемой пациентами слепоты), гемипарез. Эйфория в структуре Корсаковского синдрома наблюдается при опухолях в области 3-го желудочка. Значительное эмоциональное снижение, анозогнозия и левосторонняя пространственная агнозия развиваются при опухолях задних отделов правой гемисферы и в области 3-го желудочка. Могут быть вместе с тем левосторонний гемипарез с гипестезией и гемианопсией слева; взгляд при этом направлен вправо. Подобные нарушения встречаются и после операций удаления опухолей указанной локализации.
4. Длительные нарушения сознания. Обычно это состояния оглушенности сознания разной степени. Могут возникать у пациентов с быстро растущими опухолями, а также при опухолях мозга у пожилых пациентов.
3. Острые послеоперационные психозы
Возникают на 2–3-й день после операции, могут длиться несколько недель. Одной из причин психоза является отек мозга. После удаления опухолей лобно-височной области слева, а также невритов 8-го черепного нерва наблюдаются галлюцинаторно-бредовые психозы. После вмешательства на задних отделах правой гемисферы, около 3го желудочка, в хиазмально-селлярной области могут возникать онейроидные состояния, Корсаковский синдром с эйфорией и конфабуляциями. Состояние акинетического мутизма с застыванием описано при опухолях у 3-го желудочка (эпидермоидная киста). Описаны психозы с выраженной эйфорией, двигательным беспокойством, расторможенностью и дурашливостью, а также с эйфорией и диспраксией, когда одна рука делала обратное действиям другой. Описаны возрастные особенности психических нарушений при опухолях мозга. Так, у детей с «дизонтогенетическими» опухолями (например, с краниофарингиомой) в возрасте до 5–10 лет могут быть явления прогерии (это дети типа «маленьких старичков»). По мере их взросления все более заметными становятся отставание в росте, половом развитии, склонность к полноте, слабость, утомляемость, жажда. В 6–7 классах по успеваемости в учебе они сравниваются со сверстниками, а затем начинают отставать от них. В зрелом возрасте отличаются вялостью, консерватизмом, снижением креативности.
У пожилых людей опухоли мозга при жизни часто не выявляются. В психиатрических стационарах таких пациентов нередко рассматривают как сосудистых больных, тем более, что у каждого седьмого из них наблюдаются апоплектиформные расстройства. Очаговые пароксизмальные явления относительно редки; часто после единственного пароксизма развиваются парезы и параличи. Преобладают метастатические опухоли лобной и лобно-височной области слева, отчего развивается деменция, сходная с болезнью Пика и Альцгеймера.
Во всех случаях, когда у пациентов наблюдаются приступообразные головные боли, застойные явления на глазном дне, пароксизмальные нарушения, нарастающее психоорганическое снижение и прогрессирующая неврологическая симптоматика, необходимо тщательное исследование с тем, чтобы устранить сомнения относительно объемного процесса. Нераспознавание опухолей все еще имеет место в среднем почти у половины пациентов, особенно пожилого возраста.
К содержанию
Что это за процедура
После МРТ, которая покажет, нет ли органических мозговых отклонений (например, опухолей), необходимо пройти ЭЭГ (электроэнцефалограмму). Это современный метод обследования, позволяющий оценить состояние нейронов коры ГМ. Каждый из множества нейронов обладает биоэлектрической активностью, генерирует электрический импульс, передаваемый по его отросткам к другим клеткам. Эти импульсы можно уловить специальными приборами и проанализировать функциональность нервных клеток.

Датчики аппарата ЭЭГ улавливают электрические волны ГМ, на мониторе строится электроэнцефалограмма. По полученным на экране кривым нейрофизиолог может проанализировать состояние мозга и делает заключение. Метод — безопасный, неинвазивный (noninvasive – без входа внутрь).
Сканирование позволяет оценить полноценность функционирования отдельных областей мозга. Особое внимание врач обращает на изменения на ээг при мигрени мозговых биоритмов. ЭЭГ четко фиксирует импульсы ГМ, что позволяет отследить ритмичность и согласованность всех нейронов в определенных его отделах. Полученные с датчиков обрабатывает специальная компьютерная программа, выдавая на монитор несколько графиков.
Учитывается возраст пациента, период активности (сон, бодрствование), состояние обследуемого лица. На ритмах отражаются настроение человека, прием препаратов, беспокойство и пр. Для более сложных исследований используются различные пробы (вспышки света, резкие звуки, психические нагрузки) при которых фиксируются биоритмы.
Показания к ЭЭГ
Безболезненное и абсолютно безопасное обследование может проводиться для взрослых пациентов и детей. На ЭЭГ мозга врач может выписать направление в случае обнаружения различных аномалий:
- различные виды расстройства сна (лунатизм, бессонница);
- травмы черепа;
- сосудистые патологии ГМ;
- психические отклонения;
- опухолевидные образования;
- неконтролируемые панические атаки;
- частые необъяснимые обмороки;
- эпилептические припадки.
Процедура ЭЭГ необходима при:
- инсульте;
- сбоях эндокринной системы;
- обследовании детей с ДЦП. аутизмом;
- ВСД;
- энцефалите;
- головных болях;
- менингите;
- задержке умственного развития;
Приём ведут врачи:
Голицына Оксана Сергеевна
Невролог, эпилептолог, высшая категория
Ерошина Екатерина Сергеевна
Невролог, эпилептолог, цефалголог, иглорефлексотерапевт, кандидат медицинских наук, высшая категория
Зайцев Алексей Валерьевич
Невролог, врач ультразвуковой диагностики, высшая категория
Иришина Юлия Анатольевна
Невролог, паркинсонолог, кандидат медицинских наук, высшая категория
Коляда Александр Александрович
Невролог, эпилептолог, кандидат медицинских наук, высшая категория
Кривова Тамара Анатольевна
Невролог, иглорефлексотерапевт, врач функциональной диагностики, первая категория
Понеделко Татьяна Сергеевна
Невролог, вертебролог, иглорефлексотерапевт, первая категория
Тен Майя Викторовна
Невролог, врач функциональной диагностики
Холявин Андрей Иванович
Нейрохирург, доктор медицинских наук, высшая категория
Цинзерлинг Наталья Всеволодовна
Невролог, кандидат медицинских наук
Противопоказания
Для проведения электроэнцефалограммы серьезных противопоказаний нет. Следует воздержаться от процедуры или отложить ее проведение, если на голове имеются:

незажившие хирургические швы;- очаговый дерматит;
- незажившие раны;
- различные кожные воспаления или повреждения.
Необходим пристальный врачебный надзор при ЭЭГ лицам с неврологическими отклонениями, непроизвольными движениями конечностями.
Ритмы электроэнцефалограммы
Основным видом колебаний на энцефалограмме считается альфа-ритм
. У взрослых его максимальная частота присутствует в теменных и затылочных областях коры. А минимальная частота фиксируется в височных и лобных (8-14 Гц). Амплитуда составляет до 100 мкВ. Зональные различия значительно снижаются с возрастом. Когда глаза открываются, амплитуда ритма снижается, при закрытии век — восстанавливается или же повышается. Нестабильность частоты, ритмичности, пароксизмы и арки сигнализируют о патологиях (травмы, инсульты, опухоли). Сбои альфа ритма у детей – признак задержки развития, психопатологий.
Бета-ритм
в передних, височных зонах ГМ, частотой 14-40 Гц, зависит от функциональной активности сенсомоторных нейронов. Отклонения от нормы амплитуды (асимметрия, пароксизмы) указывают на заболевания.
Тета-ритм (4-8 Гц) –
слабо выражен у взрослых (в лобных зонах), более характерен для ЭЭГ детей, как признак формирующейся коры ГМ. У взрослых повышение ритма скорее сигнализирует о патологии.
Дельта-ритм (1-4 Гц)
у бодрствующего пациента не должен присутствовать у взрослых. Регистрируется при наркотическом опьянении, состоянии комы. Его наличие – признак глубокого сна или патологии. С помощью ЭЭГ можно исключить или подтвердить патологии ГМ, уточнить диагноз и определиться с лечебной терапией патологий ЦНС.
У взрослого пациента считается нормой преобладание альфа и бета-ритмов (при бодрствовании). Их электрическая активность в обоих полушариях должна быть одинакова, аномальные всплески означают патологию.
ЭЭГ – самый информативный и уникальный из всех методов оценки функциональности ГМ. Он позволяет выявить сложные патологии, развивающиеся в тканях мозга. После ээг при мигрени заключение выдается на руки пациенту на бумажном носителе или в электронном виде. Его можно показать другому специалисту в области неврологии. В заключении указывается:
- тип волн, их активность и характеристика;
- описание показателей, их расшифровка;
- соответствие предполагаемому диагнозу.
Виды ЭЭГ и их отличия
Есть 5 модификаций способа.
- Классическим методом выступает электроэнцефалография — неинвазивная диагностика, которая основана на измерении электрических потенциалов головного мозга, суммарной активности церебральных структур. Это самый точный путь изучить состояние нервных тканей.
С другой же стороны, он очень чувствителен. Достаточно неловкого микродвижения, чтобы смазать результаты.
В то же время, на итогах сказываются стрессовые факторы, напряженность самого пациента. Да и расшифровка представляет большие трудности, когда врач недостаточно опытен. Велик риск ошибки.
- Если классическая ЭЭГ исследует электрическую активность головного мозга, реоэнцефалография (сокращенно РЭГ) ориентируется на состояние сосудов. Суть методики — это воздействие на церебральные структуры небольшим по мощности током.
На основе отклика врач делает выводы о состоянии сосудистых стенок, их проводимости и прочих характеристиках. Это очень специфический способ обследования.
- Эхоэнцефалография (ЭхоЭГ) используется для оценки анатомического состояния головного мозга. Методика основана на отражающей способности тканей церебральных структур, плотности вещества.
С помощью ЭхоЭГ можно диагностировать опухолевые и прочие объемные образования, смещение мозговых тканей. Что очень важно на ранних стадиях, поскольку позже лечение становится маловероятным.
- Крайне специфична пневмоэнцефалография (ПЭГ). В основе методики — заполнение дренажной системы головного мозга воздухом. В небольших количествах он нагнетается через прокол в поясничной области.
Методика позволяет измерить давление в проводящей системе, оценить вероятность дислокации желудочков, внутричерепной гипертензии. Это косвенные признаки нескольких возможных патологий.
- Наконец, магнитоэнцефалография (МЭГ), визуальный метод оценки электрической активности мозга. С помощью специальных датчиков регистрируется искомый показатель, после чего, в визуальной форме врач получает полноформатную картину распределения импульсов.
Это очень удобно, поскольку видны и очаги повышенной активности, и смещения относительно нормы. Способ используется как в медицине, так и в теоретических научных изысканиях.
Как можно судить из описаний, ни один из методов практически не пересекается с другим. Перед ними стоит совершенно разные цели и задачи.
Потому указанные способы могут назначаться в определенной врачом системе.
Как подготовиться к энцефалограмме
Точность данных при обследовании обеспечит правильная подготовка пациента к ЭЭГ, его ответственное поведение во время проведения процедуры. Правила подготовительного этапа:
- За 2-3 дня до ЭЭГ нужно отказаться от приема некоторых препаратов (противосудорожных, транквилизаторов) во избежание искажения показателей. Проинформировать врача, какие препараты вы постоянно принимаете.
- За день нельзя пить газированные напитки (кока-колу), чай, всевозможные энергетики, алкоголь. Исключить возбуждающие кофе, шоколад.
- Не курить 3-5 часов до ЭЭГ.
- Следует вымыть волосы, не используя кондиционеры, пенки, маски.
- Нужно поесть (легкие блюда), когда желудок пуст, в крови возрастает уровень сахара.
- Непосредственно перед процедурой:
- снять все украшения (сережки, заколки, пирсинг);
- ослабить стесняющие детали одежды (тугие пояса, шейные платки);
- принять удобное, положение, прикрыть глаза;
- постараться не делать лишних движений, не нервничать, не реагировать на световые вспышки, шумы аппарата.
Как проводится ЭЭГ
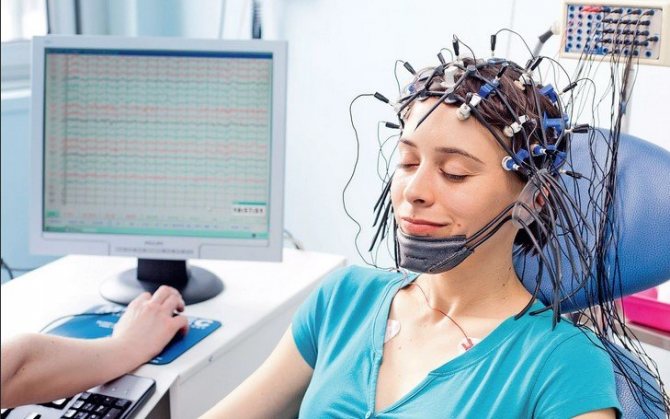
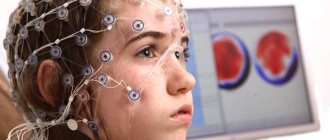
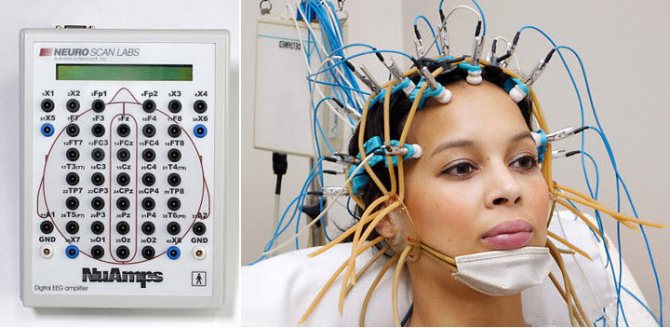
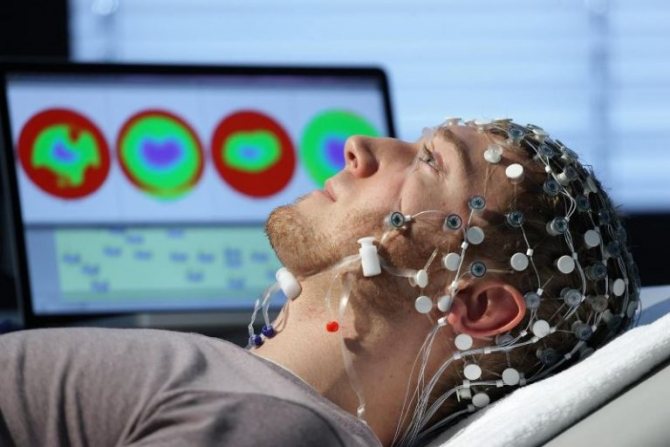
Пациенту на голову надевается шапочка с прикрепленными датчиками, заполненными электропроводящим гелем. Они проводками соединены с энцефалографом, который на мониторе строит графики в соответствии с полученными показателями.
Обследование делают в момент бодрствования (исследуемый должен глаза прикрыть веками, расслабиться), реже — в момент сна. Процедура длится около часа, иногда – всю ночь под наблюдением врача.
Если пациенту необходима энцефалограмма в фазе сна, он должен бодрствовать на протяжении суток-полтора, чтобы уснуть в момент тестирования. Перед процедурой врач даст принять седативный препарат, который обеспечит погружение в сон на время обследования.
Волновые колебания мозга, улавливаемые датчиками, усиливаются и изображаются в виде графика на мониторе. Впоследствии графики распечатываются на бумажном носителе. Расшифровка полученных графиков потребует несколько дней. Специалисты, проанализировав частоту, амплитуду волн, делают заключение, о чем свидетельствует электроэнцефалограмма.
Методика обследования
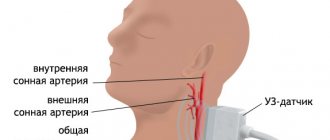
Звуковые волны формируются во время деформации диагностической пластины, основное предназначение которой — прием и отражение звуковых волн. Ткани головы по-разному реагируют на ультразвук. Дерма и подкожная жировая клетчатка формируют один тип сигнала, а опухоли и кисты — другой, потому различимы на фоне общей картины.
Энцефалограмма мозга регистрирует волны, отражаемые от внутричерепных структур и сред с отличным звуковым сопротивлением. Костные и мозговые ткани отличаются плотностью. Метод введен в практику шведским неврологом Ларсом Лекселлом еще в 50-х годах 20 века. Устройство генерирует импульс и позволяет зарегистрировать полученный эхо-сигнал. Данные фиксируются и воспроизводятся.
ЭХО-ЭГ (эхоэнцефалография) бывает одно- и двухмерной, что отражается на презентации конечного результата:
- график, изображающий несколько линий, которые соответствуют пульсации различных внутренних структур;
- в виде двухмерной картинки.
Чтобы сделать энцефалограмму головного мозга, не нужно предварительного обследования и анализов. Данная методика не имеет противопоказаний, потому разрешена грудничкам и беременным женщинам. Единственным препятствием становятся открытые раны и свежие шрамы на голове после травм и хирургических вмешательств. Пациентам с данными ограничениями рекомендована магнитно-резонансная томография.
Обследование производится в положении лежа и сидя. При работе с грудным ребенком его придерживают родители. Единственным неудобным моментом является требование лежать неподвижно, а также неприятные ощущения у детей может вызвать нанесение геля-проводника. Датчики закрепляются по двум сторонам головы, начиная ото лба к затылочной области. Постоянный сигнал формируют срединные структуры. Данный импульс называется М-эхо.
Существуют несколько режимов энцефалограммы:
- Трансмиссионный — предполагает установку двух датчиков на одном уровне по обеим сторонам головы. Один из них будет отправлять сигнал, а другой — принимать. После обработки данных сравнивается средняя линия головы с анатомическими показателями. При патологиях (ушибах, кистах или гематомах) линия отклоняется от нормы.
- Эмиссионный — предполагает подключение одного датчика, который направляет волны непосредственно в исследуемую зону.
- Двумерное исследование предполагает размещение датчиков по всему периметру головы. На экран выводится плоская картинка, что важно для определения асимметрии черепа и посттравматической деформации.
Классическая электроэнцефалография головного мозга уступает современным и точным методам – компьютерной и магнитно-резонансной томографии – в обнаружении мелких патологических очагов.
Отличия расшифровки сигналов заключаются в том, что в эмиссионном режиме один датчик отсылает и получает сигнал, а при трансмиссионном — энцефалограмма головы включает несколько эхосигналов:
- от мягких тканей и костей прямо под источником;
- от внутримозгового вещества и структур между полушариями;
- от внутренних слоев черепа и покрывающих его мозговых оболочек с противоположной стороны.
Проведение ЭЭГ детям
При проведении обследования маленькому ребенку потребуется присутствие рядом мамы, чтобы успокоить малыша. Дитя до года мама во время ЭЭГ должна держать на руках. Процедура детям выполняется во время сна. В момент бодрствования обследование проводится уравновешенным, спокойным детям от 1-го до 3-х лет.
Малышам и детям постарше родители должны преподнести поход в кабинет ЭЭГ, как интересное и ответственное приключение. Объяснить, что на голову надо будет надеть «шлем космонавта», посидеть тихо и спокойно.
Придумать другие, приемлемые для вашего ребенка варианты. Перед обследованием нужно помыть голову ребенку, накормить, взять с собой игрушку, как отвлекающий фактор.