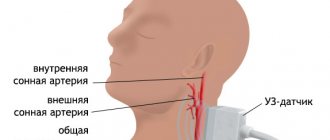
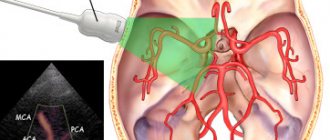
Хроническое нарушение мозгового кровообращения (церебральная сосудистая недостаточность) характеризуется уменьшением кровоснабжения головного мозга. Это состояние очень распространено среди пожилых людей в развитых странах из-за высокой распространенности атеросклероза. В большинстве случаев происходит поражение сонной артерии. Пара сонных артерий по одной на каждой стороне шеи, проходящие параллельно яремной вене — это основные артерии, которые снабжают кровью мозг.
Как правило, церебральная сосудистая недостаточность развивается в области бифуркации сонной артерии-расщепления сонной артерии на внутреннюю и наружную ветви. Такое расщепление похоже на поток, который разделился на два потока. В бифуркации, так же, как и при раздвоении в потоке воды, происходит накопление шлаков. Выраженные симптомы начинают появляться в большинстве случаев только тогда, когда закупорка артерии достигает 90 процентов. Эта ситуация аналогична тому, что происходит при ишемической болезни сердца.
Симптомы хронического нарушения мозгового кровообращения обусловлены снижением кровотока и поступления кислорода в мозг. Прекращение поступления крови и подачи кислорода приводит к инсульту. Официальное определение инсульта «потеря функции нервов, по крайней мере, в течение 24 часов из-за недостатка кислорода.» Некоторые инсульты протекают мягко; другие приводят к парализации, к коме или нарушениям речи, в зависимости от того, какая часть мозга была задействована.Мини-инсульты или транзиторные ишемические атаки, могут привести к потере функции нервов в течение часа или более, но менее 24 часов. ТИА могут привести к преходящим симптомам церебральной сосудистой недостаточности: головокружению, звону в ушах, ухудшению зрения, спутанности сознания и так далее.
Атеросклероз является одной из основных причин развития цереброваскулярной недостаточности. Во время развития этого процесса, высокие уровни холестерина в сочетании с воспалением в стенках артерий головного мозга могут привести к накоплению холестерина на стенке сосуда в виде густого, воскового налета(бляшки). Эта бляшка может ограничить или полностью препятствовать притоку крови к мозгу, вызывая инсульт, преходящие ишемические атаки, или деменцию, которая может привести к целому ряду других осложнений со здоровьем.
Наиболее распространенными формами цереброваскулярной болезни головного мозга является тромбоз (40% случаев) и эмболии сосудов головного мозга (30%), далее следуют кровоизлияния в мозг (20%).
Другая форма цереброваскулярной болезни включает в себя аневризмы. У женщин с дефектным коллагеном, слабые ключевые точки разветвления артерий приводят к выступам с очень тонким покрытием эндотелия, который может легко разорваться с минимальным повышением артериального давления. Это также может произойти при плохих капиллярах, вызванных отложением холестерина в тканях, особенно у пациентов с артериальной гипертонией с или без дислипидемии. Если происходит кровотечение, то в результате возникает, геморрагический инсульт в виде субарахноидального кровоизлияния, внутримозгового кровоизлияния или то и другое.
Падение артериального давления во время сна может привести к заметному снижению кровотока в суженных кровеносных сосудах, вызывая ишемический инсульт в утренние часы. И наоборот, резкое повышение артериального давления в связи с возбуждением в дневное время может привести к разрыву кровеносных сосудов, что в результате приводит к внутричерепному кровоизлиянию. Цереброваскулярная болезнь,в первую очередь, поражает людей пожилого возраста или имеющих в анамнезе диабет, курение, ишемическую болезнь сердца.
Симптомы
Симптомы нарушения мозгового кровообращения зависят от степени повреждения клеток мозга и локализации участка мозга с нарушенным кровотоком. При острых нарушения мозгового кровообращениях (геморрагический или ишемический инсульт) развиваются двигательные расстройства, такие как гемиплегия или гемипарез.
При хронических нарушениях мозгового кровообращения(оно называется также дисциркуляторной энцефалопатией) симптоматика развивается постепенно и проявляется такими симптомами как нарушения памяти, головокружения, головные боли Вначале, у пациента не отмечаются нарушения интеллектуальных способностей. Но по мере хронического недостатка кислорода в тканях мозга, начинают прогрессировать нарушения памяти, возникают личностные нарушения, в значительной степени снижается интеллект. В дальнейшем у пациента развиваются тяжелые интеллектуально-мнестические и когнитивные нарушения и формируется деменция, могут также развиваться экстрапирамидные нарушения, мозжечковая атаксия.
Последствия нарушения кровообращения головного мозга
Мозг – наиболее уязвимый к нехватке кислорода орган. Циркуляционный объем крови в головном мозге остается практически неизменным и составляет порядка 750 мл. Так как нервная ткань не способна сохранять кислород, его запаса хватает на 8–10 секунд. Когда клетки мозга лишены кровоснабжения, т. е. нет доступа жизненно важных питательных веществ и кислорода, они умирают – происходит инсульт.
Последствия инсульта могут варьировать в широких пределах в зависимости от участка головного мозга, серьезности нарушений, общего состояния здоровья человека.
Нарушения кровообращения головного мозга включают:
- мозговое кровоизлияние,
- тромбоз,
- эмболию (закупорка),
- субарахноидальное кровоизлияние.
Они, как правило, являются результатом ранее существовавших сосудистых заболеваний, врожденной патологии или могут быть спровоцированы травмой.
Причины
Хроническая недостаточность мозгового кровообращения чаще всего связана с атеросклерозом,гипертонической болезнью,а также с заболеваниями сердца, сопровождающимися хронической недостаточностью кровообращения. Кроме того, ХНМК может быть связана с аномалиями и заболеваниями сосудов (васкулитами), венозными аномалиями, сахарным диабетом и различными заболеваниями крови, в результате которых происходит хроническая гипоксия головного мозга.
Также хроническое нарушение мозгового кровообращения возникает как следствие острых нарушений мозгового кровообращения таких,как ишемический или геморрагический инсульт.
Ишемический инсульт возникает, когда кровеносный сосуд, который поставляет кровь к мозгу, блокируется сгустком крови. Сгусток может образовывать в артерии, который уже сужена. Также сгусток может оторваться от стенки сосуда где-то в организме и попасть по току крови до мозга.
Ишемические инсульты могут также быть вызваны сгустками крови, которые образуются в сердце. Эти сгустки попадают в мозг с током крови и могут застрять в мелких артериях головного мозга.
Некоторые лекарства и медицинские состояния могут увеличить свертываемость крови и провоцировать образование сгустка крови и повысить риск развития ишемического инсульта. Геморрагический инсульт возникает, когда кровеносный сосуд в определенной части мозга, становится слабым и разрывается, вызывая просачивание крови в мозг и кровь повреждает клетки мозга. Некоторые люди имеют дефекты в кровеносных сосудах головного мозга, которые делают развитие геморрагического инсульта более вероятным.
Причины ухудшения кровообращения головного мозга
При некоторых патологиях происходит стеноз (сужение) просвета сосуда или его обтурация (закупорка). В результате замедляется скорость кровотока, в отдельных участках мозга возникает ишемия (кислородное голодание ткани), приводящее к некрозу (омертвлению) ткани.
Факторами риска являются:
- гипертония;
- ишемическая болезнь сердца;
- диабет;
- гормональный дисбаланс, в том числе применение противозачаточных средств;
- атеросклероз;
- избыточный вес;
- гиподинамия;
- стресс;
- злоупотребление алкоголем, курение;
- нарушение липидного обмена.
Диагностика
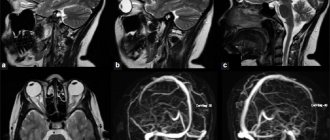
Диагноз хронического нарушения мозгового кровообращения выставляется на основании совокупности данных осмотра, симптомов,неврологических признаков, результатов нейровизуализации головного мозга (МРТ, или МСКТ),ангиографии сосудов головного мозга.
Врач может обнаружить наличие определенного неврологического, двигательного и чувствительного дефицита, такие как изменения зрения или полей зрения, нарушения рефлексов, аномальные движения глаз, мышечная слабость, снижение чувствительности и другие изменения. Кроме того определенные тесты помогают определить наличие интеллектуально-мнестических нарушений.
Лабораторные методы исследования назначаются для диагностики соматических заболеваний.
Как распознать инсульт?
Нередко случается, что пешеходы, брезгливо чертыхаясь на упавшего «пьяницу», проходят мимо, даже не подозревая, что человек вовсе не пьян, а поражен инсультом.
Не менее сложно понять, что происходит и с близким человеком, который вдруг падает, начинает говорить «сквозь вату» или теряет сознание.
Вовремя распознать инсульт вам поможет нехитрый «тест», который следует запомнить, чтобы, возможно, успеть спасти жизнь близкому или постороннему человеку.
Итак, просим больного…
- Просто улыбнуться. Да, со стороны это может показаться издевательством, но «корявая» улыбка сразу укажет на развитие инсульта, при котором уголки рта будут подниматься «криво» — неравномерно, а на лице будет заметна асимметричность.
- Заговорить. Еще один явный симптом инсульта – это нарушенная речь. Больной просто не сможет разговаривать, как обычно, и даже простые слова будут даваться с трудом.
- Показать язык. Признаком инсульта станет кривизна языка и его отклонение на какую-либо сторону.
- Поднять руки. Если у человека инсульт, то руки будут подняты несимметрично или же он вовсе не сможет их поднять.
При совпадении всех признаков можно не сомневаться в инсульте — и в срочном порядке вызывать скорую помощь.
Естественно, диспетчера следует предупредить об инсульте!
Лечение
Если есть такие заболевания, как гипертоническая болезнь, сахарный диабет или другие заболевания, то,в первую очередь, необходимо компенсировать основное заболевание.
Для лечения хронического нарушения мозгового кровообращения применяются различные медикаменты — сосудистые препараты (трентал, кавинтон, сермион и т.д.) ноотропы, метаболические препараты, антиоксиданты.Для предотвращения образования тромбов назначаются антиагреганты такие, как аспирин, дипиридамол.При высоком уровне холестерина в крови могут применяться статины.
Иногда для ликвидация нарушения тока крови требуется оперативное лечение – например,каротидная эндартерэктомия. Также применяются такие методы лечения, как каротидная ангиопластика и стентирование.
Нарушения гемодинамики обусловлены степенью урежения ЧСС, увеличением диастолпческого наполнения и ростом систолического давления в желудочках, аорте и легочной артерии, а также наличием и степенью поражения миокарда и его дисфункции. Систолическое АД может достигать 170—200 мм рт. ст. Неадекватное увеличение ударного объема при редком сердечном ритме (тем более, если имеются органические изменения миокарда) не обеспечивает компенсации, и наблюдается уменьшение МОС. При ЧСС свыше 40 в мин и при отсутствии поражения миокарда МОС в состоянии покоя остается в пределах нормы. Определенное значение, например, у пожилых больных могут иметь нарушения внутрисердечной ГД при клапанной дисфункции вследствие атеросклероза, кальциноза и деформация клапанов — чаще это митральная недостаточность, стеноз и недостаточность аортального клапана.
Приступы Морганьн-Адамса-Стокса возникают при полной АВ-блокаде и асистолии желудочков (блокада на выходе импульсов нз автономного центра в желудочках)или прогрессирующемурежении эктопического ритма (до 20—15 уд./мин). Их причиной может быть также мерцание желудочков на фоне полной АВ -блокады при остром инфаркте миокарда. (Синдром Морганьи-Адамса-Стокса — смотри на стр. 60.)
Субъективные симптомы:
- иногда отсутствуют, если имеется компенсация ГД (при АВ-блокаде I ст., проксимальной АВ-блокаде II ст. типа II или врожденной АВ-блокаде III степени с узловым замещающим ритмом 40—60 в 1 мин), или могут быть обусловлены другими причинами (острая коронарная недостаточность, повышение АД и др.)
- сердцебиение, ощущение остановки сердца
- выраженная слабость, утомляемость
- головные боли, головокружения, темные круги перед глазами, обмороки
- чувство тяжести, боли в области сердца, стенокардия
- усиленные пульсации в области шеи и головы
- одышка и другие проявления недостаточности сердца
- Объективные симптомы АВ-блокады II (типа II) и III степени:
- брадикардия с правильным ритмом (ЧСС обычно менее 40 в мин)
- интермиттирующее акцентирование 1-го тона (пушечный тон Стражеско) и отдельные сильные пульсации шейных вен, совпадающие с 1- тоном (при полной АВ-блокаде)
- глухие предсердные тоны и слабые пульсации шейных вен во время диастол
- артериальный пульс равный чсс, хорошего наполнения, крутой разница в частоте пульсации шейных вен и артериального пульса
- артериальная систолическая гипертония с низким диастолическим АД
- приступы синдрома Морганьи-Адамса-Стокса при резком замедлении ритма сердца (чсс обычно менее 20 в 1 мин)
- признаки основного заболевания сердца и недостаточности кровообращения
Разновидности ПНМК
Преходящие нарушения церебрального кровотока могут протекать по типу транзиторной ишемической атаки и гипертензивного церебрального криза. Транзиторная ишемическая атака (в народе эту патологию называют микроинсультом) – это острое нарушение кровоснабжения мозговой ткани из-за закупорки небольшого артериального сосуда. Больные с такими расстройствами начинают ощущать неврологическую симптоматику, характерную для поражения мозговых центров, которые как раз и обеспечивает кровью «проблемная» артерия. Гипертензивный церебральный криз – резкое повышение артериального давления (у гипертоников выше их привычно высокого давления), сопровождающееся временными неврологическими расстройствами и различными симптомами нарушения деятельности сердца.
Что должны сделать врачи скорой помощи после приезда к больному?
- После оценки состояния больной в обязательном порядке госпитализируется.
- Больного госпитализируют только в положении «лежа».
- При ишемическом инсульте обычно везут на отделение неврологии, при геморрагическом – в нейрохирургию. Но прежде всего – в реанимацию.
- Сразу после госпитализации осуществляют диагностику для скорейшего определения вида инсульта и участка его локализации.
- В качестве первой помощи проводят медикаментозную терапию, направленную на снижение давления, устранение спазма сосудов, на восстановление нарушенных функций.
- Также в мероприятия входит восстановление дыхания с помощью определенных систем, подключение аппаратуры для мониторинга состояния больного.
Чем раньше начнется лечение — и, далее, реабилитация — тем выше шансы больного!
Сайт Colady.ru предупреждает: самолечение может навредить Вашему здоровью! Диагноз должен ставить только врач после проведенного обследования. А потому при обнаружении тревожных симптомов обязательно обратитесь к специалисту!
Первая неотложная помощь при инсульте до приезда врачей в домашних условиях
Независимо от того, пребывает ли больной в сознании или нет — важно, прежде всего, повернуть его на бок, чтобы человек не захлебнулся рвотой.
Голова должна быть чуть приподнята (прим. – выше уровня постели или поверхности, на которой лежит человек!). Что дальше?
- Вызываем скорую помощь, СООБЩАЯ ОБ ИНСУЛЬТЕ! Важно, чтобы приехала именно неврологическая бригада, от обычной скорой помощи не будет много проку. Сообщите диспетчеру, что вы точно знаете, что у человека – инсульт, потому что… «сказал сосед-врач», «сказал пешеход, оказавшийся медиком» и проч.
- Ослабляем на больном ремень, воротник и все, что может затруднять дыхание и препятствовать свободному доступу кислорода.
- Открываем окна (если больной в помещении).
- Измеряем давление (при возможности).
- При повышенном давлении даем препарат, прописанный больному врачом.
- При отсутствии медикаментов можно опустить ноги человека в горячую воду.