Опухоль головного мозга – это вид онкологии, который встречается чаще всего у малышей и людей старшей возрастной группы. Новообразование может локализоваться в разных отделах и иметь различные определения (медицинские названия). Чтобы понимать, насколько запущен процесс, было решено создать единую международную классификацию, позволяющую, считывая буквенные значения, осознавать, о чём идёт речь.
Речь идёт о системе TNM, где значения отвечают следующим обозначениям:
- T – обозначает tumor или по-русски опухоль. Если есть эта буква, значит, врач хочет написать о стадии заболевания, следовательно, о размере опухоли, а также о запущенности злокачественного процесса.
- T1 – это значение может свидетельствовать о том, что при раке подмозжечковой области опухоль достигла размеров до 3 см, а при надмозжечковой – до 5 см.
- T2 – такая стадия свидетельствует о том, что злокачественные образования превысили допустимый размер в 3 см и в 5 см, если опухоль не вышла за пределы, то даже при размерах свыше 7 см она будет относиться к T2.
- T3 – на этом этапе опухоль выходит за пределы первоначальной зоны и прорастает в желудочки, начинает давить на соседние участки, что напрямую сказывается на симптоматике.
- T4 – образование сильно увеличивается, перекидывается на вторую часть головного мозга.
- N – эта буква имеет значение nodes, что означает узлы. Речь идёт о лимфатических узлах, вовлечённых в онкологический процесс.
- N0 – в лимфатических узлах не наблюдаются атипичные клетки.
- N1 – на этом этапе поражёнными оказываются те лимфоузлы, что располагаются недалеко от опухоли (в шейной зоне, например).
- N2 – раковые клетки находят даже в отдалённых лимфатических узлах.
- M – metastasis или метастазы.
- M0 – метастазов нет.
- M1 – замечен метастатический процесс.
Учитывая, что речь идёт о головном мозге, доктора особо не оценивают значение состояния лимфатических узлов и метастазов. Причина заключается в том, что черепная коробка имеет определённые размеры, за которые не сможет выйти опухоль. Поэтому особое внимание уделяется именно тому, в какой зоне располагается образование, одно ли оно или их несколько, а также насколько сильно оно успело вырасти.
Лечение рака в Израиле подбирается, исходя из всех вышеописанных нюансов. Это важно, поскольку задача докторов не только устранить образование, но при этом не навредить организму. Сделать подобное подчас проблематично, потому что даже на начальном этапе опухоль может затрагивать важные участки, отвечающие за речь или двигательную активность. Любое неправильное действие повлечёт за собой инвалидность. Зная об этом, доктора разрабатывают целый комплекс мероприятий, направленных на остановку роста злокачественного образования, но в то же время сохранения нормальной и полноценной жизни человека. Благодаря этому и славится медицина этой страны, которая с каждым годом показывает все лучшие результаты.
Краткое описание
Опухоли головного мозга — гетерогенная группа новообразований для которых общим признаком является нахождение или вторичное проникновение в полость черепа. Гистогенез различен и отражен в гистологической классификации ВОЗ (см. ниже). Выделяют 9 основных типов опухолей ЦНС • A: нейроэпителиальные опухоли • B: опухоли оболочек • C: опухоли из черепных и спинномозговых нервов • D: опухоли гематопоэтического ряда • E: герминативно — клеточные опухоли • F: кисты и опухолевидные образования • G: опухоли области турецкого седла • H: локальное распространение опухолей из смежных анатомических регионов • I: Метастатические опухоли.
Код по международной классификации болезней МКБ-10:
- C71 Злокачественное новообразование головного мозга
- D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
Эпидемиология. С учётом гетерогенности понятия «опухоль головного мозга», точные обобщённые статистические данные отсутствуют. Известно, что опухоли ЦНС у детей занимают второе место среди всех злокачественных новообразований (после лейкозов) и первое в группе солидных опухолей.
Классификация. Основной рабочей классификацией, применяемой для выработки тактики лечения и определения прогноза является Классификация ВОЗ для опухолей ЦНС • Опухоли из нейроэпителиальной ткани •• Астроцитарные опухоли: астроцитома (фибриллярная, протоплазматическая, гемистоцитарная [тучноклеточная], или крупноклеточная), анапластическая (злокачественная) астроцитома, глиобластома (гигантоклеточная глиобластома и глиосаркома), пилоцитарная астроцитома, плеоморфная ксантоастроцитома, субэпендимарная гигантоклеточная астроцитома (туберозный склероз) •• Олигодендроглиальные опухоли (олигодендроглиома, анапластическая [злокачественная] олигодендроглиома) •• Эпендимарные опухоли: эпендимома (клеточная, сосочковая, светлоклеточная), анапластическая (злокачественная) эпендимома, миксопапиллярная эпендимома, субэпендимома •• Смешанные глиомы: олигоастроцитома, анапластическая (злокачественная) олигоастроцитома и др. •• Опухоли сосудистого сплетения: папиллома и рак сосудистого сплетения •• Hейроэпителиальные опухоли неясного происхождения: астробластома, полярная спонгиобластома, глиоматоз мозга •• Hейрональные и смешанные нейронально глиальные опухоли: ганглиоцитома, диспластическая ганглиоцитома мозжечка (Лермитта Дюкло), десмопластическая ганглиоглиома у детей (инфантильная), дизэмбриопластическая нейроэпителиальная опухоль, ганглиоглиома, анапластическая (злокачественная) ганглиоглиома, центральная нейроцитома, параганглиома терминальной нити, ольфакторная нейробластома (эстезионейробластома), вариант: ольфакторная нейроэпителиома •• Паренхиматозные опухоли шишковидной железы: пинеоцитома, пинеобластома, смешанные/переходные опухоли шишковидной железы •• Эмбриональные опухоли: медуллоэпителиома, нейробластома (вариант: ганглионейробластома), эпендимобластома, примитивные нейроэктодермальные опухоли (медуллобластома [варианты: десмопластическая медуллобластома], медулломиобластома, меланинсодержащая медуллобластома) • Опухоли черепных и спинальных нервов •• Шваннома (неврилемомма, невринома); варианты: целлюлярная, плексиформная, меланинсодержащая •• Hеврофиброма (нейрофиброма): ограниченная (солитарная), плексиформная (сетчатая) •• Злокачественная опухоль периферического нервного ствола (неврогенная саркома, анапластическая неврофиброма, «злокачественная шваннома»); варианты: эпителиоидная, злокачественная опухоль периферического нервного ствола с дивергенцией мезенхимальной и/или эпителиальной дифференцировки, меланинсодержащая • Опухоли мозговых оболочек •• Опухоли из менинготелиальных клеток: менингиома (менинготелиальная, фиброзная [фибробластическая], переходная [смешанная], псаммоматозная, ангиоматозная, микрокистозная, секреторная, светлоклеточная, хордоидная, богатая лимфоплазмоцитарными клетками, метапластическая), атипическая менингиома, папиллярная менингиома, анапластическая (злокачественная) менингиома •• Мезенхимальные неменинготелиальные опухоли: доброкачественные (остеохондральные опухоли, липома, фиброзная гистиоцитома и др.) и злокачественные (гемангиоперицитома, хондросаркома [вариант: мезенхимальная хондросаркома] злокачественная фиброзная гистиоцитома, рабдомиосаркома, менингеальный саркоматоз и др.) опухоли •• Первичные меланоцитарные поражения: диффузный меланоз, меланоцитома, злокачественная меланома (вариант: оболочечный меланоматоз) •• Опухоли неясного гистогенеза: гемангиобластома (капиллярная гемангиобластома) • Лимфомы и опухоли кроветворной ткани •• Злокачественные лимфомы •• Плазмоцитома •• Гранулоклеточная саркома •• Другие • Опухоли из зародышевых клеток (герминогенные) •• Герминома •• Эмбриональный рак •• Опухоль желточного мешка (опухоль эндодермального синуса) •• Хорионкарцинома •• Тератома: незрелая, зрелая, тератома с озлокачествлением •• Смешанные герминогенные опухоли • Кисты и опухолевидные поражения •• Киста кармана Ратке •• Эпидермоидная киста •• Дермоидная киста •• Коллоидная киста III желудочка •• Энтерогенная киста •• Hейроглиальная киста •• Зернисто клеточная опухоль (хористома, питуицитома) •• Hейрональная гамартома гипоталамуса •• Hазальная гетеротопия глии •• Плазмоцитарная гранулёма • Опухоли области «турецкого седла» •• Аденома гипофиза •• Рак гипофиза •• Краниофарингиома: адамантиномоподобная, папиллярная • Опухоли, врастающие в полость черепа •• Параганглиома (хемодектома) •• Хордома •• Хондрома •• Хондросаркома •• Рак • Метастатические опухоли • Hеклассифицируемые опухоли
Симптомы (признаки)
Клиническая картина. Наиболее частые симптомы опухолей головного мозга — прогрессирующий неврологический дефицит (68%), головные боли (50%), эпиприпадки (26%). Клиническая картина преимущественно зависит от локализации опухоли и, в меньшей степени, от её гистологических характеристик • Супратенториальные полушарные опухоли •• Признаки повышенного ВЧД за счёт масс — эффекта и отёка (головные боли, застойные диски зрительных нервов, нарушения сознания) •• Эпилептиформные припадки •• Фокальный неврологический дефицит (в зависимости от локализации) •• Изменения личности (наиболее характерны для опухолей лобной доли) • Супратенториальные опухоли срединной локализации •• Гидроцефальный синдром (головная боль, тошнота/рвота, нарушения сознания, синдром Парино, застойные диски зрительных нервов) •• Диэнцефальные нарушения (ожирение/истощение, нарушения терморегуляции, несахарный диабет) •• Зрительные и эндокринные нарушения при опухолях хиазмально — селлярной области • Субтенториальные опухоли •• Гидроцефальный синдром (головная боль, тошнота/рвота, нарушения сознания, застойные диски зрительных нервов) •• Мозжечковые нарушения •• Диплопия, грубый нистагм, головокружения •• Изолированная рвота как признак воздействия на продолговатый мозг • Опухоли основания черепа •• Часто длительно протекают бессимптомно и лишь на поздних стадиях вызывают невропатию черепных нервов, проводниковые нарушения (гемипарез, гемигипестезия) и гидроцефалию.
Причины появления новообразования
Единой причины развития онкологических заболеваний не выявлено до сих пор, хотя в этом направлении ведутся активные поиски. Пока главенствует мультифакторная теория. Она гласит, что в возникновении опухоли может принимать участие одновременно несколько факторов. Чаще всего это:
- генетическая предрасположенность (если у ближайших родственников были онкологические заболевания).
- принадлежность к возрастной категории (чаще старше сорока пяти лет, исключение — медуллобластома).
- воздействие вредных производственных факторов, особенно химических веществ.
- воздействие радиации.
- расовая принадлежность (онкологические заболевания чаще встречаются у лиц, принадлежащих к европеоидной расе, исключением здесь является менингиома, характерная для негроидов).
Диагностика
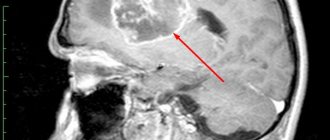
Диагностика. С помощью КТ и/или МРТ на дооперационном этапе возможно подтвердить диагноз опухоли мозга, её точную локализацию и распространённость, а также предположительную гистологическую структуру. При опухолях задней черепной ямки и основания черепа более предпочтительна МРТ в связи с отсутствием артефактов от костей основания (так называемые beam — hardering artifacts). Ангиографию (как прямую, так и МР — и КТ — ангиографию) проводят в редких случаях для уточнения особенностей кровоснабжения опухоли.
Классификация опухолей головного мозга по расположению.
По отношению к мозговой ткани.
- Внутримозговые (интрацеребральные) опухоли головного мозга располагаются внутри мозговой ткани, от которой не имеют четкой границы. По мере роста эти опухоли замещают и разрушают мозговое вещество. Они включают глиальные и метастатические опухоли. Кроме того, нужно понимать, что все внутримозговые опухоли злокачественные, но имеют разную степень злокачественности. У взрослых внутримозговые опухоли возникают примерно в 50% случаев, у детей – в 80-90%.
- Внемозговые (экстрацеребральные) опухоли головного мозга располагаются вне мозгового вещества. По мере роста они сдавливают и отодвигают ткань мозга. К таким опухолям относятся опухоли мозговых оболочек и черепно-мозговых нервов. Они чаще бывают доброкачественными.
По отношению к намету мозжечка.
- Супратенториальные опухоли головного мозга – локализуются выше намета мозжечка, встречаются у взрослых в 65-70% случаев, у детей – в 20-45% случаев.
- Субтенториальные опухоли головного мозга – находятся в задней черепной ямке под наметом мозжечка и чаще встречаются у детей – до 80% случаев.
Лечение
Лечение. Лечебная тактика зависит от точного гистологического диагноза, возможны следующие варианты: • наблюдение • хирургическая резекция • резекция в сочетании с лучевой и/или химиотерапией • биопсия (чаще стереотаксическая) в сочетании с лучевой и/или химиотерапией • биопсия и наблюдение • лучевая и/или химиотерапия без тканевой верификации по результатам КТ/МРТ и исследования маркёров опухоли.
Прогноз зависит главным образом от гистологической структуры опухоли. Все без исключения пациенты, оперированные по поводу опухолей головного мозга нуждаются в регулярных МРТ/КТ контрольных исследованиях в связи с риском рецидива или продолжения роста опухоли (даже в случаях радикально удалённых доброкачественных опухолей).
МКБ-10 • C71 Злокачественное новообразование головного мозга • D33 Доброкачественное новообразование головного мозга и других отделов ЦНС
Методы диагностики
Очень важен неврологический осмотр, так как он дает информацию о нарушении функции мозга и данные о месте поражения. Врач-невролог изучает:
- мышечную силу конечностей
- рефлексы, в том числе коленный, ладонный, ахиллов
- качество слуха и зрения
- чувствительность кожи
- способность удерживать равновесие, координацию
- память и умственные способности — проверяются по опросникам.
При выявлении каких-либо патологических знаков проводят инструментальные обследования:
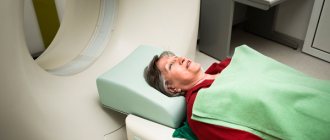
- Компьютерную томографию (КТ) головного мозга. При этом исследовании детальную картину мозга получают в виде множества рентгеновских снимков.
- Магнитно-резонансную томографию (МРТ), где используют сильное магнитное поле и радиоволны.
- Электроэнцефалографию (ЭЭГ). Метод регистрирует электрическую активность мозговых клеток.
- Биопсию, т.е. взятие небольшого фрагмента для изучения под микроскопом. Манипуляцию проводят в стационарных условиях. После обезболивания делают небольшое отверстие в кости черепа и тонкой иглой берут образец ткани для определения типа опухоли.