Мальцева Марина Арнольдовна
Врач-невролог высшей категории, специалист в области экстрапирамидных патологий, врач высшей категории
Шабунина Екатерина Михайловна
Врач-невролог, 2 категория
Поражения в височных долях – это травма головного мозга, которая в большинстве случаев не сопровождается какими-либо характерными или серьезными симптомами.
При поражении в височных долях могут наблюдаться следующие отклонения:
- неврологические нарушения;
- эпилептические припадки
- психопатологические и нейропсихические расстройства.
Неврологические нарушения могут проявляться в виде гомонимного выпадения путей зрения. При одностороннем поражении головного мозга какие-либо серьезные нарушения слуха или обоняния обычно не обнаруживаются. При различных поражениях в височных долях головного мозга у пациента может быть нарушена координация движений. В некоторых случаях наблюдаются непроизвольные хореоатетоидные движения.
Кроме того, у пациентов при поражении в височных долях могут появиться психомоторные эпилептические припадки. В некоторых случаях наблюдаются приступообразные слуховые, обонятельные или вкусовые галлюцинации.
Стоит отметить, что при поражении в височных долях у пациентов могут наблюдаться, как психологические, так и нейропсихологические нарушения. Так, например, у пациентов может наблюдаться нарушение внимания или может страдать вербальная память. Пациента в дальнейшем могут мучить приступы раздражительности и другие нарушения настроения. Также отмечается нарушение ощущения времени и снижение музыкальных способностей.
Клиника повреждения височной доли.
Общемозговые симптомы при ВДП принципиально не отличаются от таковых при повреждении других долей мозга (они подробно описаны в статье «Лобной доли повреждения»): количественные изменения сознания от умеренного оглушения до глубокой комы; головная боль с тошнотой, головокружением, рвотой; застойные явления на глазном дне; психомоторные вспышки и т. п.
Среди локальных признаков ВДП доминируют явления сенсорной афазии — от затруднения понимания сложных оборотов обращенной речи до полной утраты анализа как слышимой, так и собственной речи, что образно обозначается как «словесная окрошка». В промежуточных степенях сенсорной афазии наблюдаются литеральные и вербальные парафазии; помогают тесты исследования слухо-речевой памяти, отчуждения смысла слов, опознавания и воспроизведения сходных по звучанию фонем в слогах и словах. При поражении угловой извилины, находящейся на стыке с теменной и затылочной долями, т. е. зоны, интегрирующей слуховую, зрительную и сенсорную афферентацию, развиваются явления алексии, аграфии, акалькулии. Описанные симптомы наблюдаются при ВДП доминантного, обычно левого, полушария. Повреждение аналогичных зон субдоминантного (правого) полушария обусловливает нарушение узнавания и воспроизведения «первосигнальных» звуков — бытовых, уличных, природных шумов, а также знакомых мелодий, интонационного и эмоционального строя речи, что можно проверить, если позволяет общее состояние пострадавшего.
Повреждение задней трети нижней височной извилины служит причиной развития амнестической афазии, хотя этот симптом после ЧМТ может выступать и как общемозговой, особенно у лиц пожилого возраста.
Глубинные травматические процессы (гематомы, контузионные очаги) вызывают контрлатеральную гомонимную гемианопсию: нижнеквадрантную — при избирательном поражении зрительного пути, идущего над нижним рогом бокового желудочка, и верхнеквадрантную — при поражении этого пути под нижним рогом.
Целая гамма симптомов может возникнуть при поражении медиального отдела ВД, которое развивается не только при первичном травматическом воздействии, но и вследствие вклинения в тенториальное отверстие извилины около морского коня с ее крючком в случае объемного увеличения ВД. Ирритация древней коры обусловливает сбои в регуляции висцеральных и вегетативных функций, что реализуется как субъективными (ощущение тяжести, дискомфорта, слабости, замирания сердца, жара и т.п.), так и объективными симптомами (нарушение сердечного ритма, ангиозные приступы, метеоризм, гиперемия или бледность покровов и т.п.). Меняется фон психического состояния пациента в виде преобладания отрицательных эмоций, чаще по типу скованной депрессии. Наряду с этим могут отмечаться пароксизмы страха, тревоги, тоски, дурных предчувствий. Наиболее заметны для пациента нарушения вкуса и обоняния в виде извращенного восприятия и обманов.
Медиально-височные повреждения при ЧМТ нередко проявляются исключительно эпилептическими припадками или их эквивалентами. В качестве последних могут выступать обонятельные и вкусовые галлюцинации, сенсорно-висцеральные пароксизмы, вестибулярные атаки, состояния «ранее виденного»; относительно редки классические «потоки воспоминаний» при височной эпилепсии. Эпилептические разряды возможны и при повреждении конвекситальных отделов ВД; в качестве эквивалентов или ауры тогда выступают простые либо сложные (с развернутой речью) слуховые галлюцинации.
В клиническую картину ВДП более, чем при любой иной локализации, вплетаются вторичные стволовые симптомы. В основном, речь идет о дислокациях орального отдела ствола в случаях увеличения объема ВД — при массивном отеке, гематомах, кистах травматического генеза. Промежуточный и средний мозг смещается контрлатерально от патологического очага, травмируется о противоположный край намета, нередко развиваются вторичные дисгемий в стволе и аксональное повреждение проводниковых систем. Острые смещения и деформация ствола в момент ЧМТ чрезвычайно опасны для жизни. При подострых или медленно нарастающих дислокациях больше возможностей для лечебных мер; необходимо повышенное внимание врача к динамике стволовых симптомов (см. статью «Среднемозговой синдром при ЧМТ»). Ряд однотипных с медианально-височными вегетативных и висцеральных расстройств встречается и при смещении диэнцефальных структур, при этом также наблюдаются нарушения ритма сна, терморегуляции, сосудистой микроциркуляции; развиваются горметонические судороги. Из вторичных симптомов при ВДП реже и слабее выражены синдромы моста и продолговатого мозга, краниобазальные симптомы.
Анатомия
Доли полушарий большого мозга
Кора большого мозга покрывает поверхность полушарий и образует большое количество различных по глубине и протяжённости борозд (лат. sulci cerebri). Между бороздами расположены различной величины извилины большого мозга (лат. gyri cerebri) [5].
В каждом полушарии различают следующие поверхности:
- выпуклую верхнелатеральную поверхность (лат. facies superolateralis), примыкающую к внутренней поверхности костей свода черепа
- нижнюю поверхность (лат. facies inferior), передние и средние отделы которой располагаются на внутренней поверхности основания черепа, в области передней и средней черепных ямок, а задние — на намёте мозжечка
- медиальную поверхность (лат. facies medialis), направленную к продольной щели мозга [5].
Эти три поверхности каждого полушария, переходя одна в другую, образуют три края. Верхний край (лат. margo superior) разделяет верхнелатеральную и медиальную поверхности. Нижнелатеральный край (лат. margo inferolateralis) отделяет верхнелатеральную поверхность от нижней. Нижнемедиальный край (лат. margo inferomedialis) располагается между нижней и медиальной поверхностями [5].
https://www.youtube.com/watch?v=ytcopyrightru
В каждом полушарии различают наиболее выступающие места: спереди — лобный полюс (лат. polus frontalis), сзади — затылочный (лат. polus occipitalis), и сбоку — височный (лат. polus temporalis) [5].
Полушарие разделено на пять долей. Четыре из них примыкают к соответствующим костям свода черепа:
- лобная доля (лат. lobus frontalis)
- теменная доля (лат. lobus parietalis)
- затылочная доля (лат. lobus occipitalis)
- височная доля (лат. lobus temporalis)
- островковая доля (лат. lobus insularis) (островок) (лат. insula) — заложена в глубине латеральной ямки большого мозга (лат. fossa lateralis cerebri), отделяющей лобную долю от височной [5].
В книге Годфруа Ж. «Что такое психология» выделяется шестая доля, мозолистого тела, расположенная на внутренней стороне полушария под мозолистым телом. [6]
Диагностика повреждения височной доли.
ВДП базируется на анализе механизма ЧМТ, сочетания первичных очаговых и вторичных церебральных симптомов. При этом надо помнить, что в условиях экстренной диагностики ЧМТ врачу зачастую не удается распознать повреждение правой (субдоминантной) ВД, а наличие общемозговых и стволовых симптомов вообще может направить диагноз по ложному пути. Здесь неоценимую помощь дает применение таких современных визуализирующих методов, как КТ и МРТ, а при их отсутствии — эхоэнцефалографии. Сохраняют свою ценность рентгенография черепа, ЭЭГ. Люмбальная пункция должна производиться с максимальными предосторожностями (опасность вклинений!). При подозрении на формирование гематомы от люмбальной пункции следует воздержаться.
Гистология
Строение
Цитоархитектоника (расположение клеток)
- молекулярный слой
- наружный зернистый слой
- слой пирамидальных нейронов
- внутренний зернистый слой
- ганглионарный слой (внутренний пирамидный слой;клетки Беца)
- слой полиморфных клеток
Миелоархитектоника (расположение волокон)
- полоска молекулярного слоя
- полоска наружного зернистого слоя
- полоска внутреннего зернистого слоя
- полоска ганглионарного слоя [7].
Кора полушарий головного мозга представлена слоем серого вещества толщиной в среднем около 3 мм (1,3 — 4,5 мм). Наиболее сильно развита она в передней центральной извилине. Обилие борозд и извилин значительно увеличивает площадь серого вещества головного мозга. В коре содержится около 10-14 млрд нервных клеток.
Различные её участки, отличающиеся друг от друга некоторыми особенностями расположения и строения клеток (цитоархитектоника), расположения волокон (миелоархитектоника) и функциональным значением, называются полями. Они представляют собой места высшего анализа и синтезанервных импульсов. Резко очерченные границы между ними отсутствуют. Для коры характерно расположение клеток и волокон слоями [8].
Типичным для новой коры (лат. neocortex) является наличие шести слоёв, различающихся между собой главным образом по форме входящих в них нервных клеток. При этом на медиальной и нижней поверхностях полушарий сохранились участки старой (лат. archipallium) и древней (лат. paleopallium) коры, имеющей 2-слойное и 3-слойное строение[1].
Цитоархитектоника
Мультиполярные нейроны коры головного мозга весьма разнообразны по форме. Среди них можно выделить:
- пирамидные
- звёздчатые
- веретенообразные
- паукообразные
- горизонтальные
Пирамидные нейроны составляют основную и наиболее специфическую для коры головного мозга форму (80—90 % всех нейронов). Размеры их варьируют от 10 до 140 мкм. Они имеют вытянутое треугольное тело, вершина которого обращена к поверхности коры. От вершины и боковых поверхностей тела отходят дендриты, заканчивающиеся в различных слоях серого вещества.
https://www.youtube.com/watch?v=ytpolicyandsafetyru
Пирамидные клетки различных слоёв коры отличаются размерами и имеют разное функциональное значение. Мелкие клетки представляют собой вставочные нейроны, аксоны которых связывают отдельные участки коры одного полушария (ассоциативные нейроны) или двух полушарий (комиссуральные нейроны). Эти клетки встречаются в разных количествах во всех слоях коры.
Нейроны коры расположены нерезко отграниченными слоями. Каждый слой характеризуется преобладанием какого-либо одного вида клеток. В двигательной зоне коры различают 6 основных слоёв:
- Молекулярный (лат. lamina molecularis)
- Наружный зернистый (лат. lamina granularis externa)
- Пирамидальных нейронов (лат. lamina pyramidalis)
- Внутренний зернистый (лат. lamina granularis interna)
- Ганглионарный (слой клеток Беца) (лат. lamina ganglionaris)
- Слой мультиформных (полиморфных) клеток (лат. lamina multiformis) [8]
Кора полушарий головного мозга также содержит мощный нейроглиальный аппарат, выполняющий трофическую, защитную, опорную и разграничительную функции [8].
На медиальной и нижней поверхности полушарий сохранились участки старой, древней коры, которые имеют двухслойное и трехслойное строение.
Лечение повреждения височной доли.
Вдавленные переломы, над- и подоболочечные гематомы височной локализации требуют хирургического вмешательства, как только установлен диагноз. Операция должна проводиться при крупных внутримозговых гематомах (максимальный диаметр <4см) и очагах контузионного размягчения объемом не только свыше 50 см3, но и более мелких, если они сочетаются с отеком мозга и вызывают значительное смещение ствола. При отсутствии угрожающих клинических симптомов и инструментальных данных больному с ВДП должна быть назначена дегидратирующая, седативная, вазоактивная, противосудорожная, противовоспалительная и другие виды терапии в зависимости от показаний.
Теменные
Для того чтобы разобраться в функциях теменных долей, важно понять, что доминирующая и не доминирующая сторона будут выполнять разную работу.
Доминирующая теменная доля головного мозга помогает осознать устройство целого через его части, их структуру, порядок. Благодаря ей, мы умеем складывать отдельные части в целое. Очень показательным в этом есть умение читать. Чтобы прочесть слово, нужно сложить буквы в одно целое, а из слов необходимо составить фразу. Так же проводятся манипуляции с числами.
Теменная доля помогает связать отдельные движения в полноценное действие. При расстройстве данной функции наблюдается апраксия. Больные не могут выполнить элементарные действия, например, не способны одеться. Это бывает при болезни Альцгеймера. Человек просто забывает, как делать нужные движения.
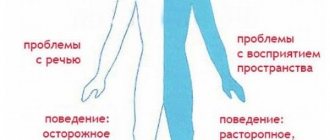
Доминантная область помогает ощущать свое тело, различать правую и левую стороны, соотносить части и целое. Такая регуляция участвует в пространственной ориентации.
Недоминантная сторона (у правшей она правая) комбинирует информацию, которая поступает из затылочных долей, позволяет в трехмерном режиме воспринимать окружающий мир. Если недоминантная теменная доля нарушается, может появиться зрительная агнозия, при которой человек не способен распознать предметы, пейзаж и даже лица.
Теменные доли принимают участие в восприятии боли, холода, тепла. Также их функционирование обеспечивает ориентацию в пространстве.
Прогноз при повреждении височной доли.
Прогноз ВДП в большинстве случаев благоприятный, если удается избежать опасностей общетравматологического порядка и специфичных для ВДП (кровотечения из крупных артерий, дислокаций ствола мозга) в остром периоде. Инвалидизацию в резидуальном периоде ЧМТ могут обусловливать зафиксированные дефекты высших корковых функций — сенсорная афазия, алексия, аграфия, акалькулия; парезы конечностей — при повреждениях ВД до глубины внутренней капсулы; гемианопические дефекты, обычно частичные; эпилептические синдромы. Важны своевременные и систематические реабилитационные мероприятия, рациональная противосудорожная терапия.