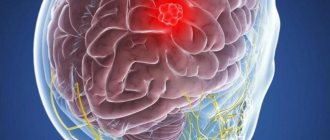
Менингиома головного мозга обычно представляет собой доброкачественную опухоль с начальным ростом из арахноидальной (паутинной) оболочки мозга, а не из твердой мозговой оболочки (ТМО), вопреки распространенному мнению. Термин и классификация, которые все еще используются сегодня, были впервые введены американским нейрохирургом Харви Кушингом в 1922 году. Тогда не было точного представления о гистологической природе опухоли.
По мере роста менингиома мозга интимно прирастает к ТМО и впоследствии получает из нее основные источники кровоснабжения. Кроме того опухоль менингиома иногда прорастает кости черепа. Иногда частично или полностью кальцифицируется (окостеневает).
Обычно это медленно растущая опухоль вне мозга, то есть четко отделенная от мозга и имеющая капсулу. Злокачественные формы с быстрым ростом встречаются реже. Редко менингиома головного мозга бывает множественной, когда она растет одновременно в разных анатомических областях полости черепа. Эта опухоль бывает везде, где есть арахноидальные клетки. Поэтому рост происходит не только внутри черепа, но и внутри позвоночного канала, поскольку паутинная оболочка покрывает и спинной мозг.
Менингиома мозга является наиболее распространенной доброкачественной внутричерепной опухолью. Бывает чаще у людей возрастом 40-70 лет. Чаще это заболевание поражает женщин.
Полное излечение возможно только при полном удалении доброкачественной опухоли менингиомы. Такой исход возможен, но сильно зависит от местоположения новообразования.
Особенности ишемического инсульта левого полушария
Основной признак инсульта — это повреждение мозговых тканей, при котором нарушается двигательная и речевая функция, возникает паралич правых конечностей.
Чаще всего поражение левого полушария встречается у людей, страдающих диабетом, избыточным весом, повышением количества холестерина в организме. При инсульте у человека повреждаются нейроны – основные клетки мозговой ткани. При поражении левого полушария симптомы отмечаются на правых конечностях.
Левосторонний инсульт не возникает неожиданно, он развивается постепенно, переходя из одной стадии в другую. Первая степень, называемая ишемической атакой, длится от нескольких минут до часов, при этом человек может отметить у себя повышение сердцебиения, гиперемию кожных покровов на лице.
Если меры не приняты, болезнь переходит во вторую стадию, которая также длится долго и характеризуется тошнотой, обморочным или полуобморочным состоянием.
Причины
Выделяют множество причин, по которым может возникнуть повреждение участка мозга с левой стороны. Среди них:
- сахарный диабет;
- артериальная гипертония;
- пороки сердца, в том числе, врожденные;
- тромбоз вен;
- заболевания крови, при которых повышается ее вязкость;
- злоупотребление спиртосодержащими напитками и курение;
- мигрень;
- применение противозачаточных препаратов.
Чем старше человек, тем более внимательно ему нужно следить за своим здоровьем, чтобы не допустить развития опасных процессов в организме, приводящих к инсульту.
Симптомы
Основные симптомы, по которым можно определить начало процесса поражения мозга:
- Снижение чувствительности конечностей. Зачастую отмечается сильное покалывание, сопровождающееся плохим самочувствием, онемением руки или ноги.
- Неестественное положение уголков рта, лицо кажется перекошенным, нижнее веко чаще всего опускается с одной стороны.
- Потеря контроля над собой, ориентации в пространстве.
- Снижение зрения, расфокусировка взгляда.
- Боль в голове, зачастую нарастающая, головокружение.
- Сильная рвота, судороги.
- Заметное нарушение речевой функции.
По теме
10 причин развития ишемической атаки
Важно заметить симптомы инсульта в течение трех–шести часов после их появления. При своевременном обращении за помощью можно избежать развития в мозге необратимых изменений.
Человек может самостоятельно диагностировать у себя инсульт левой стороны мозга по следующим признакам:
- тошнота и рвота;
- онемение конечностей;
- нечеткое зрение;
- нарушение ориентации.
Наличие даже двух признаков является поводом для обращения к врачу.
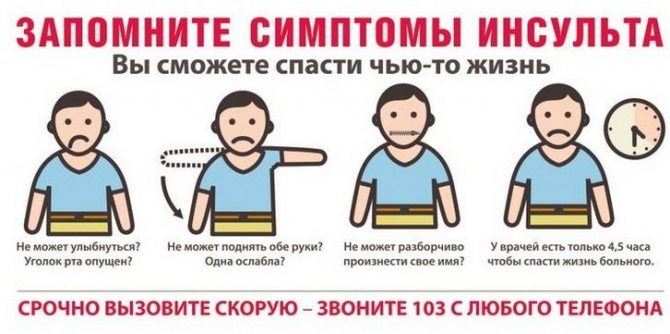
Заметив у человека нарушение координации или речи, следует попросить его улыбнуться. При этом сразу становится понятно, что возник инсульт – уголки губ поднимутся неравномерно. Другой способ диагностирования патологического состояния до приезда медиков – попросить человека высунуть язык. Кончик языка будет направлен в сторону. Также больной не сможет поднять руки вверх.
При обнаружении хотя бы одной проблемы, нужно вызвать скорую помощь.
Все симптомы, которые могут быть обнаружены при ишемическом инсульте левого полушария, делят на три группы:
- Общие признаки. Симптомы возникают в случае воспаления мозговых оболочек и при повышении давления. При развитии левостороннего поражения полушария практически отсутствуют какие-либо показатели, по которым можно сразу понять, что возникла патология. Если же инсульт обширный и некроз соприкасается с мозговыми оболочками, то признаки становятся более заметными, особенно проявляется нарушение сознания, рвота и тошнота, головная боль.
- Вегетативные симптомы, выраженные в нарушении сердцебиения, колебании давления. Меняется цвет кожи. Человек при этом зачастую начинает чувствовать страх смерти и старается бороться с ней.
- Признаки неврологической картины заболевания, которые проявляются в зависимости от величины воспалительного очага, места его локализации. Возникает паралич конечностей, нарушение чувствительности, потеря памяти, зрения, слуха.
Все эти признаки могут быть выявлены сразу же после развития инсульта. Другие же симптомы нередко возникают уже на стадии восстановления.
Особенности локализации
В постановке диагноза «помогают» неврологические симптомы, проявляющиеся в течение длительного времени, не поддающиеся купированию.
Пациент с ангиомой периодически ощущает приступы головной боли, тошноту не пищевого характера, сенсорные расстройства, случаются обмороки. В зависимости от того, в каком участке мозга локализуется новообразование, какова его природа (задействованы вены, капилляры, или каверны), появятся и специфические симптомы:
- Венозная ангиома затылочной доли:
- спазмирующие ощущения в мышцах затылка;
- зрительные галлюцинации (возникновение длительных образов и кратковременного искрения).
- Венозная ангиома правой височной доли:
- Поражение левой височной доли так же, как и правой, нарушает речь и возможность ее восприятия. Добавляются сильные эмоциональные скачки без видимых внешних причин.
- Венозная ангиома правой теменной доли:
- отсутствие различия «право-лево» при действии раздражителей;
- неосознанный паралич.
- Поражение левой теменной доли приводит к потере ориентации не относительно своего тела, а в пространстве (невозможность определять расстояния, читать карту).
- Венозная ангиома правой лобной доли:
- эмоциональная нестабильность;
- невозможность контролировать свои действия;
- эйфорический настрой;
- потеря способности грамотно строить предложения любой длинны.
- При опухоли левой лобной доли больной не может перейти к словесному оформлению мысли (думает, но не может сказать), слабо контролирует собственное поведение.
В целом капиллярные ангиомы могут возникать в любом отделе мозга, а венозные преимущественно в мозжечке, белом веществе мозга.
Прогноз зависит от размеров опухоли, ее добро- или злокачественности, локализации. Преимущественно образования поддаются лечению.
Чаще всего венозные ангиомы расположены в белом веществе мозжечка и больших полушарий головного мозга, поблизости от стенок желудочков. Височные доли поражаются очень редко.
В организме человека ангиомы могут быть единичными или множественными (от 2 до 9% всех случаев), тогда говорят об ангиоматозном типе строения венозной системы. Чем больше размеры опухоли, тем выраженнее симптомы заболевания.
Диагностика
Диагностировать левосторонний инсульт можно довольно быстро, что позволит спасти жизнь человеку. Обнаружить нарушение работы левого полушария можно по следующим признакам:
- Нарушение сознания, полуобморочное состояние.
- Неестественная улыбка, перекос на одну сторону.
- Нарушение равновесия, движений.
- Тянущая, нелогичная речь.
По теме
6 причин возникновения инсульта в молодом возрасте
Больной может жаловаться на головную боль, головокружение, двоение в глазах. Наличие даже одного-двух симптомов является достаточным основанием для вызова бригады медицинской помощи.
Лечение
До приезда врачей к больному нужно оказать первичную помощь. Ожидая медицинскую бригаду, можно несколько улучшить состояние, выполнив несколько действий:
- Уложить человека на поверхность, устеленную подушками, голову нужно приподнять.
- При нахождении в доме открыть форточку.
- Снять всю сдавливающую одежду, расстегнуть рубашку и ремень.
- Если человек чувствует позывы к рвоте, голову аккуратно склонить набок. Это делается для того, чтобы предотвратить попадание рвотных масс в горло, дыхательные органы.
Врачи в условиях больницы проводят базисную и специфическую терапию, что позволяет свести к минимуму поражение нервных клеток. Основная терапия применяется для сохранения функционирования мозга, сердечно-сосудистой системы. Специфические меры направлены на восстановление кровообращения и мозговых тканей. Наибольший эффект достигается при совокупном применении методов.
Если лечение не дало результатов или оказалось не достаточно эффективным, проводят лечебные и профилактические мероприятия, курсы реабилитаций, направленные на восстановление функций организма.
Врач назначает больному прием лекарственных препаратов из следующих групп:
- Тромболитики, применяются в первые часы после инсульта для рассасывания тромбов.
- Антикоагулянты.
- Препараты для понижения артериального давления.
- Вазоактивные препараты.
- Нейропротекторы.
Все медицинские препараты подбираются в соответствии с клинической картиной инсульта.
Что такое венозная ангиома, как образуется
Кровеносные сосуды мозга при участии лимфатической ткани могут создавать «клубки», затрудняющие кровоток, питание клеток мозга. Например, из артерии кровь сразу поступает в вену, как следствие, ткани не получают кислородного питания. Такие образования сосудов называют венозными ангиомами, они могут быть злокачественными и доброкачественными. Главная их опасность кроется в сдавливании структур мозга, возможном разрыве стенок сосуда и геморрагическим инсульте.
Кровоизлияние может случиться из-за тонкости стенок опухоли при незначительном повышении давления, травме, эмоциональном напряжении. Если человек не знал о наличии у себя подобных структур, то остается полагаться на опыт врачей в постановке точного диагноза при резких проявлениях болезни (паралич, значительные сенсорные расстройства, инсульт).
При небольших размерах ангиома головного мозга может ничем себя не выдавать в течение всей жизни, чем и обусловлены сложности диагностики.
Ангиомы растут медленно, с периода внутриутробного развития человека. Выявляются при внеплановых обследованиях, или подозрениях на наличие новообразований разной природы в головном мозгу.
Ангиомы могут быть как врожденными (95% случаев), так и приобретенными (5%). Точные причины до настоящего времени не выяснены. Наиболее доказанными считаются версии о:
- нарушении внутриутробного формирования сосудистой системы из-за болезней матери, недостаточности витаминов, патологической беременности;
- сопутствующей патологии органов с высоким риском онкозаболеваний (желудка, печени, молочных желез, легких, матки и простаты), это подтверждает связь с циррозом печени;
- травмах головы;
- перенесенных в раннем детстве инфекционных заболеваниях.
Доказано, что дети больше, чем взрослые люди, предрасположены к распространению и росту ангиом. Это связывают с функциональной неполноценностью разных систем организма, недостаточным иммунитетом.
Восстановление
Говоря о восстановлении, следует отметить, какие функции выполняет мозг, и те из них, которые могут быть нарушены:
- зрение и слух, обоняние;
- движения;
- речь;
- способность к обработке информации любого вида, к чтению, письму;
- понимание смысла слов;
- память как зрительная, так и вербальная;
- абстрактное мышление.
Чем тяжелее степень поражения мозга, тем больше нарушаются различные функции. Восстановительный процесс зачастую занимает длительное время. Во многом возможность излечения зависит от того, насколько быстро пострадавшему была оказана медицинская помощь.
В процессе восстановления пациент принимает медикаменты, посещает массажный кабинет, проходит физиопроцедуры. Немаловажное значение имеют занятия со психологом и логопедом.
Применяется мануальная терапия и кинезиотерапия, в процессе которой пациента заставляют правильно двигаться для того, чтобы восстановить функции организма.
источник
Последствия инсульта левого полушария головного мозга
Ишемический инсульт левого полушария – это острое нарушение кровообращения головного мозга в его левом полушарии. Инсульт начинается внезапно и проявляется общемозговыми и очаговыми симптомами. Клиническая картина при патологии сохраняется до 24 часов и приводит к смерти больного либо к последствиям в виде неврологических и психических расстройств.
Частота летальности инсульта зависит от степени выраженности симптомов и качества лечения в больнице. 35% всех больных умирают в первые 30 дней. Смертность в больнице составляет 24%, а летальность тех, кто лечится дома – 43%. Более 50% всех больных умирают в первый год после острого состояния.
Вероятность возникновения инсульта повышается после 30 лет. Более 90% всех острых состояний приходится на 45-60 лет.
Существуют факторы риска, провоцирующие острое нарушение кровообращения левого полушария:
- Атеросклероз сосудов головного мозга: из-за бляшек ухудшается кровоток, страдает питание мозга.
- Гипертоническая болезнь.
- Сахарный диабет.
- Сердечная недостаточность, ишемическая болезнь сердца, аритмия.
- Сидячий образ жизни.
- Лишняя масса тела.
- Вредные привычки и зависимости: алкоголь, наркомания, переедание. Особенно курение.
Эти пункты не являются причинами, они лишь повышают вероятность развития инсульта.
Последствия инсульта левого полушария:
- смерть;
- перманентная утрата некоторых двигательных функций;
- расстройство речи;
- нарушение походки;
- повторный инсульт;
- утрата зрения, слуха;
- потеря памяти.
Прогноз
Прогноз зависит от характера и размера опухоли, возраста пациента, неявности у него сопутствующих патологий.
Наиболее высокие шансы на излечение у больных с доброкачественными опухолями первой стадии, доступными для хирургических манипуляций. В таких случаях вероятность выздоровления составляет 60-80%.
Однако всегда сохраняется риск рецидива. Повторное вмешательство несет дополнительные риски. Поэтому после выздоровления следует принимать поддерживающие препараты и избегать влияния факторов, провоцирующих рак.
Диагностика
Наиболее важные при нарушении кровообращения мозга методы – компьютерная и магнитно-резонансная томография.
Первый способ позволяет отличить один вид инсульта от другого. С помощью МРТ определяется локализация инсульта и оценивается степень повреждения мозговой ткани.
При первых признаках крайне важно продиагностировать инсульт левого полушария головного мозга на месте. Для этого есть 3 приема. Больного нужно попросить:
- Улыбнуться. Из-за поражения двигательных центров улыбка может стать кривой, а уголки рта несимметричными. Мимика также поражается: опускается века, угол губы направляется книзу.
- Поговорить. Пускай пострадавший скажет простое предложение из нескольких слов. Например, «в реке холодная вода». Произношение нарушается, слова выговариваются с трудом.
- Поднять одновременно две руки. Они должны подняться равномерно и одинаково. При инсульте симметрия мышц рук нарушается.
Дополнительные диагностические способы:
- Высунуть язык. При поражении двигательных нервов язык может быть неправильной формы, западать, или не высовываться вообще.
- Вытянуть руки перед собой, направить ладони кверху и прикрыть глаза. Если одна из рук начнет непроизвольно менять положение – возможно это инсульт.
Методы удаления ангиом
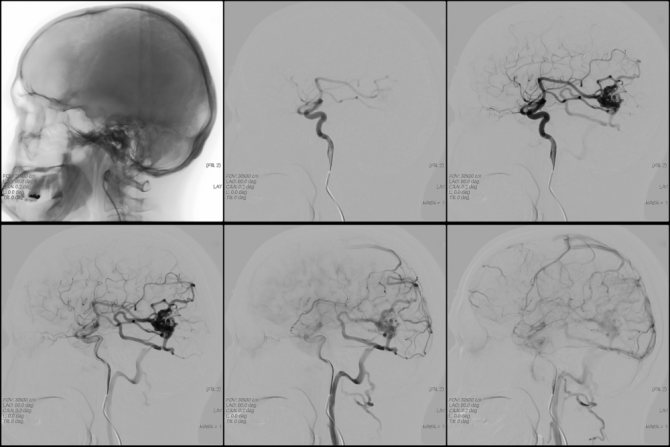
Диагностировать ангиому поможет ангиография сосудов головного мозга
На начальных стадиях ангиомы головного мозга обычно протекают бессимптомно и выявляются случайно при обследовании головного мозга по поводу других заболеваниях. Заподозрить наличие таких опухолей врач может, ориентируясь на жалобы пациента, которые появляются при увеличении новообразования в размерах и сдавлении тканей мозга.
Для постановки диагноза и определения тактики лечения могут назначаться такие инструментальные методы обследования:
- МРТ (с контрастом);
- КТ (с контрастом и без);
- ангиография.
Можете также почитать:Артериовенозная мальформация сосудов головного мозга
- Ангиография — сочетание рентгеновского исследования черепа с введением контрастного вещества в сосуды. На снимке выявляются аномалии кровоснабжения мозга, локализация, величина ангиомы, ее связь с сосудами.
- Компьютерная томография является признанным неинвазивным методом (не связана с проникновением в сосуды), безболезненна. Получаются разные по глубине послойные снимки в двухмерном варианте. Это увеличивает диагностические возможности метода.
- МРТ (магниторезонансная томография) — с помощью магнитного излучения и радиоволн изображения получаются более точными, выделяются мелкие детали.
- С целью дифференциальной диагностики с разными типами внутричерепных кровоизлияний (инсульт, разрыв аневризмы) в специализированных стационарах проводят спинномозговую пункцию и исследование жидкости из мозгового канала.
От результатов диагностики зависит выбор лечения.
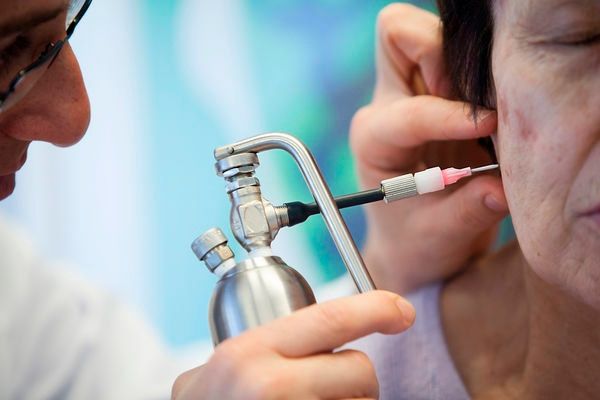
Обращение к невропатологу с жалобами на системные головные боли, тошноту, сенсорные нарушения служит причиной для проведения МРТ, контрастной ангиографии.
Иногда речь идет об новообразовании, имеющем значительные размеры, существенно влияющем на работоспособность мозга. Выявить опухоль такого типа на средних и поздних стадиях получается при проведении не планового КТ, МРТ головы с контрастом.
Современные методы диагностики дают возможность точно определить локализацию, размеры опухоли, тип сосудистого формирования.
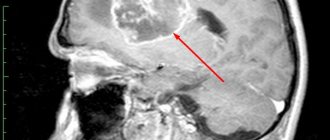
Венозная ангиома на МРТ
Венозная ангиома правой лобной доли указана на фото стрелкой
Как уже было упомянуто выше, в большинстве случаев рассматриваемая в данной статье патология начинает развиваться еще внутриутробно. В этом случае рекомендуется радикально решать появившуюся проблему в период, пока ребенок не достиг годовалого возраста. Речь идет об оперативном вмешательстве. Такой подход к лечению позволяет предотвратить дальнейшее разрастание патологии, а так же свести к минимуму возможность повторного их появления.
Одним из протоколов лечения ангиом является назначение препаратов, относящихся к гормональной фармакологической группе. Но зачастую их прием не может полностью устранить проблему, оставляя остаточные дефекты. Поэтому в большинстве случаев, наиболее эффективным способом избавиться от проблемы является удаление ангиом.
На сегодняшний день имеются различные методы удаления ангиом. В ряде случаем хирургическое лечение проводится поэтапно. Основная цель такого лечения – полное удаление новообразований, восстановление нормальной работы сосудистой и лимфатической системы.
Следует вспомнить наиболее часто встречающиеся методики, позволяющие эффективно избавить больного от одиночных и групповых скоплений ангиом.
- Криотерапия – выжигание патологических новообразований при помощи низких температур (холодом). В данном случае используется такой хладагент как жидкий азот. Данная методика эффективна, при этом позволяет не допустить возникновения кровотечений.
- При кавернозных ангиомах, преимущественно, проводится склерозирование. Суть методики в применении специальных солей йода, которые позволяют привести в норму проходное сечение определенных кровеносных сосудов, что положительно сказывается на кровотоке. Инъекция проводится в тех случаях, когда ангиома располагается в месте, труднодоступном для более масштабного хирургического вмешательства.
- Электрокоагуляция – прижигание патологических новообразований при помощи электрического тока. Эта методика в последнее время применяется все меньше в силу своей болезненности и остаточных явлений в виде колодных шрамов. Но данный метод прост и дешев.
- Лечение лазером. В этом случае процесс удаления новообразования проводится в несколько этапов. В этом случае происходит послойное иссечение мутированных тканей. Данный процесс повторяют до момента появления здоровых клеток и полного удаления мутированных. При этом повреждение здоровых тканей минимальное.
- Если не получается достигнуть желаемого результата вышеперечисленными методиками, тогда медики прибегают к иссечению опухоли хирургическим скальпелем.
- Наиболее совершенные, но сложные и не везде применимые методики иссечения – радио- и электронож. Инновационная технология позволяет легко и практически без оставления швов избавить больного от его проблемы. Стоит лишь отметить, что данная методика требует специального медицинского оборудования и высокой квалификации врача. Таким оборудованием, на сегодняшний день, может похвастаться не всякое специализированное учреждение. При этом данная процедура еще достаточно дорого стоит, поэтому будет по карману не всякому пациенту.
Преимущественно метод удаления ангиом выбирает врач – дерматокосметолог. Его решение основывается на результатах визуального осмотра пациента и возможностях клиники. В большинстве случаях назначается склерозирование или удаление новообразования при помощи лазера. Эти две методики отличаются безболезненностью и высокой косметической эффективностью результата, получаемого на протяжении проведения нескольких сеансов.
Лечение
Терапия инсульта заключается в трех этапах:
Главное правило оказания первой помощи – как можно быстрее доставить больного в ближайшую клинику в первый час после появления первого признака инсульта.
Во время транспортировки пострадавшему не давать еды и пить. Двигательные нервы глотки могут быть повреждены, и пища попадет в дыхательный путь. В машине обеспечьте доступ к воздуху: расстегните рубашку, снимите галстук, откройте окно. Позаботьтесь о комфорте пострадавшего.
Если больного начало рвать – переложить его на бок: так рвотные массы не попадут в бронхи и не закупорят дыхание. Лучше всего, чтобы человек занимал лежачее положение и под головой у него был мягкий валик или подушка. Постарайтесь сделать так, чтобы голова и шея шли в одной линии.
После поступления в больницу ставится диагноз и начинаются реанимационные мероприятия. Их цель – поддержка физиологических констант организма: пульс, артериальное давление, насыщение кислородом, давление в венах. Уже на основании этих показателей врачи определяют какие шансы выжить.
Во время лечения пациент нуждается в постоянном уходе: ему нужно сменять белье, его необходимо кормить, переворачивать на другую сторону, чтобы предотвратить пролежни.
Это наиболее сложный для родных и персонала этап. Суть периода – восстановление утраченных двигательных и психических функций, восстановление мышечной силы и приобретенных навыков. В общем, реабилитация – это социальная реанимация. Больным занимаются сразу несколько специалистов:
- физиотерапевт, помогающий восстановить функции движения;
- эрготерапевт, занимающийся приспособлением человека к нормальному ритму жизни;
- логопед, восстанавливающий речевой аппарат и глотание.
Прогноз для жизни неблагоприятный. Прогноз для социализации при должном уходе – относительно благоприятный.
источник
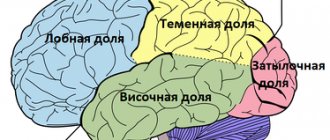
Опухоль в затылочной доле – симптомы
Для такого расположения опухоли типичны галлюцинации, половинные, четвертичные или центральные потери зрительных полей и не распознавание привычных предметов. Пациент не может объяснить предназначение предмета, который отчетливо видит. На вопрос – зачем этот предмет нужен, пациент как правило отвечает верно, но пользоваться ним не может. Поставленный на его пути стул, даже после просьбы присесть на него будет проигнорирован – пациент попросту обойдет его или отодвинет с пути. С развитием опухоли таких неосознанных и странных поступков становится все больше.
Особенностью такого расположения опухоли – крайне редкое повышение внутричерепного давления.
Основные функции
Еще со школьной скамьи всем известно о перекрестной работе полушарий головного мозга. Так, левая гемисфера несет ответственность за функционирование правой стороны тела. То есть, движением правой ноги и правой руки руководит левое полушарие. Кроме этого левая часть мозга имеет и другие зоны ответственности:
- Логика.
- Процессы анализа. Распознать числа и проанализировать факты помогает левая часть мозга.
- Речевая функция. Понимание семантики высказывания через работу левой гемисферы ограничено буквальным смыслом. Способность к образному мышлению у людей с преобладающим левым полушарием развита слабо.
- Умение читать.
- Поэтапность и детальность в обработке информационного материала.
- Умение выявлять цепочку причинно-следственнных связей.
- Грамотность. Люди с развитым левым полушарием от природы имеют способность к безошибочному письму.
Признаки и симптомы

При ишемическом инсульте слева происходит закупоривание тромбом участка сосуда головного мозга. В результате ткани недополучают кровь и питательные вещества вместе с ней. Нервные клетки погибают. Параллельно развиваются общемозговые и очаговые симптомы.
К общемозговым относятся:
- Головная боль.
- Судорожный приступ.
- Тошнота, рвота.
- Нарушение пространственной ориентации.
Проявления вегетативной системы:
- Сердце начинает биться чаще.
- Меняется кровяное давление. Возможно как повышение, так и понижение показателей.
- Мышечная слабость.
Очаговые симптомы зависят от конкретного места локализации патологии в левом полушарии. Первоначальная симптоматика потом часто остается в качестве последствий инсульта.
- Изменение чувствительности (онемение, покалывающие ощущения).
- Затруднение двигательных функций в противоположной стороне тела.
- Нарушение чувствительности.
- Проблемы со слухом и зрением.
- Нарушение речевой функции.
- Ассиметричность лица. Лицевые мышцы, как и все остальные, тоже имеют центр управления в головном мозге. При ишемическом инсульте слева появляется характерное обвисание щеки, века и уголка рта с правой стороны.
Опухоль в теменной доле – симптомы
Первоначально, симптомы проявляются значительным уменьшением чувствительности одной из конечностей. Со временем становится явно заметно одностороннее поражение. Описанные признаки наблюдают в левой руке и левой ноге в случае локализации опухоли с правой стороны и наоборот.
Расположение очага роста опухоли в нижней части теменного участка. приводит к потере навыков чтения, письма, счета и к нарушению речи. Эти симптомы проявляются одинаково, как у врожденных правшей, так и у левшей, но только при зеркально разном расположении опухоли.
Лечение
Терапевтические действия, направленные на устранение инсульта должны быть предприняты в течение трех часов с начала развития патологии, именно поэтому важно правильно оказать первую помощь и вовремя вызвать скорую. В этом случае прогноз на сохранение жизни и дальнейшее восстановление благоприятный. Лечение проводится комплексно, с использованием лекарственных препаратов, физиотерапии и логопедических занятий.
В списке фармпрепаратов при ишемическом инсульте мозга:
- Тромболитические средства, направленные на рассасывание тромботических бляшек. Их назначают экстренно.
- Антикоагулянты разжижают кровь, предотвращая ее свертывание.
- Нейропротекторы. Восстанавливают обменные процессы в мозге и предупреждают поражение нейронных связей.
- Препараты против повышенного кровяного давления.
- Хирургическое вмешательство назначают при обнаружении обширной гематомы.
Последствия
Последствия заболевания видны уже с первых минут начала развития инсульта. Они обусловлены и функциями, за которые отвечает левая гемисфера.
- Ограничение или полная парализация правой стороны тела. Затрагивает как мышцы конечностей и других частей тела. Особенно заметно на мимике. Паралич мышц приводит к тому, что человек не способен сам передвигаться, а постоянные боли в конечностях вызывают дискомфорт и страдания.
- Нарушение речи. Человек начинает разговаривать бессвязно. Темп речи замедляется за счет нарушения артикуляционной моторики. Теряется смысловое наполнение высказывания. Нарушение затрагивает все уровни речепроизводства: от восприятия и понимания до воспроизведения.
Опухоль в лобной доле – симптомы
Такая локализация очага опухоли длительное время ее скрывает – она остается незамеченной по причине отсутствия внятной симптоматики. По мере роста появляются симптомы общемозгового характера. Они выражены постепенной сменой поведенческих реакций пациента, особенно заметных в нестандартных, стрессовых ситуациях. По мере развития заболевания симптомы усугубляются и становятся явными.
Для опухоли с локализацией в левой части лобной доли мозга, характерно проявлять себя речевыми нарушениями – сначала речь становится не такой гладкой и непринужденной, как обычно, возникают непривычные и неправильные произношения звуков. На этой стадии, такие проблемы явно ощущаются самим пациентом, однако поправить он ничего не может и нервничает. По мере роста опухоли симптомы дополняются снижением тонуса мышц языка и правой части лица.
Описанная симптоматика справедлива для врожденных правшей, а у левшей, такие проявления наблюдают при опухоли, расположенной в правой части лобной доли мозга.
Локализация новообразования в верхней части лобной доли, вызывает немощность нижних конечностей – одной или обеих, а дальнейший развитие ситуации сопровождается проблемами с органами тазового пояса.
Реабилитация и образ жизни

После перенесенного инсульта и проведения терапевтических мероприятия больному назначается курс реабилитации. Его основу составляют массаж, ЛФК и физиотерапия. Все процедуры направлены на разработку пораженных мышц.
- Массажные сеансы выполняют сразу несколько функций:
- восстанавливают кровообращение в парализованных частях тела;
- предотвращают пролежни;
- время выполнения массажа постепенно наращивают от сеанса к сеансу от 5 минут до 30.
- Физкультура на этапе лечения возможна в пассивном виде. Гимнастика начинается с рук. Важно двигать не только пораженными конечностями, но и здоровыми.
- В сидячем положении разрабатывают мышцы глазного яблока, шеи.
- Работают над возвращением мелкой моторики.
Классификация.
Относительно гистологии:
- Менинготелиальная, Фиброзная, Переходная, Псаммоматозная, Ангиоматозная, Микрокистозная, Секреторная, Лимфоплазмоцитарная, Метапластическая (Grade I, доброкачественные).
- Атипическая, Хордоидная, Светлоклеточная (Grade II, степень злокачественности вторая). Растут быстро и часто рецидивируют.
- Папиллярная, Рабдоидная, Анапластическая (Grade III, злокачественная). Растет еще быстрее и чаще рецидивирует.
Grade – это степень злокачественности опухолей ЦНС. Есть четыре степени. Разработано Всемирной организацией здравоохранения (ВОЗ).
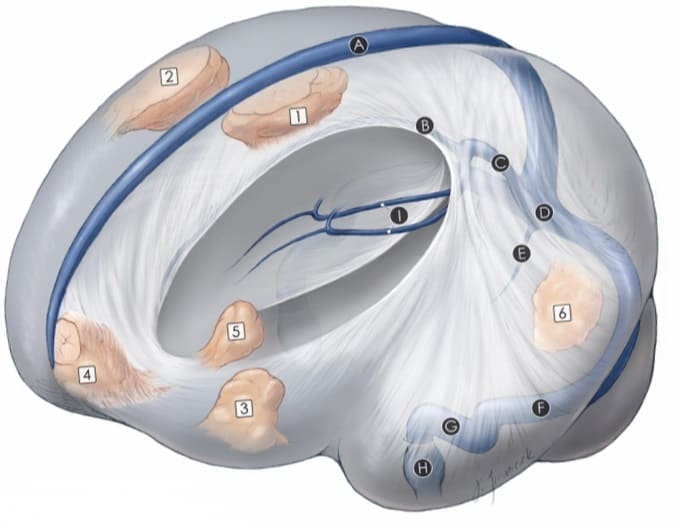
Относительно основания черепа различают менингиому:
- передней черепной ямки (ПЧЯ);
- средней черепной ямки (СЧЯ);
- задней черепной ямки (ЗЧЯ).
Относительно намета мозжечка различают:
- супратенториальную, локализуется над наметом;
- субтенториальную, локализуется под наметом.
По расположению:
- Парасагиттальная менингиома мозга.
Бывает чаще всех и подразделяется на опухоли передней, средней или задней трети верхнего сагиттального синуса.
- Конвекситальная менингиома головного мозга.
Бывает реже предыдущей. Располагается на поверхности мозга, которую покрывает свод черепа. Поверхностная опухоль, проще говоря.
- Менингиома основания черепа.
Бывает реже конвекситальной и парасагиттальной.
| Вид менингиомы | Расположение |
| ольфакторной ямки | центр ПЧЯ |
| малого и большого крыла клиновидной кости | СЧЯ |
| бугорка турецкого седла | центр СЧЯ, рядом с гипофизом |
| петрокливальная | на скате в ЗЧЯ и впереди ствола головного мозга |
| большого затылочного отверстия (БЗО) | ЗЧЯ, рядом с БЗО, через которое проходит ствол мозга |
| пирамиды височной кости | анатомическое образование височной кости с одноименным названием |
- Фалькс-менингиома и менингиома намета мозжечка.
Между гемисферами мозга расположен серповидный отросток (falx). Затылочные доли мозга отделены от мозжечка наметом (tentorium). Эти образования являются отростками ТМО, в области которых и растет опухоль.
- Внутриорбитальная.
Растет в орбите, где находится глазное яблоко. Источник – паутинная оболочка зрительного нерва. Редкая встречаемость среди всех менингиом.