Рассеянный склероз — хроническое заболевание, поражающее головной и спинной мозг. Миелиновая оболочка нервных волокон разрушается, и образуются рубцы.
Определение «рассеянный» указывает на то, что очаги заболевания рассеяны по всей нервной системе. Это склерозированная рубцовая ткань, имеющая вид бляшки.
Обычно возникает у молодых людей 15-40 лет. Иногда диагностируется у маленьких детей.
Дают ли инвалидность с таким заболеванием? Рассеянный склероз занимает второе место среди неврологических болезней, по которым дают инвалидность.
Люди, проживающие в северных регионах, болеют этим заболеванием чаще. Такую закономерность связывают с недостатком витамина D. Женщины больше подвержены рассеянному склерозу, но у мужчин заболевание протекает тяжелее.
Рассмотрим подробнее, что такое рассеянный склероз и сколько с ним живут. Можно ли вылечить это заболевание? Эффективно ли лечение народными средствами рассеянного склероза?
ПИТРС. Выбираем препарат: Ребиф
Еще один препарат, название которого известно каждому больному рассеянным склерозом: Ребиф (Rebif). Это один из иммуномодулирующих препаратов превентивной терапии РС, входящий в «четверку» ПИТРС (препараты, изменяющие течение рассеянного склероза) или КРАБ (Копаксон, Ребиф, Авонекс, Бетаферон).
Повторю слова, с которых начинаются предыдущие статьи. Вопрос о том, с какого препарата начинать лечение РС, безусловно, является поводом для серьезных раздумий.
С одной строны, определенные рекомендации может дать лечащий врач (в том случае, если у него есть опыт лечения пациентов этими препаратами). С другой, каждая фирма-производитель старается привлечь внимание к «своему» препарату (их рекламная продукция умиляет количеством улыбающихся «пациентов», которые с радостью делают себе каждодневные инъекции). С третьей стороны, необходимо взвесить такие факторы как стоимость, частота и удобство введения, побочные эффекты и т.д.
Подобную информацию, как правило, приходится собирать из нескольких источников, поэтому я постараюсь предоставить практическую информацию, которая может быть полезна при выборе препарата превентивной терапии рассеянного склероза.
Необычный велосипед
Оригинальную попытку объяснить людям, что такое рассеянный склероз, предприняла австралийская спортсменка Кэрол Кук (Carol Cooke), выигравшая золотую медаль на соревнованиях по велоспорту на Параолимпийских играх в Лондоне в 2012 году.
Она собрала команду единомышленников, чтобы вместе с ними попытаться привлечь внимание общественности к этому заболеванию и проблемам пациентов. Ученые, пациенты, неврологи и механики сконструировали «велосипед с рассеянным склерозом».
Внешне он похож на самый обыкновенный велосипед, но ездить на нем очень сложно – это происходит из-за того, что рама, колеса и шестеренки искривлены. Так и пациенты с рассеянным склерозом – внешне они могут ничем не отличаться от здоровых людей, но в реальности им приходится ежедневно преодолевать множество сложностей, ведь заболевание полностью меняет их жизнь.
Ребиф (Rebif®)
С небольшими вариациями, эффективность лечения Ребифом сопоставима с эффективностью других КРАБов: сокращение частоты и тяжести обострений на одну треть в сравнении с пациентами, не получающими подобную терапию. Ребиф является интерфероном бета-1а, т.е. его формула подобна Авонексу, но в более высокой дозе (Авонекс — 30мкг/неделю Ребиф — 132мкг/неделю).
В ходе клинических исследований Ребиф был признан немного более эффективным препаратом, чем Авонекс. Тем не менее, его инъекции проводятся три раза в неделю п/к (Авонекс, напротив, один раз в неделю в/м), частота возникновения местных реаций у Ребифа выше (85% по сравнению с 33%), при приеме Ребифа в сравнении с Авонексом отмечается больее частое возникновение побочных эффектов, связанных с нарушением функций печени (18% и 10% соответственно) и изменением количества лейкоцитов (13,6% и 5,3% соответственно). Тем не менее, в долгострочном периоде отмечено, что пациенты, принимающие Ребиф, реже испытывают гриппоподобные симптомы (45% — Ребиф и 53% Авонекс).
Иглы для введения Ребифа тоньше, чем иглы, поставляющиеся вместе с другими препаратами ПИТРС для п/к ввеедения. Однако, его инъекции могут быть более болезненными, за счет низкого рН (т.е. его формула является кислой). Ребиф не требует предварительного смешивания (он поставляется в шприц-ампулах, а например, в страны Европы и Америки он может поставляться в картриджах для автоматического инжектора RebiSmart, в которых содержится недельная доза препарата ). Ребиф является самым дорогим из препаратов ПИТРС.
Беременность и лактация.
Ребиф не назначают при беременности и в период лактации. Врач должен предупредить женщин детородного возраста о потенциальной опасности интерферонов бета для плода и в случае планируемой или наступившей беременности прекратить лечение препаратом Ребиф. Данные о выделении препарата Ребиф с грудным молоком отсутствуют. Учитывая возможность развития серьезных побочных реакций у новорожденных, при необходимости применения препарата в период лактации грудное вскармливание следует прекратить.
Инъекция
Инъекция Ребифа выполняется три раза в неделю (12 раз в месяц) п/к. Как правило, пациенты в состоянии выполнять эти инъекции самостоятельно (либо с помощью автоматического инжектора Rebiject). Иглы для инъекций короче, чем для внутримышечного терапии (127 мм), и тоньше (0,32мм в диаметре, что на сегодняшний день является самой тнкой иглой для введения препаратов ПИТРС). Однако повторю, что формула Ребифа является «кислой» (рН=3,8), это означает, что его инъекции могут вызывать неприятные ощущения жжения или болезненности.
Ботулинический токсин
Токсин получают из специфических бактерий. В его состав входит протеин, а само вещество относится к группе нейротоксинов, которые угнетают активность определенных волокон. Ботулинический токсин снимает спазмы мышц при РС.
Для терапии используются разные виды вещества. Они блокируют распад ацетилхолина, который усиливает нервные сигналы в мышцах, вызывая спазмы. Через некоторое время после начала приема лекарства мышцы расслабляются.
Токсин вводят внутримышечно, а первый эффект наступает уже через неделю лечения. Сохраняется действие на 5-7 месяцев. Врачи назначают инъекции 1 раз в 3 месяца для поддержания эффекта. Однако его нельзя использовать, если случился спазмы крупных мышц.
Через 1-2 суток после введения вещества в организм негативная симптоматика проходит. У небольшого числа пациентов развивается устойчивость к веществу, так как организм начинает вырабатывать антитела к токсину.
Побочные эффекты
Побочные эффекты Ребифа аналогичны тем, которые возможны при применении других препаратов интерферон-терапии (за исключением Авонекса, который реже вызывает местные реакции).
Гриппоподобные симптомы
Наиболее неприятным побочным эффектом являются гриппоподобные симптомы, которые испытывают около 69% пациентов. К ним относятся: лихорадка, озноб, потливость, боли в мышцах и усталость (но не тошнота или расстройство желудка), и они длятся в течение 8 или более часов. Этот побочный эффект, как правило, наиболее выражен в начале лечения и имеет тенденцию к сокращению проявлений на протяжении лечения. Прием ибупрофена или парацетамола за пару часов до инъекции может значительно снизить его проявления. Как правило, проявления гриппоподобных симптомов становятся вполне «сносными» после полугода лечения.
Местные реакции
Обычно в месте инъекции появляются красные пятна (у 71% пациентов). Краснота, отечность, а иногда и зуд могут не спадать в течение нескольких недель. В 5% случаев в месте инъекций возможно развитие некроза.
Нарушение функций печени
Хотя на сегодняшний день нет данных о том, что прием Ребифа приводит к необратимым повреждениям печени, необходимо постоянно контролировать уровень печеночных ферментов.
Изменения крови
Ребиф может привести к уменьшению числа красных и белых кровяных телец, а также уменьшению числа тромбоцитов в крови.
Нарушения функций щитовидной железы
Ребиф следует с осторожностью применять у людей с дисфункцией щитовидной железы, каждые шесть месяцев необходимо контролировать функции щитовидной железы.
Депрессия
Ребиф следует с осторожностью применять у пациентов с депрессией.
Использование в педиатрии.
Эффективность и безопасность применения препарата Ребиф у детей и подростков в возрасте до 16 лет окончательно не установлена, систематического изучения (двойные слепые исследования) эффективности и безопасности препарата у детeй и подростков не проводилось. Емеется позитивный отечественный опыт, свидетельствующий, что клинический эффект и спект побочных реакций у детей и взрослых одинаков, но тем не менее назначать детям необходимо с крайней острожностью при наличии информированного согласия родителей.
Регистрация
История выхода Ребифа на рынок довольно примечательна. В 1996 году в США прошел регистрацию Авонекс (тоже интерфероном бета-1а), одновременно с регистрацией Авонекс получил 7-летнее эксклюзивное право «представлять» на фармацевтическом рынке интерферон бета-1а (действующее вещество обоих препаратов). Для того, чтобы вывести на рынок Ребиф, необходимо было доказать, что он является либо более высокоэффективным, либо более безопасным препаратом, чем Авонекс. В ходе специально проведенных клинических исследований была доказана более высокая эффективность Ребифа в плане снижения частоты рецидивов. В результате Ребиф, был первым в истории препаратом, выведенным на рынок до окончания срока «эксклюзивности» иного препарата.
Мексидол при рассеянном склерозе
Что думает обычный человек, когда слышит название «рассеянный склероз»? Безусловно, его мозг рисует образ глубокого старика, страдающего рассеянностью и склерозом. В действительности рассеянный склероз, будучи одним из наиболее часто встречающихся неврологических заболеваний, вовсе не похож на старческое слабоумие. Даже напротив, рассеянным склерозом страдает активная часть населения – люди молодого возраста, и в особенности представительницы прекрасного пола.
Рассеянный склероз относится к разряду хронических заболеваний, способен затрагивать каждую область нервной системы, полностью излечиться от него невозможно. Симптоматика рассеянного склероза чрезвычайно широка: от незначительного онемения в руке до потери зрения, тяжелых параличей и затрудненного дыхания. При помощи математических методов удалось вычислить количество возможных симптомов рассеянного склероза – 685! Однако специфичным, то есть свойственным исключительно рассеянному склерозу, не является ни один из них.
Что происходит при рассеянном склерозе
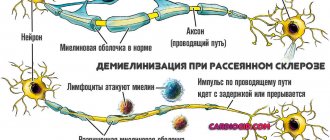
Рассеянный склероз характеризуется образованием в белом веществе так называемых «дырок», т.е. дефектных очагов миелине, на месте коих происходит разрастание соединительной, или склеротической, ткани. Иначе говоря, происходит формирование очагов «склероза». Их способность образовываться на любом участке спинного и головного мозга свидетельствует об их «рассеянности в пространстве». Поэтому заболевание и называется рассеянным склерозом.
Кроме очагов в белом веществе, появляются патологические очаги другой природы также в сером веществе, кроме того, вместе с центральной нервной системой пораженной может оказаться периферическая нервная система (нервные волокна, идущие к ногам, рукам, внутренним органам и лицу, спинномозговые корешки).
Несколько слов о строении нервной системы
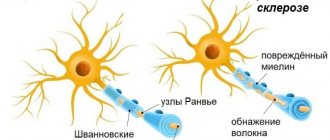
В состав ЦНС входит белое и серое вещество. Серое вещество – это тела нервных клеток. Белое вещество представляет собой отростки таких клеток, которые покрыты миелином — специальной жировой оболочкой. Отростки посредством электрических импульсов соединяют одни центры мозга с другими. Назначение миелиновой оболочки состоит в увеличении скорости передачи импульсов и «отгораживании» отростков друг от друга. Подобное строение напоминает изоляционные провода.
Симптомы рассеянного склероза
Как любое другое хроническое заболевание, рассеянный склероз протекает в две фазы: за периодом обострения следует период ремиссии (стихания). Подобная схема наблюдается у 85 % больных. Этот вариант течения болезни получил название ремитирующий, или преходящий.
Продолжительность периода обострения, как правило, составляет от суток до двух месяцев. Зачастую после первого обострения болезнь не проявляет себя никоим образом на протяжении десятка, а то и двух десятков лет, при этом пациент чувствует себя абсолютно здоровым. Однако затем болезнь набирает обороты, появляются обострения. На первых порах в промежутках между обострениями (в период ремиссий) все временно утраченные функции организма полностью восстанавливаются, однако по прошествии времени отмечается нарастание неврологического дефекта и его сохранение даже в период ремиссии. Реже встречаются другие варианты развития рассеянного склероза – к примеру, симптомы, которые присутствовали изначально, со временем стабильно прогрессируют, при этом отсутствуют ремиссии (т.н. первично-прогредиентное течение). Такой вариант течения болезни более свойствен людям пожилого возраста, в то время как ремитирующее течение отмечается чаще у тех, кто заболел в молодости.
Проявления рассеянного склероза
Очаги заболевания могут находиться в любой области периферической и центральной нервной системы, отсюда и абсолютно разная симптоматика и индивидуальная сочетаемость у разных пациентов. Тем не менее, есть ряд признаков, присутствующих у больных чаще всего: 1. Нарушения чувствительности: ощущения онемения или покалывания («будто бы отлежала») в ногах, руках либо одной половине тела, под ногами не ощущается пол («чувствую, что под ногами будто бы ватные подушки», «нередко тапок спадает с ноги, но я не замечаю этого»). 2. Нарушения двигательной сферы: из-за увеличения тонуса мышц появляется выраженное напряжение в ногах или руках (реже), высокие сухожильные рефлексы, возможно уменьшение мышечной силы в ногах и руках (параличи). 3. Мозжечковые поражения: координация тела нарушается, ощущение потери контроля над конечностями: неловкость и дрожание в ногах и руках, пошатывание при ходьбе. 4. Зрительные нарушения: в центре поля зрения появляется черная точка; зрение на один глаз падает, в ряде случаев он может перестать видеть полностью; перед глазом пелена, мутное стекло. Все эти признаки говорят о наличии ретробульбарного неврита, при котором поражается зрительный нерв за глазным яблоком по причине поражения его миелиновой оболочки. 5. Нарушения мочеиспускания: при позывах к мочеиспусканию нет сил терпеть, появляется недержание мочи («не успела добежать до туалета»). 6. Из-за нарушения движения глазными яблоками (нистагм) появляется ощущение, что предметы раздваиваются. 7. Нарушения, связанные с эмоциональной сферой: повышенная тревожность, эйфория – неуместная веселость, недооценка собственного состояния, депрессия – пониженный фон настроения. 8. Поражение лицевого нерва: понижение вкусовой чувствительности («как будто пережевываю траву»), мышцы на одной половине лица слабеют («глаз полностью не смыкается», «перекосило лицо», «рот съезжает в сторону»). 9. Другие характерные симптомы: непроходящая усталость, даже легкая физическая и умственная нагрузка способна утомить больного; когда больной наклоняет голову, у него возникает ощущение, что вниз по позвоночнику проходит электрический ток; симптом «горячей ванны»: после тарелки горячего супа, чашки горячего чая, после принятия ванны происходит усиление уже имеющихся симптомов.
Приведенный перечень симптомов рассеянного склероза далеко не полный. Все перечисленные симптомы, по одному либо в тех или иных комбинациях, развиваются за несколько дней и, когда период обострения заканчивается, они исчезают почти полностью (как правило, по прошествии двух-трех недель).
При этом на первых порах болезни все функции могут восстанавливаться и при отсутствии лечения в короткие сроки. Может статься, что женщина не заметит непродолжительного онемения ладони, легкую неустойчивость или снижение остроты зрения. Оговоримся еще раз: у каждого больного рассеянный склероз «индивидуальный», то есть протекает по свойственной только ему схеме. Насколько тяжелы будут проявления болезни, с какой периодичностью будут появляться обострения и какова будет длительность ремиссий, предугадать заранее невозможно. Статистические данные свидетельствуют, что в одном из четырех случаев рассеянного склероза течение болезни доброкачественное: даже спустя 20-25 лет с момента начала заболевания можно оставаться почти здоровым человеком.
Причины рассеянного склероза
Рассеянный склероз по сей день остается болезнью непонятной и загадочной. По мнению ученых, он является аутоиммунным заболеванием. Иными словами, иммунная система человека становится агрессивной не только к факторам извне (вирусы, бактерии и проч.), но и к миелиновым оболочкам нервов, то есть к собственным тканям организма, и повреждает их. В период обострения болезни в белом веществе мозга проявляются лишенные миелина очаги, т.н. очаги димиелинизации, а также воспаления. Немаловажно то, что на фоне мощного лечения воспалительных процессов или даже без него миелин может восстанавливаться, а вместе с этим наступает ремиссия. Так продолжается, пока не наступит следующее обострение.
Кроме белого вещества, пораженными оказываются и другие ткани: нервные волокна (внутри миелина) и серое вещество (тела нервных клеток). Механизм их поражения несколько иной: ткани стареют быстрыми темпами. Процесс этот происходит как в период обострения, так и при ремиссии.
Факторы развития рассеянного склероза
«Бунт» иммунной системы происходит не у всех людей. Это случается, если предпосылки к неправильной работе иммунитета передалась человеку по наследству либо если человек проживает в той части Земли, где повышена вероятность развития рассеянного склероза. Однако совокупности только этих факторов мало для появления заболевания. Немалую роль играет провоцирующий фактор, который дает старт сбою иммунного ответа. К примеру, длительное пребывание на солнце, перенесенная вирусная инфекция, работа с животными и вредными веществами. В это сложно поверить, но даже частые эпизоды ангин в детском возрасте и любовь к мясным продуктам могут в зрелом возрасте стать причиной появления рассеянного склероза.
Профилактические мероприятия — Мексидол при рассеянном склерозе
Существует ряд факторов, провоцирующих появление нового обострения болезни. Зная их, можно обезопасить себя. К ним относятся: эмоциональный или физический стресс; инфекции (не составляет исключение ОРВИ); длительное пребывание на солнце, переохлаждение или, напротив, перегревание; повреждения головы; вакцинации; никотиновая зависимость.
Если исключить перечисленные выше факторы, можно отсрочить появление очередного обострения. Однако во многих случаях необходима профилактика лекарственными препаратами, в случае если течение болезни сопровождается частыми обострениями или тяжелыми проявлениями. Применяются лекарства, которые заставляют иммунную систему работать правильно, т.н. иммуномодуляторы: копаксон и бета-интерферон (ребиф, бетаферон, аванекс). Их используют в виде уколов (ежедневно, через день либо реже) на протяжении долгих лет. Применение таких лекарств намного увеличит период ремиссии, снизит обострения и поможет уменьшить скорость развития болезни.
Осложнения рассеянного склероза
Результатом рассеянного склероза может стать инвалидность. Как правило, это случается на поздних этапах болезни, когда симптомы после периода обострения не исчезают. Однако в некоторых случаях крайне тяжелое течение болезни отмечается уже на первых ее этапах, вплоть до появления риска летального исхода, когда нарушается сердечная деятельность и пациент теряет способность дышать самостоятельно.
Диагностика рассеянного склероза
Ранее мы уже упоминали, что рассеянный склероз не обладает каким-либо одним специфическим симптомом. По этой причине в период первой атаки болезни зачастую не представляется возможной постановка диагноза, до тех пор пока не случится повторное обострение. Хотя в большинстве случаев больной может вспомнить, как некогда в прошлом в течение нескольких дней его слегка пошатывало, а также имело место недержание мочи. Подобный эпизод можно считать первым обострением.
Обследования, которые нужно провести: МРТ (магнитно-резонансная томография) головного и, в случае необходимости, спинного мозга необходима для обнаружения очагов демиелинизации. Чтобы выяснить, находится ли в текущий момент очаг в активной стадии, нужно ввести контрастное вещество. Средством выявления уровня и степени поражения проводящих путей и, кроме того, вовлечение зрительных нервов, требуются вызванные потенциалы (ВП) всех модальностей. Люмбальная пункция — изучение спинномозговой жидкости. Электрофорез белков — анализ белкового состава крови. Исследование иммунного статуса. Необходимо посетить врача-офтальмолога.
Лечение рассеянного склероза
В зависимости от тяжести обострения назначается соответствующее лечение.
Если обострение в легкой степени (эмоциональные и чувствительные расстройства изолированы), применяют следующее: средства общеукрепляющего характера, препараты для улучшения снабжения тканей кровью, антиоксиданты, витамины, успокоительные препараты (если есть такая необходимость – антидепрессанты).
Когда стадия обострения более тяжелая, применяют: кортикостероиды (преднизолон, метипред) – гормональные препараты. Применяют так называемую «пульс»-терапию — на протяжении пяти дней вводят большие дозы гормонов. Капельницы с такими мощными и угнетающими иммунитет средствами нужно начинать ставить как можно раньше, только в этом случае восстановительные процессы ускоряются, а длительность обострений сокращается. ввиду того что гормональные препараты вводятся непродолжительное время, побочные эффекты от них выражены слабо, однако «на всякий случай» одновременно с ними дают препараты для защиты слизистой оболочки желудка (омез, ранитидин), магний и калий (панангин, аспаркам), а также комплекс витаминов и минералов.
Симптоматическое лечение рассеянного склероза
Кроме того, при лечении рассеянного склероза применяют симптоматический метод лечения, суть которого в устранении конкретного симптома: при спастичности (повышенном тонусе мышц) используют миорелаксанты, в частности баклосан, пациентам, у которых отмечается дрожание и неловкость в конечностях прописывают финлепсин, клоназепам, при повышенной утомляемости назначают нейромидин, если речь идет о нарушении мочеиспускательных процессов, применяют амитриптилин, детрузитол, прозерин, при хронических болях пьют противоэпилептические лекарства (габапентин, финлепсин, лирика), антидепрессанты (иксел, амитриптилин), если у пациента тревожность, депрессия, а также синдром вегетативной дистонии, ему назначают успокоительные препараты, антидепрессанты (ципрамил, амитриптилин, флуоксетин, паксил), транквилизаторы (феназепам), принимая во внимание тот факт, что у больных рассеянным склерозом отмечается увядание мозговых структур, им требуются нейропротекторы — лекарства, защищающие ткань нервов от вредного влияния (кортексин, актовегин, церебролизин, мексидол и проч.).
Симптоматическое лечение рассеянного склероза применяется также в следующих случаях: если симптомы заболевания наблюдаются вне обострения, течение заболевания первично-прогредиентное.
Мексидол при рассеянном склерозе и беременности
Поскольку рассеянный склероз поражает, как правило, женщин молодого возраста, зачастую актуальны такие вопросы: нужно ли прерывать беременность? Как рассеянный склероз проявляет себя в период беременности? Допускаются ли самостоятельные роды? Каким образом болезнь матери может отразиться в будущем на ребенке?
Увы, наследственный фактор играет значительную роль в развитии заболевания, по этой причине вероятность развития рассеянного склероза у ребенка больной женщины выше, чем у других детей. На ход беременности и естественные роды заболевание никоим образом не влияет. При этом непосредственно беременность оказывает положительное (!) влияние на ход болезни: есть научное подтверждение, что в период беременности гораздо меньше случаев обострения рассеянного склероза.
Однако не следует забывать об осторожности, поскольку в течение полугода с момента рождения ребенка вероятность обострений повышается. Для предотвращения этого необходимо после родов пройти лечение иммуномодуляторами. Во время беременности не стоит использовать бета-интерферон и копаксоном. Если же во время беременности все-таки случилось обострение, лечение проводят при помощи плазмафереза, по возможности избегая применения кортикостероидов.
Плазмаферез при рассеянном склерозе: методик проведения, диета, результаты
Содержание↓
Рассеянный склероз – это аутоиммунное заболевания хронического характера, при котором клетки иммунной системы разрушают миелиновую оболочку нервных клеток спинного и головного мозга. Как правило, болезнь поражает лишь определенный отдел нервной системы, однако нередки случаи одновременного поражения сразу нескольких участков. Рассеянному склерозу наиболее подвержены люди от 18 до 40 лет, пожилые люди после 70 и дети до года.
Провести диагностику на рассеянный склероз можно в Юсуповской больнице. Наша клиника оснащена оборудованием высочайшего класса, которое гарантирует максимально точные результаты.
Причины возникновения рассеянного склероза
Рассеянный склероз относится к мультифакторным аутоиммунным заболеваниям, при которых иммунная система сама разрушает нервные волокна, отвечающие за деятельность головного и спинного мозга, воспринимая их как чужеродные. Нарушается передача нервных импульсов, вследствие чего возникает ряд ярко выраженных симптомов. К факторам развития рассеянного склероза относят:
- интоксикации. Интоксикации могут быть различного происхождения – отравление тяжелыми металлами, ртутью, бензином и продуктами нефтепроизводства, проживание в местности с загрязненной экологией, работа на химических предприятиях;
- вирусы и инфекции. Не существует вируса или инфекции, которые напрямую бы влияли на возникновение рассеянного склероза. Однако они могут стать факторами, поддерживающими нейродегенеративные процессы в организме, развивая аутоиммунный и воспалительный процесс на второстепенном уровне. К таким возбудителям относятся эндогенные ретровирусы, вирус кори и краснухи, мононуклеоз, стрептококковые и стафилококковые бактериальные инфекции;
- рацион питания. Люди, страдающие ожирением подвержены риску заболевания РС больше, чем люди со сбалансированным весом и питанием. Чрезмерное употребление животных жиров, соли и сахара приводит к иммунодефициту и развитию патологической активности иммунной системы;
- чрезмерные физические нагрузки. Непосильные тренировки в спортзалах, тяжелая работа с применением физического труда также могут негативно повлиять на возникновение рассеянного склероза;
- прием оральных контрацептивов;
- повышенный уровень сахара и глюкозы в крови;
- генетическая предрасположенность. В семьях, где рассеянным склерозом страдают несколько поколений людей, риск заболевания кровных родственников составляет от 5 до 10 %;
- частые сильные стрессы, эмоциональные перенапряжения;
- травматизация головы и спинного отдела, сотрясение мозга;
- рассеянному склерозу больше подвержены женщины, однако у мужчин данный недуг проявляется в более серьезной форме;
- принадлежность к европейской расе и проживание на материках США и Евразии;
- частая смена климата.
Своевременная диагностика и лечение поможет предупредить развитие заболевания и исключит возможность возникновения побочных патологий.
Инфекционные заболевания
Клиническую картину ППРС могут имитировать различные инфекционные заболевания ЦНС, в том числе хронический боррелиозный энцефаломиелит , который нередко развивается после безэритемной и субклинической форм первичной стадии болезни Лайма. Многие пациенты при опросе не указывают на укусы клещей. Изменения на МРТ головного и спинного мозга также не позволяют провести дифференциальный диагноз между хроническим боррелиозным энцефаломиелитом и ППРС. Если у пациента с предполагаемым ППРС имеются эпидемиологические данные, указывающие на иксодовую инфекцию (укусы клещей, мигрирующая эритема в анамнезе), сочетание симптомов поражения центральной и периферической нервной системы, поражение разных органов, в том числе суставов и сердца, и отсутствуют очаговые изменения на МРТ спинного мозга, то для исключения хронического боррелиозного энцефаломиелита необходимо определить антитела к B. burgdorferi методами иммуноферментного анализа и/или иммуноблоттинга или ДНК бактерии методом полимеразной цепной реакции .
С учетом высокой заболеваемостью ВИЧ-инфекцией, которая в России и странах СНГ превышает таковую в некоторых других регионах мира, ППРС нередко приходится дифференцировать с неврологическими осложнениями ВИЧ-инфекции . По данным морфологических исследований, частота поражения нервной системы при ВИЧ-инфекции достигает 70–80%, а у 40–60% больных наблюдаются клинические прояв ления в виде разнообразных неврологических, психи ческих и когнитивных нарушений. Чаще всего приходится проводить дифференциальный диагноз с ВИЧ-ассоциированными минимальными познавательно-двигательными расстройствами, которые описаны более чем у 80% пациентов , ВИЧ-энцефалопатией и ВИЧ-ассоциированной миелопатией. Изменения на МРТ и в цереброспинальной жидкости носят неспе цифический характер, поэтому для подтверждения диагноза ВИЧ-инфекции необходимо проводить вирусологическое исследование и определять иммунный статус пациента.
Нейросифилис наблюдается примерно у 3–5% больных сифилисом и развивается на любой стадии инфекции, включая первичный, вторичный и третичный сифилис . В Российской Федерации число зарегистрированных случаев нейросифилиса возросло с 19 случаев в 1992 г. до 987 в 2011 г.; при этом большую часть из них составили поздние формы . С точки зрения актуальности дифференциального диагноза с ППРС наибольшее значение имеют паренхиматозные формы нейросифилиса, в том числе спинная сухотка, прогрессивный паралич или их сочетание. Поражение спинного мозга чаще всего встречается на стадии третичного сифилиса и носит характер спинной сухотки (tabes dorsalis), которая представляет собой прогрессирующий дегенеративный процесс, характеризующийся демиелинизацией и воспалительными изменениями спинного мозга. Развивается у 3–5% больных нейросифилисом спустя 10–20 лет после заражения. Демие линизация особенно выражена в задних столбах спинного мозга и спинномозговых ганглиях, однако со временем могут вовлекаться и клетки передних рогов спинного мозга. На МРТ спинного мозга обнаруживают атрофию задних столбов и продленные гиперинтенсивные в Т2 режиме очаги. Описаны единичные случаи очагового поражения спинного мозга при сифилитическом менингомиелите, васкулярном миелите или механическом сдавлении гуммой. Клинические проявления включают в себя постепенно нарастающие парестезии и “кинжальные» боли в ногах, отсутствие сухожильных рефлексов, нарушение мышечно-суставного чувства и вибрационной чувствительности в ногах, сенситивную атаксию, эректильную дисфункцию, нарушение функции мочевого пузыря и толстого кишечника, нейродистрофические изменения суставов (суставы Шарко). Параллельно могут наблюдаться симптомы поражения головного мозга (припадки, головные боли, нарушение слуха и др.).
Прогрессивный паралич проявляется через 20–40 лет после первичного поражения. В основе его лежит преимущественное поражение вещества головного мозга, чаще в области лобной коры. В клинической картине доминируют когнитивные и психические расстройства.
В связи с отсутствием патогномоничных клинических вариантов ведущее значение в диагностике нейросифилиса имеет серологическое исследование крови и цереброспинальной жидкости. Диагноз может быть установлен при наличии трех критериев :
Симптоматика рассеянного склероза
Признаки рассеянного склероза определяются областью локализации нейродегенеративного процесса, поэтому клиническая картина у каждого пациента проявляется по-разному. К основным проявлениям рассеянного склероза относят:
- нарушенную остроту зрения. К возможным патологиям относятся: неврит зрительного нерва, острое снижение зрения и нарушение цветовосприятия. К ощутимым изменениям также причисляют нарушение содружественной работы глаз при отводе в сторону, частые помутнения и раздвоение картинки в глазах;
- головные боли и головокружения. Данный фактор обусловлен мышечным расстройством и депрессией, которая возникает на фоне рассеянного склероза. Ученые считают, что именно сильная и часто возникающая головная боль может стать признаком появления заболевания, так как никакое другое неврологическое заболевание не вызывает мигрени с такой частотой, как рассеянный склероз;
- нарушенную чувствительность кожных покровов. Часто у пациента наблюдается беспричинный зуд, покалывания, онемение или жжение кожи, возникает повышенная восприимчивость к теплу и холоду. Начало изменения чувствительности кожных покровов идет от пальцев рук и ног, постепенно переходя дальше по конечностям;
- общую сонливость, слабость и усталость как физическую, так и эмоциональную. Часто данный симптом люди списывают на банальное переутомление, однако если состояние усталости является хроническим, следует обратить на это внимание и проконсультироваться с врачом;
- тремор. Возникает данный симптом на фоне неконтролируемых мышечных сокращений вследствие нарушенной передачи нервных импульсов. Тремор конечностей может серьезно ухудшить качество жизни человека, так как он может возникать с разной силой в непредвиденный момент;
- дислексию и другие нарушения речи и глотания. Пациенту становится трудно глотать, речь получается скованная, с запинками, порой человек не в состоянии произнести то или иное слово по необъяснимым причинам;
- нарушение хода мыслительного процесса, умственной деятельности. У больного наблюдается снижение концентрации внимания, ухудшение памяти, притупление сознания, несвязные мысли и неспособность их внятно выразить. Человеку ставится трудно переключиться с одного процесса на другой, а также усваивать новую информацию в прежнем режиме. Возникают проблемы со сном, частые пробуждения и бессонница, больного могут тревожить ночные кошмары;
- депрессивные состояния, панические атаки и повышенная тревожность;
- нарушенная функция кишечника процесса мочеиспускания.
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Апатия (безразличие, равнодушие) | 60% |
| Депрессия | 60% |
| Мурашки по ноге | 60% |
| Мурашки по руке | 60% |
| Снижение остроты зрения (ухудшение зрения, плохое зрение) | 60% |
| Онемение нижней части тела | 50% |
| Онемение одной, двух или всех конечностей | 50% |
| Постепенно нарастающая слабость в мышцах ног (слабость в ногах) | 50% |
| Нарушение походки, трудно уточнить (абазия) | 40% |
| Повышенная раздражительность (нервность, психованность) | 40% |
| Невозможность сдержать мочеиспускание при позывах на него | 30% |
| Преходящая слепота на один или оба глаза | 30% |
| Снижение памяти (ухудшение памяти, плохая память, нарушения памяти, забывчивость) | 30% |
| Двоение в глазах (диплопия) | 25% |
| Изменение тембра голоса | 20% |
| Слабость в руке (правой или левой) | 20% |
| Косоглазие | 10% |
Лечение рассеянного склероза с помощью плазмафереза
Плазмаферез – это методика механического очищения крови от токсических веществ, вредоносных микроорганизмов и антител. Плазмаферез является наиболее безопасным и безболезненным методом очистки крови среди других, так как проводится он с минимальной травматизацией.
Суть метода заключается в заборе крови, разделении ее в специальном аппарате — плазмофильтре, на плазму и эритроцитарную массу. Плазма, в которой содержаться жиры, аутоантитела и шлаки, полностью выводится из организма, замещаясь плазмозаменителем или донорской плазмой. Процедура плазмафереза является абсолютно безопасной и безболезненной манипуляцией, так как в работе используются стерильные одноразовые приборы, а риск возможных осложнений минимален. Плазмаферез в Юсуповской больнице проводится лучшими врачами столицы. Наш медицинский персонал всегда готов оказать помощь в нужный момент, а современное оборудование даст максимально эффективный результат.
К преимуществам плазмафереза также можно отнести:
- иммуномодулирующее действие. Во время многократной очистки крови, клетки иммунной системы активизируются, предоставляя на определенный срок повышенную защиту всего организма;
- общее улучшение состояния здоровья, повышение работоспособности и улучшение сна. Поскольку большинство проблем со здоровьем кроются именно в накоплении токсических отходов в крови, благодаря плазмаферезу от них можно избавиться, значительно улучшив качественные показатели крови;
- благотворное влияние на желудочно-кишечный тракт и сердечно-сосудистую систему;
- улучшение качества и тягучести крови. Благодаря фильтрации и замещению старой плазмы на новую, происходит разжижение крови, что способствует лучшем поступлению кислорода в капилляры;
- ликвидация специфических антител, которые, разрушая миелиновую оболочку нервных волокон, провоцируют развитие РС.
Плазмаферез при рассеянном склерозе, отзывы положительного характера о котором можно прочесть на многих медицинских форумах, является действенным и результативным способом лечения данной патологии. Благодаря своей простоте и высокой эффективности данный метод заслужил признание у многих врачей, включая докторов Юсуповской больницы. Наша клиника сотрудничает с самым крупным банком крови России, что позволяет нам предоставлять пациентам медицинские услуги наилучшего качества. Для записи на консультацию к неврологу и диагностику рассеянного склероза, проведение плазмафереза можно позвонить по телефону. Врач-координатор ответит на все ваши вопросы.
АвторЗаведующий отделением анестезиологии-реанимации с палатами интенсивной терапии, анестезиолог-реаниматолог