Одной из самых распространенных причин обращения людей к врачу являются болезненные ощущения в руках. Они обычно не доставляют такого серьезного дискомфорта, как боли в ноге или спине, но тоже сильно снижают качество жизни. Ведь именно с помощью рук человек выполняет множество действий, обслуживает себя. А болезненные ощущения часто препятствуют этому, мешая выполнять привычную работу.
Если у человека болит рука, это не только причиняет страдания, но и снижает работоспособность. Поэтому многие люди стараются быстрее избавиться от дискомфорта с помощью мазей или обезболивающих препаратов. Но дело в том, что не всегда боли локализуются именно там, где их причина. Бывает так, что вызваны они патологиями позвоночника, сосудов или внутренних органов. Поэтому лечение одними обезболивающими препаратами может привести к серьезным осложнениям.
Симптомы и лечение невралгии плечевого нерва
Довольно мучительное заболевание, основной признак которого — выраженный болевой синдром руки, называется невралгией плечевого нерва, ее симптомы, лечение зависят от вызвавшей причины.
Чаще всего, фоном для резких болей в плече и руке выступают длительные физические нагрузки, перенесенные инфекции, остеохондроз.
Непосредственная причина невралгии — компрессия (сдавливания) нерва спастически сжатыми и воспаленными мышцами, сухожилиями или деформированным межпозвонковыми дисками.
Клинические проявления
В большинстве случаях тяжело поднимать руку вверх или отводить в сторону.
Факторами, запускающими патологический процесс, выступают:
- напряженная физическая нагрузка;
- травма — сильный ушиб, растяжение, вывих;
- сильная интоксикация — отравление или алкоголизм;
- резкое снижение иммунитета, например, из-за ОРВИ или тяжёлого стресса;
- системные нарушения здоровья при эндокринных нарушениях — диабете, болезни щитовидной железы, гипофиза;
- патологии сосудистой системы.
В большинстве случаев поражается рабочая рука — правая, и левая у левшей. Характер невралгии зависит от того, какие корешки нервных сегментов защемлены.
Могут отмечаться внезапные приступообразные жгучие или пронзающие боли, иррадирующие в спину, бок, грудную клетку, периодически нарастающие и временным исчезновением, либо постоянные мучительные ноющие ощущения почти без светлых промежутков.
При глубокой локализации поражения симптоматика может быть настолько тревожной, что вызывает предположение о развивающемся инфаркте или язве желудка.
Часто боль сопровождается местным отеком тканей, повышенным отделением пота, скованностью в области плеча, нарушением подвижности, непроизвольными подергиваниями или тремором. Тяжело поднимать руку вверх или отводить в сторону. Кожа на пораженном участке краснеет. Любое, даже самое легкое прикосновение к больному месту вызывает резкий дискомфорт.
В периоды затишья приступов вероятны парестезии — чувство бегающих мурашек, дрожи, покалываний, лёгкого онемения, слабости в пораженной руке и других невралгических симптомов.
Отмечается резкая болезненность при нажатии пальцем в области подмышки или на границу бицепса и трицепса в середине плеча — в так называемых точках Валле.
Различают первичную и вторичную невралгию плечевого сустава.
В первом случае патология ограничена болевым синдромом, местным воспалением, может сопровождаться лихорадкой, повышением температуры, не осложнена отеком и достаточно легко обратима, ее причиной часто является банальное переохлаждение. Само по себе такое состояние доставляет больше физических мучений, чем серьезной опасности для здоровья.
Вторичная невралгия плечевого сплетения выступает симптомом других, более серьезных нарушений в организме, например, остеохондроза, и не может быть полностью излечена без терапии основного заболевания.
Диагностика и лечение
Лечение невралгии плечевого нерва нужно проводить при первых признаках болезни, и не только потому, что она вызывает сильный дискомфорт. Длительное отсутствие терапии усугубляет состояние ущемленного нерва, усиливая болевые приступы, провоцируя дальнейшее развитие полиартрита или неврита — серьезного поражения с нарушением функций плечевого сустава вплоть до паралича.
Диагностика затруднена схожестью симптомов с рядом других заболеваний и требует дифференциации от проявлений шейного остеохондроза, неврита.
Кроме сбора анамнеза используются инструментальные методы:
- ультразвуковое исследование;
- рентгенография;
- магнитно-резонансная и компьютерная томография.
Лечение невралгии плечевого нерва преследует несколько целей: избавить человека от физических мучений, вернуть конечности нормальную подвижность, устранить первопричины, вызвавшие заболевание.
Применяется комплексная терапия:
- Болевой синдром купируется нестероидными противовоспалительными средствами. Используются препараты с содержанием ибупрофена и анальгетики: Ибуклин, Нурофен, Диклофенак, Кетанов, Некст, Солпадеин. Таблетированные анальгетики действенны при болях слабой и средней интенсивности, но при выраженных острых приступах могут оказаться недостаточно эффективными. К тому же длительное применение обезболивающих негативно влияет на состояние печени и почек, провоцируя нарушение их функций.
- Для обеспечения стойкого терапевтического эффекта оральный приём анальгетиков сочетают с местным лечение противовоспалительными и согревающими мазями и гелями — препаратами Финалгон, Випросал, Капсикам. В случаях упорных нестерпимых болей применяют новокаиновую блокаду.
- Так как невралгия плечевого сустава причиняет длительные сильные физические страдания больному, что неизбежно отражается на психоэмоциональном фоне и настроении, лечение сопровождается приемом лёгких антидепрессантов.
- В составе комплексной терапии назначают инъекции витаминов группы В, необходимых для стимулирования внутриклеточного обмена в тканях.
- Обязательное место в лечении невралгии плечевого сустава занимают физиотерапия. Иглоукалывание, лечение ультразвуком, электрофорез, терапия лазером оказывают обезболивающее и направленное восстановительное действие, помогают устранить застойные явления в пораженном участке, снять отечность, что позволяет сократить приём анальгетиков. Первичная невралгия после прохождения курса физиотерапии может быть излечена полностью.
- Лечебная физкультура необходима для укрепления мышечного и связочного аппарата, восстановления подвижности сустава. Упражнения ЛФК назначаются врачам, после нескольких тренировок в амбулаторных условиях их можно выполнять в домашних условиях. С целью облегчения нагрузки на больной сустав, могут применяться фиксирующие руку повязки и бандажи.
- С одобрения врача можно дополнять лечение средствами народной медицины: растираниями на основе жгучего перца, горчицы, пчелиного яда, лекарственных трав.
Самая тщательная терапия вторичной невралгии плечевого сустава не будет иметь должного эффекта, если не заняться лечением основного заболевания, её вызвавшего. Самостоятельное установление диагноза на основании одних симптомов также недопустимо: легко запустить тяжёлое поражение нерва. Все лечебные мероприятия должны назначаться врачам и проходить под медицинским контролем.
Симптомы и лечение невралгии плечевого нерва Ссылка на основную публикацию
Источник: //hondrozz.ru/oslozhneniya/nevralgiya/plechevogo-nerva-simptomy-lechenie.html
Лечение боли в руке
Foto: Shutterstock
Определить причины, вызвавшие болевой синдром, без основательного обследования нельзя. Если пытаться заглушить боль домашними или медикаментозными средствами, можно упустить время и запустить серьезное заболевание — истинную причину боли.
Лучше не ждать у моря погоды, а пойти к врачу. Возможно, потребуется сделать ряд анализов, пройти компьютерную или магнитно-резонансную томографию, сделать рентген или миелографию. После определения причины неприятных симптомов врач назначит лечение. Как правило, терапия бывает комплексной, включающей в себя лекарственное лечение, физиотерапевтические процедуры, специальные упражнения. Многие заболевания требуют соблюдения специальной лечебной диеты.
Невралгия локтевого нерва: симптомы и методы лечения. Чем лечат невралгию руки
Неврит – это болезнь, при которой поражается часть нервной системы и начинается воспалительные процессы. Заболевание может охватить как один, так и несколько нервов. В этом случае масштабы зависят от патологии.
Независимо от того, какой нерв поражен, существуют такие основные признаки, как:
- ощущение боли около нервных окончаний;
- нарушенная чувствительность;
- слабость в мышцах и боль под лопаткой.
Так или иначе, о неврите локтевого нерва знают многие, и не понаслышке, так как данный недуг считается очень распространенным среди такого рода заболеваний.
Об анатомии и причинах возникновения недуга
Причины, которые вызывают такое состояние, разнообразны, так как на руке вдоль локтевого нерва имеются места, которые часто сдавливаются.
Известно, что локтевой нерв — это нерв плечевого сплетения.
Непосредственно на руку он попадает из-под мышечной ямки, потом проходит через межмышечную перегородку где-то посередине плеча, и переходит в костно-фиброзный канал.
К тому же, он располагается близко к костным образованиям, что и обуславливает сдавливание нервных волокон в данном месте. Это можно почувствовать, просто ударившись какой-то частью локтей.
После того как происходит выход нерва из канала, он направляется в сторону между мышцами предплечья, и затем происходит деление на тыльную ветвь кисти и ладонную, где тоже поддается сдавливанию.
В каких случаях может повредиться данный нерв:
- при наличии перелома и при вывихе плеча, кисти или же предплечья;
- если происходит сдавливание фиброзно-костных каналов, в том числе, и кубитального.
Чаще всего повреждение происходит при сдавливании, которое не обязательно может быть внезапным или острым. Как правило, процесс развития происходит в медленном темпе, в результате продолжительного действия травмирующего характера. К примеру, это могут быть частые сгибания в данном суставе или работа на станке, за письменным столом или верстаком и прочие аналогичные ситуации.
Кроме вышеуказанных причин, данное заболевание может появиться, если нерв сдавливается опухолью или увеличенными лимфатическими узлами, или при артрозе локтевого сустава, а также суставов на запястье.
К иным причинам можно отнести любую инфекцию или переохлаждение, сахарный диабет, повреждение нервных тканей токсинами, а также хроническое употребление алкоголя.
Лечение невралгии в стадии обострения
Боль в плечевом суставе в стадии обострения невозможно устранить одними лишь медикаментозными препаратами. Лечение в этом случае должно применяться комплексное.
Обезболивающие средства
Среди огромного ассортимента анальгетиков предпочтение при невралгии плечевого сустава отдается традиционным — анальгину, спазмалгону, баралгину. Если этих препаратов недостаточно для снятия боли, дополнительно могут назначать нестероиды, но коротким курсом. Невралгическая боль хорошо купируется местными отвлекающими средствами — горчичниками, пластырями, компрессами.
Нестероидные противовоспалительные препараты
В комплексе с анальгетиками применяют НПВС, которые выполняют двойную роль — снимают боль и устраняют воспалительный процесс. Невралгия руки и плечевого сустава лечится такими препаратами, как Ибупрофен, Сулиндак, Индометацин, Кеторолак.
Важно! Все препараты, относящиеся к НПВС, являются сильными химическими реагентами, они способны лечить одно, но наносить вред другому. К примеру, среди побочных эффектов НПВС можно назвать появление проблем с почками, а также раздражение слизистой желудка.
Чтобы не навредить организму и вылечить невралгию, вариант использования нестероидного противовоспалительного препарата должен быть назначен доктором.
Мазь
Для лечения невралгии применяется мазь.
Основная задача данного средства заключается в:
- согревающем эффекте, который действует на связки и расслабляет их;
- стимулировании кровообращения;
- повышении эластичности поврежденных связок;
- активации процесса обмена веществ.
Пульсирующая боль в затылке – симптом, который нельзя игнорировать
Состав лечебной мази — это обезболивающие, а также противовоспалительные компоненты. Хороший эффект приносят мази, приготовленные с использованием пчелиного или же змеиного яда или стручкового перца. Доктора рекомендуют пользоваться такими мазями, как Миотон, Финалгон, Випросал, Апизартрон.
Перед тем, как использовать любую из вариаций лечебной мази, необходимо внимательно ознакомиться с инструкцией по применению. Большинство согревающих и противовоспалительных мазей нельзя использовать женщинам во время беременности или же при лактации.
Инъекции
Если таблетки, мази или гели не приносят должного эффекта и не избавляют больного от неприятных симптомов заболевания, то лечение невралгии продолжается инъекционным способом. Уколы чаще всего используются в тех случаях, когда больного мучает сильнейшая и нестерпимая боль. Терапевтическим эффектом обладают такие уколы, как Баралгин, Кеторолак, Вольтарен.
Источник: //pro-acne.ru/pro-sustavy/nevralgiya-ruki-simptomy-loktevogo-nerva-i-ego-lechenie.html
Симптомы поражения нерва
Нервные волокна, расположенные в различных частях тела человека, позволяют нормально функционировать всем органам и системам. О любых неполадках нервная система сигнализирует болью или онемением. Поэтому, когда происходит химическое либо физическое воздействие на нервную структуру, человек сразу это ощущает.
Невропатии проявляются несколькими симптомами.
- Чаще всего болеть рука начинает внезапно, после пробуждения.
- Болезненность усиливается при попытке пошевелить рукой.
- Боль ощущается в отдельных очагах или по ходу всей руки.
Иногда, вследствие патологии, могут блокироваться любые движения. Это происходит при возникновении сильной боли либо нарушении передачи импульса по ходу лучевого нерва. Полная либо частичная парализация на различных участках руки характеризуется утратой двигательной функции локтевого сустава, а также в фалангах пальцев или области запястья.
Невралгия плечевого нерва (сплетения, сустава) руки: симптомы и лечение
Невралгия, вызванная мышечными зажимами – явление частое и довольно распространенное, особенно у людей старшего и преклонного возраста.
Заболевание коварное, быстро развивается, переходит в хроническую форму, возникает риск серьезных поражений самих нервов, что в конечном итоге отражается на работе суставов.
О причинах и основных проявлениях патологии, стадиях развития, современных методах дифференциальной диагностики и лечения невралгии нерва плеча, или как ее еще называют — плечевого сустава руки или сплетения, пойдет речь в статье.
Что это такое? Код по МКБ-10
Анатомически так устроено, что нервная система – важнейшее составляющее организма человека, именно она отвечает за слаженность и согласованность работы других органов и жизненно важных систем.
Выделяют некоторые патологии, которые связаны непосредственно с поражением нервных стволов – это различные невралгии (затылочного, тройничного, наружного бедренного нерва).
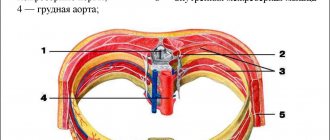
Плечевая невралгия – спазмы мышц плеча, защемление и повреждение (в клинических случаях) периферических нервных отростков или корешков плечевого сплетения.
Сплетение нервов выходит из шейного отдела позвоночника, располагается на уровне сустава (в районе соединения ключицы, отростка лопатки и головки плечевой кости). Далее это сплетение разветвляется по всей руке.
Суть взаимодействия нервной и мышечной системы простая – ветви плечевого сплетения посылают электрические сигналы в мышцу, которая под воздействием этого сигнала сокращается. Любое движение – это сокращение мышц.
При невралгии воспалительный процесс только сжимает, но не повреждает нервные волокна.
По международной классификации болезней (1999 г.) — МКБ–10 — заболеванию присвоен код: G54.0, обозначающий болезни нервной системы, класс № 6. Также данную патологию могут относить к классу M, № 13 (заболевания костно-мышечной системы), в зависимости от первопричины ее происхождения. При «размытости» диагноза специалисты используют кодировку M79.2 (подраздел неуточненной невралгии).
Причины
По происхождению плечевая невралгия может быть:
- первичной (эссенциальной) — при клиническом обследовании не выявлено сопряженных заболеваний, влияющих на воспалительный процесс;
- вторичной (симптоматической) — выявляются опухоли и воспаления, отрицательно влияющие на структуру нервных волокон.
Основные причины:
- возрастные изменения организма (по статистике патология чаще встречается у пациентов преклонного возраста);
- родовые травмы (при патологических родах возможно повреждение нервного ствола у новорожденного);
- сильное и систематическое переохлаждение (резкие колебания температурного режима критически снижают иммунитет, вызывает воспаление);
- различные вирусные, грибковые, бактериальные инфекции, осложнения при простуде и гриппе – причина первичной невралгии;
- отравление организма (токсины и химические вещества могут быть возбудителями заболевания);
- опухоли, в том числе и раковые — любое новообразование вызывает сильное сдавливание нервных ответвлений (дефицит кислорода в тканях провоцирует гибель клеток, импульсы становятся слабыми или пропадают вообще);
- травмы плеча – вывихи, переломы, ушибы, микро надрывы сухожилия, повреждение мышц и связок (при быстром расширении кровеносных сосудов возникает воспаление, отеки);
- неправильно наложенный жгут, гипс, долгое использование костылей;
- болезни сосудистого русла (плохая проходимость, тромбы, бляшки) — нарушение обмена между тканевой жидкостью и кровью вызывает избыток (скопление) жидкости, вызывающее отеки;
- большие физические нагрузки (спортсмены, тяжелая работа) вызывает отеки, спазмы мышц и связок;
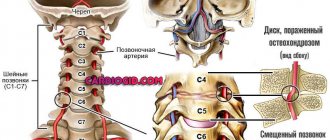
- шейный и грудной остеохондроз, позвоночные грыжи (костная ткань, деформация дисков повреждает сосуды мозга, нарушает кровоток, защемляет нервы);
- сахарный диабет, хронические болезни желудка и 12-перстной кишки (язвы, колиты), гормональный сбой (нарушение обменных процессов) вызывает воспаление тканей, что становится косвенной причиной невралгии;
- на фоне стресса возможно появление патологии;
- ослабленный иммунитет.
Клиническая картина: проявления и симптомы
Чаще всего невралгия плечевого нерва развивается односторонне, с правой стороны.
Если заболевание вызвано переохлаждением или является последствием гриппа, ОРВИ, ОРЗ и др. инфекций, оно проявляется в острой форме:
- боль в плече и шее появляется сразу;
- сопровождается общей слабостью и лихорадкой;
- возможно повышение температуры.
При травмах:
- болевой синдром нарастает постепенно;
- боль со временем утихает;
- незначительная скованность при движении руки и плеча;
- частичное онемение.
Длительность приступов различная – от 2 -3 секунд (стреляющая боль) до нескольких часов (тупая, ноющая, навязчивая).
В запущенной стадии:
- болевой синдром постоянный (дискомфорт и днем, и в ночное время);
- потливость;
- покраснение и сильное жжение кожи;
- слезоточивость;
- возможны судороги.
Общая симптоматика:
- спазмы мышц (периодические непроизвольные подергивания, иногда продолжаются 1 -2 мин.);
- при развитии болезни наблюдается отек мышечной ткани;
- возникает ноющая постоянная боль изматывающего характера;
- приступы нестерпимой, жгучей боли возникают спонтанно, периодически.
Самостоятельно определить первоисточник затруднительно, поскольку болеть и отдавать может в разных зонах.
Возможные жалобы пациентов, в зависимости от области поражения:
- Нижняя форма – сильная боль сосредотачивается во внутренней поверхности плеча и области предплечья, проявляется при движении.
Возможна частичная потеря чувствительности (нервные волокна сплетения отвечают за тактильную и температурную чувствительность).Также возможно нарушение работы мелкой моторики, снижение мышечного тонуса (трудно собрать пальцы в кулак, удерживать мелкие предметы).
- Верхняя форма – болит над ключицей, отдает в область предплечья. Теряется чувствительность в наружной части предплечья. Подвижность руки ограничивается, при движении возникает резкая режущая боль, трудно сгибать руку в локте и расправить плечи.
- Тотальная форма – самая опасная, к общим симптомам добавляется повышение температуры, сонливость, слабость, возможна тошнота и отсутствие аппетита. Такой тип невралгии чаще возникает на фоне отравления и ослабленного иммунитета.
В запущенном состоянии болевой синдром приобретает мучительный характер, распространяется в зону лопатки и грудной клетки, отдает в спину.
Диагностика
Первое, что нужно сделать пациенту – обратиться к неврологу или врачу-кинезиологу. Только специалист может поставить предположительный диагноз и найти причину воспаления, основываясь на:
- первичный осмотр с учетом жалоб и характерных проявлений заболевания;
- анамнез (образ жизни, активность, сопутствующие болезни и пр.).
Обязательным является биохимический анализ крови, выявляющий:
- количество лейкоцитов;
- скорость оседания эритроцитов;
- соотношение в крови белка;
- исключение анемичного состояния.
Чтобы исключить другие болезни и патологические новообразования (язва желудка, почечные патологии, сердечную недостаточность, позвоночные грыжи и пр.), пациенту назначается дополнительная дифференциальная диагностика:
- МРТ – современный метод изучает структуру позвонков и тканей, обнаруживает новообразования.
- Электронейромиография – с помощью миографов изучается состояние мышц и периферической нервной системы (проводимость электрического импульса, точное место нахождения пораженной области).
- Рентген отслеживает смещение позвонков, наличие костных разрастаний, зажимающих нервные окончания.
- УЗИ позволяет оценить состояние сосудов, исследуется движение крови (для исключения сосудистых патологий).
- В клинических случаях проводится пункция спинного мозга (наличие вредоносных микроорганизмов, вызывающих патологию).
Особенности терапии
Выбор методов и методик терапии напрямую связан с причиной заболевания.
На первом этапе невралгия плечевого нерва поддается консервативному лечению:
- назначаются анальгетики (Ибупрофен, Темпалгин, Кетопрофен) для снятия болевого синдрома и воспаления;
- при сильных болях применяют инъекционную блокаду Новокаином;
- для снижения отека назначаются мочегонные средства (Верошпирон);
- применяются противовоспалительные мази (Фастум-гель, Випросал);
- только после снятия отека можно использовать согревающие гели (Капсикам, Финалгон), они восстанавливают работу мышечной ткани;
- по показаниям назначаются антибиотики;
- для фиксации руки используют специальные лангеты и бандажи;
- обязательна поддержка организма (витамины группы В).
Терапия длится 2 недели, при правильном лечении пациент возвращается к полноценной жизни достаточно быстро.
При отсутствии положительной динамики рекомендуются хирургические методы:
- нейроэкзерез;
- нейротомия;
- трактотомия.
Применение иглорефлексотерапии
После общего лечения специалист рекомендует пройти курс восстановления (электрофарез, массаж, грязевые ванны и пр.)
Иглорефлексотерапия – сочетание рефлексотерапии и иглоукалывания – воздействие на биологически активные точки (комплекс иглоукалывания, массажа и прогревания).
Особенность метода – восстановление тканей происходит быстрее, снижается риск осложнений и повторного проявления болезни.
Народные методы
Нужно отметить, что любые рецепты нетрадиционной медицины при невралгии можно применять только как дополнительное лечение:
- Настойка из цветков черной бузины не только снимает воспаление и боль, но нормализует обменные процессы. Способ приготовления простой: 2 ст. л. измельченного сырья запаривают кипятком (1 л), настаивают в течение 2 -3 ч. Принимать по 100 г 3 р. в день после приема пищи в течение 2 недель. В отвар можно добавить мед.
- Настойкой измельченных стеблей и листьев малины лечат даже запущенные формы невралгии. Рецепт: залить 250 г кипятка 1 ст. л. малины, томить в духовке или на медленном огне 40 мин., остудить. Принимать по 3 ст. л. настоя 3 р. в день до еды (за полчаса). Курс лечения – не менее 2 – 3 месяцев.
- Отвар листьев иван-чая – природный анальгетик, снимает боль и воспаление. Настойку можно приготовить в термосе – 2 ст. л. сырья залить 0,5 л крутого кипятка, оставить на сутки. Принимать по 50 г 3 р. в день до приема пищи в течение месяца.
- Тепловой компресс из семян льна применяется местно: в марлевом или тканевом мешочке проварить 2 мин семена, остудить до комфортной температуры, чтобы не вызвать ожог. Теплый компресс прикладывают к больному месту, сверху накрывают утепляющей тканью или полотенцем. Применять лучше перед сном.
- При системных болях помогает отвар травы золототысячника зонтичного. Залить 1 стаканом кипятка 3 ст. л. измельченной травы. Настоять 2 — 3 ч. Принимать по 3 ст. л. настоя 3 р. в день до еды в течение 10 -14 дней.
Возможные осложнения, прогноз и профилактика
При своевременном обращении к врачу прогноз всегда положительный.
Самолечение или игнорирование первых симптомов может привести к осложнениям:
- невралгия плечевого нерва приобретает хроническую форму, закрепляется;
- болезнь перерождается в плексит (повреждаются нервные волокна плечевого сплетения);
- риск развития синдрома Горнера (отражается на глазном яблоке);
- значительное поражение нервных сплетений приводит к потере чувствительности и снижению подвижности;
- в критических случаях возможен паралич руки и полная атрофия мышц.
Известно, что не допустить заболевание легче, чем полностью искоренить его.
Профилактика:
- не допускать переохлаждение организма;
- исключить ситуации травмирования (гололед, умеренные спортивные нагрузки);
- своевременное лечение вирусных инфекций;
- сбалансированное питание (витамины, мясо, кисломолочные продукты);
- закаливание, спорт и здоровый образ жизни укрепляют иммунитет, противостоят любым вирусам и инфекциям.
В заключение следует сказать, что невралгию плечевого нерва нужно лечить незамедлительно. Только в этом случае гарантировано полное выздоровление без осложнений и рецидивов.
Источник: //nerv.guru/zabolevaniya/nevralgiya/vidy-n/plechevogo-nerva.html
Боль,онемение пальцев рук-признак заболевания
26.10.2015
www.coalcreekpt.com
Многие люди жалуются на онемение в пальцах и боль, которая будит по ночам и мешает полноценной работе.
Однако не все обращаются к врачу, когда еще болезнь зашла не так далеко, и можно избежать необратимых изменений.
О том, какие симптомы должны вызвать беспокойство, и в каких случаях необходимо хирургическое вмешательство, мы беседуем с ортопедом-травматологом Медицинского центра диагностики и лечения Симонасом СЯРЕЙКОЙ.
– С какими заболеваниями кисти и запястья чаще всего обращаются пациенты?
– В основном это болезни, вызванные защемлением нервов, – туннельные синдромы запястного и локтевого каналов, а также заболевания, вызванные воспалением сухожилий – так называемый, “щелкающий” палец и теносивит лучевой кости. Часто встречаются болезни суставов, боли в кисти, нарушения подкожной структуры.
Наиболее распространённым и известным туннельным синдромом является синдром запястного канала (от английского – “carpal tunnel syndrome”), т.е. сдавливание срединного нерва под поперечной связкой запястья, которое происходит между тремя костными стенками и плотной связкой, которые удерживают сухожилия мышц, сгибающих пальцы и кисть.
Синдром запястного канала и болезни, вызванные воспалением сухожилий, чаще диагностируются у женщин старше 50 лет или у молодых людей, обремененных тяжелой физической работой. По ночам они не могут спать из-за онемения и болей в пальцах. В период отпусков эти симптомы чаще всего ослабевают.
Боли в запястье иногда появляются после травм, постепенно усиливаются и начинают мешать в повседневной жизни. Синдрому локтевого канала подвержены как мужчины, так и женщины старше 30 лет.
Контрактура Дюпюитрена (ладонный фиброматоз) – безболезненное рубцовое перерождение и укорочение ладонных сухожилий – передается по наследству, чаще наблюдается у курящих, работающих физически мужчин старше 60 лет.
– Чем отличаются симптомы этих заболеваний?
– При синдроме запястного канала по ночам немеют пальцы, появляется боль в 1-4 пальце, по утрам они скованы. На начальном этапе онемение после пробуждения проходит, при прогрессировании болезни – остается, а из рук начинают выпадать предметы, больному становится трудно застегивать пуговицы, хотя по ночам болей может и не быть совсем.
Синдром локтевого сустава чаще всего проявляется только в онемении пальцев, реже в болях по ночам. Повреждаются 4-5 пальцы. При прогрессировании болезни слабеют мышцы ладони, уходит сила.
Основная причина стенозирующего теносиновита (“щелкающего” пальца) – боль в кисти. Начинает болеть ладонь при движении пальцев. Боль распространяется на предплечье.
При прогрессировании болезни разгибать палец становится труднее, он “застревает”, появляется характерный звук – щелчок, который и дал народное название этому заболеванию. Иногда палец вовсе не разгибается, тогда его приходится возвращать на место другой рукой.
Синдром “щелкающего” пальца вызван появлением узелка на сухожилии разгибателя. Чаще всего у пациентов бывают повреждены 1, 3, 4 пальцы.
Контрактура Дюпюитрена проявляется невозможностью разогнуть пальцы, узловатым уплотнением кожи на ладонях. Сначала оно может быть болезненным, затем происходят изменения в пальцах – не удается их распрямить.
Гигрома запястья (грыжа) представляет собой небольших размеров округлое выпячивание под кожей. Возникает в результате резкого поворота с нагрузкой или после большой физической нагрузки. Из-за этого образования пациенты чаще всего обращаются к кистевому хирургу. На кисти как бы вырастает “шишка”, это очень пугает людей.
Заболевания суставов кисти, запястья очень сложны, поэтому так необходимо тщательное обследование.
– В чем причина возникновения той или иной болезни?
– Наиболее частая причина – чрезмерная физическая нагрузка или травма, в результате чего сухожилия воспаляются, увеличиваются, начинают травмировать другие ткани, зажимать нервы. После перенесенной травмы суставы начинают быстрей изнашиваться.
Влияют также гормональные изменения и, как ни странно, повседневные привычки, например, во время сна принимать позу с сильно согнутыми руками, при работе постоянно упираться локтями в стол, а у водителей – в край автомобильной дверцы.
Причины некоторых болезней до конца не ясны.
– Какие симптомы должны привести человека к врачу?
– Всегда нужно обращаться к специалисту, если понемногу или внезапно немеют пальцы – это признак зажима нерва, также, если появилось новообразование и оно начинает расти.
Когда человек не обращается к врачу в связи с заболеваниями, проявляющимся онемением пальцев, ночными болями, нерв повреждается все больше – пальцы теряют чувствительность, начинают атрофироваться мышцы кисти, руки слабеют, становится трудно брать мелкие предметы, руки боятся холода.
В таком случае даже после операции функция кисти может полностью не восстановиться. Если палец “застревает”, а болезнь прогрессирует – даже после операции движения могут остаться ограниченными.
Очень часто пациентам трудно назвать четкие симптомы, поэтому состояния, при которых зажат нерв, могут долго оставаться недиагностированными. Обратившись вовремя, пациент может получить квалифицированную помощь. Очень информативно в этих случаях диагностическое исследование – электронейромиография, которая помогает установить степень и количество поврежденных тканей.
– Какова тактика лечения перечисленных болезней?
– На первоначальном этапе эти болезни лечаться консервативно. Если это не помогает, врач решает, требуется ли оперативное вмешательство. Важно, чтобы пациент обратился вовремя. Операции проведенные своевременно – несложные и очень эффективные. Когда болезнь заходит далеко, результативность операций не столь высока.
Консервативное лечение синдромов запястного и локтевого канала сводится к снижению физической нагрузки на руку, назначению нестероидных противовоспалительных препаратов, витаминов группы В, улучшающих кровоток и питание нерва, сосудорасширяющих лекарств, наложению шин. Диагностировать эти заболевания и определиться с тактикой лечения помогает электронейромиография.
Лечение “щелкающего” пальца чаще всего я начинаю с гормональной блокады Кеналогом. При лечении теносиновита назначается шина, гормональная блокада. Новообразование – в случае грыж запястья, пальцевых суставов, сухожилий – прокалывается. Изменения в суставах запястья лечатся наложением шин, противовоспалительными препаратами, физиотерапевтическими процедурами, инъекциями в сустав.
– Когда необходимо хирургическое вмешательство?
– Всегда при контрактуре Дюпюитрена, в остальных же случаях – если методы консервативного лечения не помогают, а симптомы сохраняются или прогрессируют.
Операции компенсирует Больничная касса, поэтому пациент может не ждать очереди и обращаться в любую клинику, способную провести подобную операцию, например, в наш Центр. После всех операций пациента выписывают домой в тот же или на следующий день. Главное при первых симптомах не медлить, чтобы предупредить серьезные заболевания.
По всем вопросам обращайтесь к персональному менеджеру Беате Путраменете по тел.2 (Россия, Viber, WhatsApp) или по эл. почте, а также по общему номеру отдела по приему иностранных пациентов: +370 5 247 63 69
Источник: //www.medcentras.lt/ru/stati/bol-i-onemenie-paltsev-ryki-mogyt-svidetelstvovat-o-sereznix-zabolevanijax,nid.626
Невралгия. Лучшее лечение – профилактика
Диагноз невралгия сегодня имеют все большее количество людей. Этот медицинский термин в переводе с греческого языка дословно означает «боль в нерве». При поражении периферических нервов человека сопровождают мучительные болевые приступы в определенных зонах. Чаще этот диагноз ставится женщинам, с увеличением возраста человека риск получить это заболевание повышается.
Следует отметить, что невралгию не стоит путать с невритом. Последнему сопутствуют нарушения активности движений и потеря чувствительности.
Приступ боли может поразить любую часть тела, однако чаще всего при невралгии страдает тройничный нерв (главный и самый «проблемный» нерв лица), но бывают случаи поражения и других нервов (например, межреберных).
Если человеку поставлен диагноз невралгия, не исключено, что он явился следствием какого-либо заболевания. Поэтому, лечение, скорее всего, будет назначено в рамках ликвидации причин, которые спровоцировали приступ невралгии.
Откуда берется боль при невралгии?
Появление приступа острой боли при данном заболевании сложно предугадать. Боль не имеет сезонных рамок, а также может появляться как днем, так и глубокой ночью.
Очень часто острая жгучая боль не снимается даже эффективными обезболивающими препаратами. Люди, порой, на несколько дней выпадают из графика своей привычной жизни, теряют трудоспособность.
Возможными причинами (провокацией) обострения невралгии могут быть:
- Переохлаждение. Особенно активно способствует заболеванию долгое пребывание на холоде с выполнением серьезных физических нагрузок.
- Интоксикации. В этих случаях невралгия может быть следствием перенесенных инфекционных заболеваний, употребления некоторых медицинских препаратов, контакта с тяжелыми металлами, злоупотребления алкоголя.
- Проблемы с опорно-двигательной системой. Например, могут давать знать о себе старые травмы позвоночника, суставов, врожденные аномалии костного аппарата.
- Опухоли различных видов.
- Частые стрессы, усталость, регулярное перенапряжение.
Существует также ряд заболеваний, которые повышают риск возникновения невралгии. Это атеросклероз, сахарный диабет, другие проблемы с кровоснабжением.
Кроме очень сильной боли, появляющейся приступами, человека могут мучить судорожные сокращения мышц (болевой тик), покраснение определенных участков кожи, болезненные кожные ощущения (парестезии и гиперестезии) даже после завершения приступа.
Невралгия – у каждого она своя.
Недуг может развиваться в разных вариантах. Вот несколько основных:
- Поражение тройничного нерва. Может возникнуть как последствие травм лица, сильной зубной боли и даже при неправильном прикусе. Боль могут вызывать такие внешние факторы, как холод, громкий, звук, неосторожное касание. Боли могут предшествовать зуд или парестезии.
- Межреберная. Часто является следствием остеохондроза, сколиоза и может сопровождаться интенсивными болевыми ощущениями в районе ребер. Особенно усиливается при кашле, может ограничивать глубину дыхательных движений.
- Невралгия затылочного нерва. При ней болит не только затылок, но даже область глаз и виски.
- Невралгия наружного кожного нерва бедра. Любое движение усиливает боль в наружной части бедра. Может даже быть чувство жжения, реже – онемение.
- Невралгия крылонебного узла. Это приступы с болью в области шеи, неба, глаз, висков. В тяжелых случаях боль может иррадиировать (отдавать) в кисти рук.
- Невралгия языкоглоточного нерва. При этом самом редком виде болит глотка, нижняя челюсть, ухо.
Чем можно помочь при невралгии?
При обострении приступов заболевания следует обратиться к доктору-неврологу за назначением лечения. Важно, что лечение может быть назначено только после определения вида и причины невралгии.
После снятия обострений и в случае отсутствия противопоказаний (таких, как опухоль, ранний послеоперационный период и других), целесообразно проводить ряд профилактических мероприятий.
Предотвратить приступ заболевания помогут здоровый образ жизни, физическая активность, прием комплексных витаминных препаратов (особенно группы В).
Также следует избегать переохлаждения и травмоопасных ситуаций.
Все вышеперечисленное может быть оптимально достигнуто с помощью комплекса санаторно-курортных процедур, подобранных с учетом факторов, спровоцировавших приступы, а также обеспечивающих лечение сопутствующих заболеваний.
На сегодняшний день многие санатории имеют современную медицинскую базу в сочетании с природными факторами оздоровления, предназначенными для лечения заболеваний периферической нервной системы, и в том числе – невралгий.
Нужно помнить, что к санаторно-курортному лечению допускаются люди, страдающие невралгией с редкими приступами и только в фазе ремиссии.
Возможности санаторно-курортного лечения невралгии.
В санаториях Беларуси и Кавказских Минеральных Вод разработан комплекс процедур для помощи людям, имеющим заболевания периферической нервной системы, среди которых и невралгия. Все они направлены на улучшение общего состояния организма и профилактику приступов этого недуга. Проводятся следующие процедуры:
- Физиотерапевтическое лечение (воздействие электромагнитных полей, импульсных токов низкого напряжения, ультразвук, инфракрасное излучение, электрофорез лекарственных веществ);
- Бальнеологические процедуры:
- Теплолечение (озокеритолечение);
- Точечный массаж;
- Лазеротерапия;
- Иглорефлексотерапия;
- Комплексы упражнений лечебной гимнастики и терренкур.
Используется также ряд других процедур, обязательно – согласно назначениям специалиста-невролога. При лечении в санатории не стоит действовать по принципу больше – значит лучше. Все процедуры необходимо принимать строго по рекомендации и под наблюдением врача.