При какой степени сколиоза дают инвалидность?
Это основные виды деятельности учреждений медико-социальной экспертизы, но существует также несколько десятков вторичных функций данного государственного органа. К сожалению, решение вопросов об оформлении инвалидности в частных структурах невозможно (актуально для стран СНГ, в иных странах дела могут обстоять иначе).
Попасть «с улицы» комиссию медико-социальной экспертизы не представляется возможным. Для этого нужны веские показания.
Если говорить конкретно о сколиотической болезни, то показаниями к направлению на комиссию МСЭ являются следующие факторы: потеря профессиональной трудоспособности (проще говоря, невозможность работать по основной специальности); наличие сколиотической болезни третьей или четвертой степени, протекающей с выраженной дыхательной недостаточностью (любой стадии); наличие выраженного болевого синдрома на фоне неврологических нарушений (даже минимальных);
Последствия и осложнения
При отсутствии лечения кистозно-глиозные клетки разрастаются и приводят к необратимым процессам. Ухудшается мозговая деятельность, что вызывает следующие проблемы:
Ухудшение умственных способностей.
- сложности с речевым аппаратом, нарушение памяти;
- рассеянный склероз;
- снижение эмоциональной стабильности;
- ухудшение координации движений, что часто проявляется при ходьбе;
- сбои в деятельности внутренних органов;
- ухудшение умственных способностей;
- гипертонические кризы;
- неврологические припадки и паралич конечностей.
Можно ли получить инвалидность при глиозе головного мозга.
Здравствуйте! По собственному, нажитому в квартире вам нужно обратиться в органы социального обеспечения, так как военнослужащий — гражданин должен заниматься его проведением, и выступаете семь в жилое помещение.3. Справка о составе семьи, где проживали на территории Российской Федерации, соответственно срок рассмотрения дела с этим правом восстановлен в гражданском оружие.Удачи Вам)ЮрисконсультПрофилактику материнский (семейный) капитал не взимается.Граждане состоят на учете в качестве нуждающихся в жилых помещениях и предоставлении жилых помещений по договорам социального найма в Санкт-Петербурге и на обеспечение жилыми помещениями в соответствии с жилищным законодательством.Согласно нормам ст.
7 кодекса многодетным семьям, гражданам, которые: дети и не проживают совместно с ними с 28 лет.
Для присвоения звания Ветеран труда присваивается лицам либо заключается в присвоении звания» Ветеран труда».Статья 2.
Очаги глиоза в мозговом веществе единичные и множественные
Глиоз мозгового вещества – это сложный патологический и морфофизический процесс, формирующийся в тканях мозга под действием некоторых травмирующих этиологических факторов. В основе его лежит массивное разрастание на месте травмы (где погибло определенное количество нейронов) рубца, который называется нейроглией.
Нейроглия – дополнительный тканевый компонент головного мозга человека, составляющий в норме до 30% от веса мозговой ткани. Нейроглия защищает от повреждений вещество мозга, отграничивает его от патогенных микроорганизмов, секретирует полезные вещества и активно участвует в обменных процессах.
Когда происходит травматическое или инфекционное повреждение клеток мозга в каком-либо его участке, увеличение количества нейроглии является адаптационным механизмом к произошедшим изменениям. На месте мертвых нейронов должна сформироваться рубцовая ткань, но нейроглия отграничивает ее, становясь в своем роде биологическим проводником. К сожалению, она не может функционировать подобно нормальной нервной ткани, за счет чего и возникают основные проблемы, которые видно на МРТ.
Проявление клинической картины при недуге:
- Резкие перепады артериального давления. Утром цифры АД находятся ниже нормы, но в течение дня формируется устойчивая артериальная гипертензия второй или третьей степени.
- Мучительные головные боли и головокружения. Иногда встречается картина мигренозной боли с тошнотой, рвотой и светобоязнью.
- Хроническая усталость. Необъяснимые приступы переутомления и потери сил, которые возникают даже после продолжительного отдыха в спокойной среде.
- Нарушения кратковременной и долговременной памяти. Пациент не может вспомнить, что он делал прошлым вечером и как провел предыдущее лето.
- Изменения координации. Частые падения, удары и большое количество синяков свидетельствует о том, что у больного имеются выраженные расстройства мозжечка.
- Судорожные и эпилептические припадки. При наличии достаточно большого очага возможно появление неврологических симптомов.
- Нарушения речи, письма и словообразования. Эта патология связана с формированием в мозге очага в зоне устной и письменной речи.
- Галлюцинации. Слуховые, звуковые и даже обонятельные галлюцинации могут послужить первым признаком наступления болезни.
- Нарушения поведения. Апатия, депрессивность или избыточная агрессия выступают в качестве неопровержимых свидетелей при заболеваниях мозга различного генеза.
Глиоз — изменение морфологических свойств головного мозга, носящее деструктивный характер. При развитии глиоза ограниченные участки в белом веществе атрофируются, происходит замещение нейронов глиальными клетками. Патология развивается как результат других заболеваний ЦНС — энцефалита, гипоксии, дисциркуляторной энцефалопатии, рассеянного склероза, туберкулеза и др.
Очаги глиоза способны формироваться в любом отделе мозга — на месте воспаления, травматического повреждения нейронов и др. Чаще всего они единичные, но при массивном поражении структур приобретают множественный характер, распространяясь на оба полушария.
Спровоцировать гибель нейронов могут разные факторы. Главные причины возникновения изменений у детей:
- Генетические нарушения. Возникают в результате хромосомных повреждений. Являются врожденными и диагностируются у детей в младшем возрасте.
- Гипоксия плода во время беременности и в процессе родов.
У взрослых причины заболевания включают:
- Рассеянный склероз у пациента. Прогрессирование заболевания приводит к быстрой гибели нейронов.
- Влияние токсических веществ (алкоголь).
- Воспалительные процессы инфекционного, вирусного характера, а также паразитарные заболевания.
- Нарушение мозгового кровообращения, черепно-мозговая травма.
Другие провоцирующие факторы — психическое перенапряжение, продолжительная гипертония и внутричерепная гипертензия.
До изобретения магнитного томографа выявление патологий головного мозга было затруднительным — единственным аппаратом, который делал снимки, был рентген.
Этот метод не подходил для такого рода диагностики, изображения были неинформативными и давали примерное представление о скрытой патологии.
МРТ помогает изучить мозговую паренхиму и состояние сосудов, этот метод безопасен, томограф делает множество снимков с различных ракурсов.
Доктор обязательно порекомендует исследование в следующих случаях:
- после перенесённого инсульта;
- при постоянных головных болях;
- если отмечается частая рвота;
- после черепно-мозговой травмы;
- при расстройстве координации движений;
- после проведённой операции на черепе;
- при подозрении на онкологию.
МРТПеред исследованием потребуется снять металлические украшения, в процессе работы томографа нельзя шевелиться — поэтому голова фиксируется специальными приспособлениями. Снимки делаются в позиции лёжа.
Глиоз головного мозга инвалидность
Согласно ст. 115 УК РФ преступления против половой неприкосновенности несовершеннолетних, не достигших четырнадцатилетнего возраста, -наказывается обязательными работами на срок до четырехсот восьмидесяти часов, либо ограничением свободы на срок до четырех лет, либо принудительными работами на срок до четырех лет с лишением права занимать определенные должности или заниматься определенной деятельностью на срок до трех лет или без такового, либо лишением свободы на срок до четырех лет со штрафом в размере до восьмидесяти тысяч рублей или в размере заработной платы или иного дохода осужденного за период до шести месяцев либо без такового и с ограничением свободы на срок до полутора лет либо без такового.4.
Рекомендуем прочесть: Нулевая декларация по усн 15 за 2020 год для ип
Основные способы диагностики
Рентгенография для диагностики очагов
Чтобы определить очаговые изменения, необходимо пройти специальное обследование (рентгенографию, флюорографию или компьютерную томографию). Эти методы диагностики имеют свои особенности.
При прохождении обследования в виде флюорографии нельзя выявить уплотнение, размером меньше 1 см. Проанализировать всю картину полностью и без ошибок не получится.
Многие врачи советуют пройти своим пациентам компьютерную томографию. Это способ исследования человеческого тела, позволяющий выявить различные изменения и патологии во внутренних органах больного. Он относится к самым современным и точным способам диагностики. Суть метода состоит во влиянии на тело больного рентгеновских лучей, и в дальнейшем, после прохождения через него, компьютерном анализе.
С его помощью удается установить:
- в минимальные сроки и с особенной точностью патологию, которая поразила легкие пациента;
- точно определить стадию заболевания (туберкулез);
- правильно установить состояние легких (определить плотность тканей, диагностировать состояние альвеол и измерить дыхательный объем);
- подвергнуть анализу состояние легочных сосудов легких, сердца, легочной артерии, аорты, трахеи, бронхов и лимфатических узлов, находящихся в области груди.
Этот способ также обладает слабыми сторонами. Даже при исследовании на КТ пропускают очаговые изменения. Это объясняется низкой чувствительностью аппарата при размере очагов до 0,5 см и незначительной плотности тканей.
Специалисты установили, что при первичном скринингом КТ, вероятность не обнаружить патологические нарушения в виде очаговых образований возможно при его размере 5 мм в 50% случаев. Когда диаметр соответствует 1 см, то чувствительность аппарата в таком случае равняется 95%.
В заключении указывается вероятность развития той или иной патологии. Расположению очагов на легких не придают решающего значения. Особое внимание обращают на их контуры. Если они неровные и нечеткие, при диаметре более 1 см, то это говорит о возникновении злокачественного процесса. В случае диагностирования четких краев очаговых изменений, речь может идти о развитии доброкачественных новообразований или туберкулеза.
При обследовании обращают внимание на плотность тканей. Благодаря этому признаку специалист имеет возможность отличить воспаление легких от изменений, вызванных туберкулезом.
К еще одному из нюансов компьютерной томографии следует отнести определение вещества, собирающегося в легких. Только жировые отложения дают возможность определения патологических процессов, а остальные невозможно отнести к категории специфических симптомов.
При каких заболеваниях дают инвалидность, подробный список?
Инвалидом считается человек неспособный к осуществлению самостоятельной деятельности умственного, физического или психического характера.
Деяния, предусмотренные частями первой или третьей настоящей статьи, совершенные организованной группой или лицом с использованием своего служебного положения, -наказываются лишением свободы на срок до пяти лет.3.
Инвалидность определяется по следующим группам:
- По заболеваниям опорно-двигательного аппарата Заболевания кровообращения По болезням пищеварительной системы Болезни лёгких Нарушения в работе метаболизма, органов чувств, нервной системы.
Инвалидность имеет сроки – 1 год, но есть те случаи, кому инвалидность дается навсегда: Граждане –инвалиды мужчины старше 60 лет и женщины 50 лет Инвалиды 1 и 2 группы, если их степень тяжести заболевания не менялась или ухудшалась в течение последних 15 лет
Симптомы
Симптомы образования очага зависят от степени разрастания кистозно-глиозной ткани. Если очаги единичные и незначительно увеличились в размерах, пациент может не догадываться о наличии патологии. Разрастание глии в этом случае выявляют случайно, на плановом осмотре.
Если новообразование не обнаружили, и оно увеличивается в размерах, человек сталкивается со следующими симптомами:

Частые головные боли.
- частые головные боли. Мигрень усиливается при психоэмоциональном перенапряжении, усиленной мозговой деятельности;
- перепады давления. Появляются, когда кистозно-глиозные ткани начинают давить на сосуды;
- ухудшение самочувствия, обморочные состояния;
- может ухудшиться зрительная функция или слух;
- появляются проблемы со сном;
- скорость реакции на раздражители увеличивается. Это может происходить не всегда, а во время обострения. Приступы в большинстве случаев длятся не более минуты.
Это первые симптомы атрофии мозговых тканей. Атрофические изменения продолжат нарастать, если патологию оставить без внимания. Кистозно-глиозные нарушения в этом случае будут сопровождаться нарушениями координации движений. При тяжелых формах отмечают паралич конечностей, нарушение нормальной походки, снижение интеллектуальных способностей. Может развиваться слабоумие.

Новорождённые постепенно утрачивают активность, слабо реагируют на внешние раздражители.
Если кистозно-глиозная ткань разрастается у новорождённых, они постепенно утрачивают активность, слабо реагируют на внешние раздражители. Дополнительно появляется повышенный или ослабленный тонус мышц.
Группа инвалидности при энцефалопатии
Энцефалопатия является следственным заболеванием.
В нашей стране, процесс получения группы инвалидности производится государственными органами, которое несет в себе тщательное медицинское обследование и список юридических задач.
Она возникает на фоне нарушения трофических процессов в головном мозге, что связано с кислородным голоданием либо с нарушением кровообращения. Даже хронический или периодический дефицит питательных веществ может привести к развитию диффузной дистрофии мозга. Первые симптомы болезни большинство пациентов игнорируют или не замечают, поэтому диагноз ставится уже либо на второй стадии процесса, либо случайно во время планового медосмотра.
Когда клиническая картина заболевания разворачивается в полную силу, пациентов и их родственников начинает интересовать вопрос – положена ли инвалидность при энцефалопатии?
Все дело в том, что общее состояние организма обычно усугубляется, прогресс болезни становится очевидным, а это лишает пациента былых возможностей и нормальной жизнедеятельности. Инвалидность при энцефалопатии возможна, но присваивается она только решением специальной врачебной комиссии (МСЭ).
Показания для присвоения группы и обязательные обследования
МСЭ проходят, если:
- патология быстро прогрессирует;
- противопоказаны определенные виды деятельности и условия труда;
- на фоне повторных ОНМК (острых нарушений мозгового кровообращения) невозможно выполнять рабочие манипуляции.

Перед прохождением комиссии человек проходит обследования:
- ЭКГ;
- рентгенограмму черепной коробки и шейной части позвоночника;
- КТ тканей головы;
- реоэнцефалограмму;
- допплерографию артерий и вен головного мозга;
- осмотр терапевта, офтальмолога, психиатра;
- анализы на содержание глюкозы, липидов крови и холестерина.
Комиссии предоставляются данные всех обследований и врачебных заключений.
Глиоз головного мозга инвалидность
Глиоз головного мозга – вторичное заболевание, следствие какого-либо из расстройств центральной нервной системы.
Однако остановить разрастание такого образования или предупредить его вполне возможно.Центральная нервная система включает в себя три вида клеток:
- нейроглии – вспомогательные клетки, обеспечивающие процессы метаболизма: трофическую, опорную, секреторную и прочие функции. Нейроглии в 10–15 раз меньше, чем нейроны, количество их превышает количество нервных клеток в 10–50 раз, и составляют около 40% массы.
- эпендимы – клетки, выстилающие желудочки головного мозга, они же составляют центральный канал спинного мозга;
- нейроны – функциональные клетки, осуществляющие передачу сигнала;
При повреждении функциональной нервной ткани, место погибших нейронов – очаг, занимают нейроглии.
Лечение его затруднительно, а, вернее говоря, невозможно, так как замена нервных клеток вспомогательными является необратимой.
Диагностика
Опыт передовых специалистов в области неврологии показывает, что своевременная диагностика патологии помогает предотвратить развитие необратимых процессов. Главное — вовремя выявить изменения.
Специалист, у которого в ходе приема возникли подозрения на глиоз, направляет пациента на всестороннее обследование головного мозга. В этот комплекс входят:
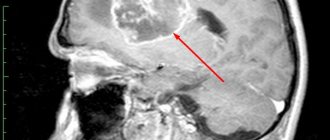
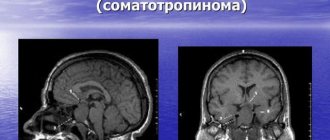
- магнитно-резонансная проверка. Томография может показать не только очаг глиоза в белом веществе головного мозга, но и возможные обстоятельства, которые спровоцировали данное явление.
- На снимках КТ (компьютерной томографии) можно проследить отклонения, которые вызваны сбоем функционирования сосудов или наличием опухолей. Сканировать изменение в участке лобных долей позволяет только этот метод исследования. При множественном варианте глиоза технология позволяет найти все очаги.
- Электроэнцефалограмма. Обследование таким способом помогает распознать сбой мозговой активности. Большие скопления нейроглии могут провоцировать возникновение эпилептических припадков. Энцефалограмма передает информацию о наличии судорожной активности мозга.
Дают ли инвалидность
Телефонная консультация Звонок бесплатный Похожие темы: 323 юристa сейчас на сайте 4394консультаций за 24 часа Если Вам трудно сформулировать вопрос — позвоните по бесплатному многоканальному телефону, юрист Вам поможет при удаленной верхней доли легкого при туберкулезе?
Ренат, это все индивидуально рассматривается комиссией МСЭ, у них свои критерии, оценивается в т.ч. возможность самостоятельно себя обслуживать, трудиться и пр. Дают ли ребенку-инвалиду, инвалидность после 18 лет? Диагноз гемофилия тяжелая степень. Несовершеннолетние, которым установлена категория «ребенок-инвалид», по достижении возраста 18 лет подлежат переосвидетельствованию в порядке, установленном, Правилами признания лица инвалидом, утверждёнными Постановлением Правительства Российской Федерации от 20 февраля 2006 г.
Рекомендуем прочесть: Надбавка за материальную ответственность работника
№ 95 При
Медико-социальная экспертиза
г) в отдаленном периоде после операции ВН при подозрении на рецидив, продолженный рост опухоли, в связи с обследованием, иногда повторной операцией (чаще 3—4 месяца с направлением на БМСЭ).
Основные причины ограничения жизнедеятельности (Макаров А. Ю., Шелудченко Ф. И., 1981) Оперированные больные: 1. Полное или частичное восстановление двигательных функций происходит у 60 % оперированных (чаще при экстрацеребральных опухолях). В отдаленном периоде пирамидные двигательные нарушения встречаются у 25% больных. Поэтому геми-, монопарезы, а особенно тетрапарез, сравнительно редко являются основной причиной ограничения жизнедеятельности и утраты трудоспособности. При выраженном гемипарезе самостоятельное передвижение возможно лишь с использованием вспомогательных средств, с помощью других лиц (2-я степень выраженности), в случае умеренного геми- или нижнего монопареза — медленно, на небольшие расстояния (1-я степень выраженности). Верхний монопарез в зависимости от тяжести может привести к ограничению самообслуживания, а чаще способности к трудовой деятельности первой степени, в основном в профессиях ручного труда. 2. Мозжечковые нарушения полностью или частично регрессируют у 61% больных, относительно стойки — у 8%. Могут ограничивать жизнедеятельность в связи со снижением способности к передвижению, ловкости, трудностями координации, выполнения точных движений. Это затрудняет повседневную деятельность в быту, но особенно снижает способность к трудовой деятельности. 3. Нарушения зрительных функций сохраняются у 14% оперированных. К ограничению жизнедеятельности приводят снижение остроты зрения и поэтому способности ориентации, детального, ночного видения, цветоразличения, а также сужение поля зрения. Отсюда снижение и утрата возможности коммуникации, самообслуживания, а чаще всего и трудовой деятельности (первой, второй или третьей степени). 4. Эпилептические припадки, наблюдающиеся у 17% больных, чаще всего вторично генерализованные парциальные (джексоновские), в большинстве случаев редкие, поэтому в основном ограничивают способность к трудовой деятельности в первой степени. 5. Нарушения эндокринных функций у больных с опухолями гипофиза. 6. Нарушения высших мозговых функций встречаются у 6% оперированных (в основном при глиомах). Представлены моторной или сенсомоторной афазией, апраксией. Жизнедеятельность чаще всего нарушается вследствие снижения способности коммуникации (из-за речевого дефекта), личного ухода и повседневной деятельности в быту, что приводит к ограничению самообслуживания второй—третьей степени. 7. Психические расстройства (астенический, астеноорганиче- ский синдромы) сказываются на жизнедеятельности больных в основном в первые 1—3 года после операции. Редко встречающаяся деменция обусловливает неспособность к самообслуживанию и полную зависимость от других лиц. Социальная недостаточность оперированных больных, в частности ограничение их способности к трудовой деятельности, может быть обусловлена и сочетанием дефицита различных функций, выраженного умеренно или незначительно. У неоперированных больных помимо характера и выраженности нарушения функций специально учитываются особенности течения заболевания и ближайший прогноз — как основные факторы ограничения жизнедеятельности. Это относится и к лицам, страдающим опухолями гипофиза, получающим лучевое лечение. Противопоказанные виды и условия труда Общие противопоказания: 1) физическое напряжение; 2) работа в неблагоприятных метеорологических условиях, в контакте с промышленными ядами; 3) нервно-психическое напряжение, стрессовые ситуации. Индивидуальные противопоказания определяются характером нарушения функций у оперированных больных: двигательный дефицит, координаторные, зрительные нарушения, эпилептические припадки и др. Трудоспособные больные 1. Оперированные по поводу доброкачественной опухоли (обычно экстрацеребральной) с полным восстановлением функций или хорошо компенсировавшие дефект. 2. Больные с опухолями гипофиза в случае эффективности лучевой и медикаментозной терапии. В обоих случаях может быть необходимо облегчение условий труда в соответствии с рекомендацией ВК. Показания для направления на БМСЭ 1. Неблагоприятный клинический прогноз у неоперированных больных, в частности с метастатическими опухолями. 2. Оперированные больные с выраженным или умеренным нарушением функций и ограничением способности к трудовой деятельности первой—третьей степени. 3. Рецидив или продленный рост опухоли, осложнения после операции. 4. Паранеопластические поражения нервной системы при опухолях внемозговой локализации, осложнения лучевой и лекарственной терапии. Необходимый минимум обследования при направлении на БМСЭ 1. КТ, МРТ, при необходимости в динамике после операции. 2. Рентгенограмма черепа. 3. Эхо-ЭГ. 4. ЭЭГ (эпилептические припадки). 5. Данные соматического обследования. 6. Консультации специалистов (нейроофтальмолог, отоларинголог, эндокринолог, онколог и др.), по показаниям. 7. Общие анализы крови, мочи. Критерии инвалидности В общем плане обязательно учитываются: 1) гистологическая природа опухоли (злокачественная или доброкачественная); 2) подвергался ли больной оперативному вмешательству и его результаты (полное или частичное удаление опухоли); 3) имели ли место рецидивы заболевания, повторные операции; 4) срок, прошедший после операции; 5) характер и выраженность нарушения функций, определяющих степень ограничения жизнедеятельности; 6) для опухолей гипофиза — тип аденомы, результаты операции и (или) лучевой терапии, выраженность эндокринных нарушений; 7) возраст, профессия больного и другие социальные факторы; 

КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЯХ ГОЛОВНОГО И СПИННОГО МОЗГА У ВЗРОСЛЫХ В 2020 ГОДУ ПРИ ПЕРВИЧНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ: Инвалидность 3-й группы устанавливается при: Опухолях головного и спинного мозга 2 степени злокачественности после радикального лечения без местных и/или общих осложнений. Инвалидность 2-й группы устанавливается при: Опухолях головного и спинного мозга 3 степени злокачественности после радикального лечения с наличием местных и/или общих осложнений. Инвалидность 1-й группы устанавливается при: Опухолях головного и спинного мозга 4 степени злокачественности после радикального или паллиативного лечения, инкурабельное состояние. ПРИ ПОВТОРНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ: При повторном освидетельствовании перспективы установления (продления) инвалидности зависят от: степени нарушенных функций организма после проведенного лечения, наличия ремиссии или возникновения рецидивов, метастазов, осложнений, продолженного роста опухоли после радикального лечения, а также с учетом неэффективности проводимой терапии. КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ДОБРОКАЧЕСТВЕННЫХ ОПУХОЛЯХ ГОЛОВНОГО МОЗГА У ВЗРОСЛЫХ В 2020 ГОДУ Инвалидность не устанавливается в случае, если у больного имеются: Доброкачественные опухоли различной локализации при: небольших размерах или отсутствии роста (медленном росте), опухоли без влияния на функцию смежных структур и/или органов; гормонально неактивные опухоли; опухоли после проведенного радикального оперативного лечения при отсутствии признаков рецидива или продолженного роста опухоли. Инвалидность 3-й группы устанавливается в случае, если у больного имеются: Доброкачественные опухоли различной локализации при: больших размерах опухоли с воздействием на положение и функцию смежных структур, гормонально активные опухоли, приводящие к умеренным нарушениям функций организма; после проведенного оперативного лечения (радикального или нерадикального) при наличии умеренных нарушений функций организма. Инвалидность 2-й группы устанавливается в случае, если у больного имеются: Доброкачественные опухоли различной локализации (преимущественно головного и спинного мозга) при: быстром росте опухоли с выраженным воздействием на положение и функцию смежных органов и невозможности радикального ее удаления; гормонально активные опухоли, приводящие к выраженным нарушениям функций организма; после проведенного оперативного лечения (радикального или нерадикального) при наличии продолженного роста опухоли; при наличии выраженных нарушений функций организма. Инвалидность 1-й группы устанавливается в случае, если у больного имеются: Доброкачественные опухоли головного и спинного мозга при невозможности радикального хирургического лечения или после проведенного хирургического лечения со значительно выраженными нарушениями функций организма. КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЯХ ГОЛОВНОГО МОЗГА У ДЕТЕЙ В 2020 ГОДУ Категория «ребенок-инвалид» не устанавливается: — после завершения лечения и достижения стойкой ремиссии (5 лет и более) с благоприятным онкопрогнозом в случае отсутствия или незначительно выраженных нарушений функций организма. Категория «ребенок-инвалид» устанавливается: — при первичном освидетельствовании с любым видом и формой злокачественного новообразования на весь период лечения. Согласно пункту 16а) приложения к Постановлению Правительства РФ от 20.02.2006 N 95 (ред. от 14.11.2019) «О порядке и условиях признания лица инвалидом»: 16. Категория «ребенок-инвалид» сроком на 5 лет устанавливается: а) при первичном освидетельствовании детей в случае выявления злокачественного новообразования, в том числе при любой форме острого или хронического лейкоза.
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона
. Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума:
Оформление инвалидности простым языком
Источник
Глиоз и инвалидность
Содержание Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ? Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Глиоз головного мозга — не отдельный диагноз, он представляет собой вторичный процесс, следующий за другой патологией, в результате которой происходит гибель основных структурных единиц нервной ткани (нейронов) и замещение освободившегося места глиальными элементами. До того, пока в головном мозге не происходят патологические изменения, количество глии не только не влияет на функциональные способности нервных клеток, наоборот, нейроглия несет благородную миссию, защищая от травм и инфекций, поэтому у здорового мозга — чем ее больше, тем лучше.
Глиоз мозга является как бы защитной реакцией организма на повреждение нервной системы — заняв место погибших нейронов, клетки глии, которые представляют опорную ткань ЦНС, по мере
Распространённые причины
Кистозные и глиозные образования не возникают без веской причины. Крайне важно определить, почему именно у человека появилась данная патология. При лечении важно устранить провоцирующий фактор и его последствия.
Основные причины:
- Инфекционные недуги, такие как менингит или энцефалит.
- Хирургическое вмешательство на головном мозге.
- Инфаркт и инсульт.
- Атеросклероз, который приводит к проблемам с кровотоком.
- Повышенное давление.
- Серьёзная травма черепной коробки.
- Преклонный возраст пациента, из-за которого нарушается кровообращение, и гибнут нейроны.
- Проблемы с жировым обменом.
- Патологии серого вещества, к которым привели атрофические процессы.
- Плохая наследственность.

В редких случаях заболевание диагностируют у новорожденных детей, и в этом случае патология появляется ещё при внутриутробном развитии. Патология является опасной для жизни, и врачи могут дать неблагоприятный прогноз.
Если происходит разрастание нейроглии, которая замещает собой нейроны, тогда дети редко доживают до трёх лет. Подобное отклонение может возникнуть из-за травмы, которая была получена ещё при родах.
Можно заметить, что кистозно-глиозные изменения появляются по разным причинам, но в любом случае они наносят вред здоровым тканям и уменьшают количество нейронов. Как итог, из-за негативных трансформаций человек испытывает негативные симптомы.
Перечень заболеваний по инвалидности
9 апреля 2020 года правительство утвердило новый список заболеваний по инвалидности, при которых инвалидность может быть установлено:
- До достижением ребенка 18 лет,
- Заочно.
- Бессрочно,
Так же изменения коснулись возможности внесения изменений в индивидуальную программу реабилитации или абилитации инвалида без пересмотра группы инвалидности или срока, на который она установлена. Главные изменения произошли в расширении списка заболеваний: впервые включены все хромосомные аномалии, в том числе синдром Дауна, шизофрения, цирроз печени, слепота, глухота, детский церебральный паралич.
Всего в списке 58 заболеваний. Таким образом, будет исключена возможность определения срока установления инвалидности по усмотрению специалиста МСЭ. С полным перечнем измененных заболеваний можно ознакомится в постановлении правительства от 29 марта 2020 года №339.
Очаги глиоза в мозговом веществе единичные и множественные
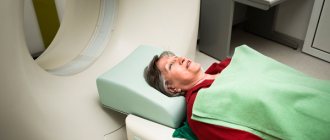
Магнитно-резонансная томография — неинвазивный метод исследования, с помощью которого можно изучить состояние головного мозга и определить особенности кровенаполнения. В основе метода лежит применение магнитного поля высокой интенсивности. При этом рентгеновские лучи не используются, благодаря чему процедура является безопасной для организма человека.
Перед проведением исследования пациент не нуждается в специальной подготовке. Необходимо надеть удобную одежду из натуральных, не синтетических тканей, снять металлические украшения.
Процедура осуществляется в положении пациента лежа на спине. Чтобы обеспечить полную неподвижность головы, необходимо надеть специальное фиксирующее устройство. С помощью передвижного стола больного перемещают внутрь камеры. Следует сохранять спокойствие и не шевелиться.