16.08.2020
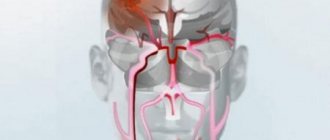
Сопор при инсульте – это состояние, при котором у пациента нарушается сознание. Такой патологический процесс развивается при нарушенном метаболизме в голове. При заболевании цикл бодрствования и сна нарушается. При возникновении патологии пациенту рекомендовано предоставить первую помощь и направить в медицинский центр на обследование.
Основной причиной сопора является инсульт. Он развивается при воздействии на организм других провоцирующих факторов. Оглушение диагностируется у пациентов после черепно-мозговых травм. Если на фоне приема определенных медикаментозных препаратов наблюдается интоксикация организма, то это приводит к заболеванию. При инсульте наблюдается кислородное голодание мозга, что приводит к сопору
.
Если человек принимает снотворные препараты в избыточном количестве, то это приводит к патологии. При опухолевых процессах с метастазированием в голове наблюдается патологический процесс. В группе риска находятся люди, которые регулярно употребляют алкогольные напитки или наркотические вещества. Патологический процесс диагностируется при эпилепсии или судорогах, которые являются симптомом инсульта.
Сопор развивается после теплового или солнечного удара. Если при инсульте наблюдается протекание тяжелых вирусных или бактериальных инфекций в виде менингита, энцефалита, вирусного гепатита, то это становится причиной патологии. Она диагностируется у больных инсультом при обезвоживании организма. Провоцирующим фактором является сильная аллергическая реакция на препараты, которые применяются в восстановительный период после инсульта.
Существуют разнообразные провоцирующие факторы патологического процесса, поэтому в реабилитационный период после инсульта пациенту рекомендуется обеспечить должный уход.
Прогноз и шансы на выживание
Кома после инсульта — состояние между жизнью и смертью, связанное с полным поражением и нарушением работы мозга и всех физиологических систем. Это своеобразная защитная реакция организма, имеющая неудовлетворительный прогноз. Вероятность восстановления после комы регистрируется нечасто и требует длительной реабилитации.
Иногда требуется медикаментозное отключение сознания человека для исключения угрожающих жизни изменений мозга.
В случае компрессионного давления на мозговые ткани, их отека или возникших в результате черепно-мозговых травм кровоизлияний и кровотечений больного погружают в искусственную кому, способную заменить наркоз в кризисные дни.
Длительная аналгезия позволяет сузить сосуды, снизить напряженность церебрального потока, избежать некроза мозговых тканей.
Седацию вызывает введение контролируемой высокой дозы специальных препаратов, угнетающе действующих на центральную нервную систему, в условиях реанимации.
Данное состояние может продолжаться долго и требует постоянного контроля за состоянием больного. Любые реакции на внешние раздражители, движения указывают на возможность возвращения сознания.
Задача медперсонала сводится к оказанию помощи при выходе из комы.
Введение в седацию имеет побочные эффекты, выражающиеся осложнениями дыхательной системы (трахеобронхит, пневмония, пневмоторекс), нарушениями гемодинамики, почечной недостаточности, а также неврологическими патологиями.
Инсульт является опасным заболеванием, часто приводящим к инвалидности больного или летальному исходу.
При обширном поражении клеток мозга из-за гемморагического или ишемического инсульта возникает кома.
При любой форме болезни прогноз такой, что для восстановления больного после комы потребуется много времени на реабилитацию.
Часто кома при инсульте диагностируется при приезде скорой помощи и нуждается в неотложных реанимационных мероприятиях.
Также следует учитывать, что существует опасность повторного кровоизлияния у 5% пациентов в течение 3-5 дней после инсульта, у 3% больных – через 4 месяца, поэтому избежать рецидива можно только при проведении операции.
Для купирования симптомов комы применяются реанимационные мероприятия, в которые также входит оперативное вмешательство, позволяющее быстро и эффективно вывести больного из такого состояния.
При операции ликвидируется кровотечения и клипсируется аневризма, вызвавшая симптомы инсульта.
При резком наступлении комы больной теряет сознание, не просыпается более 6 часов и симптомы нарастают. Это может привести к отмиранию головного мозга.
Чтобы уточнить диагноз болезни, дополнительно делается энцефалограмма.
Но в некоторых случаях пациенты могут просыпаться через несколько месяцев или лет после впадения в кому. Э
то происходит лишь в 9% случаев и связано с реализацией неизученных резервов мозга. Чем моложе больной, впавший в кому, тем больше шансов есть на его выздоровление.
Комой называется состояние, для которого характерно полное либо частичное угасание рефлексов, вызванное острым нарушением кровообращения в мозге. Коматозное состояние при инсульте – это тяжелое осложнение, которое приводит к гибели клеток головного мозга безвозвратно.
Сколько длится кома вызванная искусственно? Процедура ввода больного в бессознательное состояние называют искусственной комой. В таком состоянии замедляется метаболизм тканей мозга и снижается церебральный кровоток. Происходит сужение сосудов необходимое для понижения внутричерепного давления, что в свою очередь позволяет снять отек тканей и исключить некроз.
Как долго длится искусственная кома решают специалисты — ввод в коматозное состояние является контролируемым процессом. После снятия отека проводятся необходимые лечебные мероприятия и врач в любое время может привести больного в чувство. Пребывание в подобном состоянии имеет ряд неприятных последствий, побочное нарушение может коснуться сердца, перистальтики ЖКТ, почек, а также ослабить иммунную защиту.
Справка: Первые признаки инсульта выражаются ухудшением зрения, головокружением, спутанностью и помутнением сознания. Также присутствует непривычное сонливое состояние и тошнота.
Необходимо окружить больного заботой и поддержкой. Следует вселять надежду в человека, подбадривать и хвалить за достижения. Восстановить речь поможет пение, для развития моторики можно собирать несложные конструкторы. Память хорошо восстанавливать играми на внимание, отгадыванием кроссвордов.
Помощь и поддержка родных неоценима в период адаптации. Люди, вышедшие из коматозного состояния с частично утраченной дееспособностью при соответствующей восстановительной терапии имеют большие шансы на положительные результаты.
Оглушенность: степени угнетения сознания и симптомы
Традиционно оглушенность сознания принято разделять на отдельные категории в зависимости от степени угнетения психики на расстройства: умеренные и тяжелые.
Умеренная оглушенность
Основными проявлениями умеренной тяжести синдрома оглушения являются заметное замедление всех мыслительных процессов, значительное затруднение в использовании когнитивных ресурсов, существенное обеднение потенциала психики . При данном нарушении у пациента фиксируется снижение возможности активного внимания: он не способен к целенаправленному, произвольному и управляемому сосредоточению мыслей, зрения, слуха на каких-либо процессах, явлениях, объектах.
При умеренном оглушении существует возможность установления речевого контакта с индивидуумом. Однако человек отвечает на поставленный вопрос не сразу, а через некоторое время после услышанного им вопроса. Нередко для того, чтобы субъект отреагировал на высказывание оппонента, необходимо неоднократно повторить одну и ту же реплику. Для некоторых людей, пребывающих в состоянии оглушенности, требуется задействование дополнительных методов стимуляции, например: обращение к больному по имени, прикосновение к его телу либо легкое похлопывание по лицу.
При синдроме оглушения человек адекватно воспринимает и правильно осуществляет поставленные задания, однако все команды он выполняет в замедленном темпе. При воздействии на болевые рецепторы у субъекта возникают целенаправленные двигательные, гуморальные и поведенческие реакции.
Внешне больной выглядит вялым, апатичным и истощенным. Окружающим заметно значительное обеднение мимики и жестикуляции. Речь пациента замедленная, фразы больной произносит тихим голосом.
Отличительная черта умеренной степени оглушенности – полное сохранение ориентировки человеком в собственной личности. В рассказах пациента о собственной личности отсутствуют искажения, преувеличения, фантазирование. В то же время индивид с трудом ориентируется во времени: он не может правильно назвать текущую дату и день недели. Также он неверно определяет свое местонахождение: персона не способ на точно указать, в каком конкретно месте он находится сейчас.
Глубокая оглушенность
Ведущим симптомом глубокой степени оглушенности является существенное сужение возможностей психики, ухудшение практически всех интеллектуальных способностей
. Больной практически постоянно пребывает в сонливом состоянии, которое изредка сменяется эпизодами избыточной двигательной активности. В такие моменты создается впечатление, что человека резко разбудили, и, находясь в состоянии полусна, он совершает беспорядочные нелогичные и бесполезные движения.
При глубокой степени оглушенности сознания речевой контакт с пациентом удается установить с большим трудом. Больной не способен дать ответ сразу же после обращения в его адрес: врачу требуется неоднократно повторять один и тот же вопрос, проявляя упорство и задействовав иные стимулы воздействия. Практически всегда индивидуум отвечает односложно, от него невозможно услышать развернутых полных ответов. Несмотря на трудности речевого контакта, пациент сообщает правильно свои личные данные: фамилию, имя, отчество, дату и место рождения. Он правильно называет имена своих родственников и точно указывает род занятий.
В то же время при глубокой оглушенности часто фиксируются персервации – многократный повтор одних и тех же слов, причем их произношение лишено какого-либо смысла
. Также определяется дезориентировка во времени и пространстве: больной не может указать ни текущую дату, ни месторасположение.
В данном состоянии у больного сохраняется способность к выполнению элементарных задач. По просьбе врача пациент закрывает и открывает глаза, выполняет вращательные движения головой, протягивает руку для пожатия. Однако у субъекта отсутствует возможность проведения сложных целенаправленных заранее запланированных актов.
При глубокой оглушенности субъект реагирует на раздражение болевых рецепторов. У него сохранена чувствительность к болевым воздействиям и возникает соответствующая координированная защитная реакция.
Также существует и иное подразделение состояния оглушенности на две категории:
- обнубиляция;
- сомнолентность.
Обнубиляция
Представляет собой легкую форму синдрома оглушенности. Особенность данного состояния – нестабильный, колеблющийся статус сознания. Человек будто пребывает в состоянии легкого опьянения. Он воспринимает реальность, как бы через пелену: окружающий мир будто пребывает в тумане.
У больного при обнубиляции существенно замедлены все психические реакции. Ему трудно сосредоточить внимание и собраться. Он с трудом воспринимает обращение и приказы. Больной не может сразу же дать однозначный ответ: ему требуется продолжительное время, чтобы понять суть вопроса. Его движения и реакции существенно замедлены.
Характерный симптом обнубиляции – повышенное настроение, вплоть до эйфории
. Чрезмерно приподнятое настроение практически всегда свидетельствует о том, что происходит усугубление патологического процесса. Эйфория может выступать предвестником сопора.
Обнубиляция чаще всего возникает вследствие интоксикации организма. Данный вид оглушенности может быть результатом черепно-мозговых травм. В единичных случаях эта форма угнетения сознания свидетельствует о наличии новообразований в структурах головного мозга.
После выхода пациента из состояния обнубиляции наблюдается частичное выпадение переживаний о пережитых событиях. Рассказы больного о том, что произошло с ним в период оглушенности, носят неупорядоченный и нелогичный характер.
Сомнолентность
Сомнолентность
– состояние оглушенности, при котором человек пребывает в полусне. У больного затруднено восприятие реальности. Пациент демонстрирует реакции только при воздействии очень сильных раздражителей.
При сомнолентности у субъекта фиксируется минимум двигательной активности. Больной практически постоянно пребывает в лежачем положении, не меняя положения тела. Он не встает с постели и не производит никаких движений. Жестикуляция и мимика практически отсутствует.
Типичный симптом сомнолентности – полное отсутствие жалоб со стороны больного
. В данном состоянии оглушенности речевой контакт с пациентом удается установить только при упорном воздействии извне. При этом субъект может дать только односложные ответы на простые вопросы. Обращения, требующие проведения логических рассуждений и нуждающиеся в развернутом ответе, остаются без внимания, поскольку их суть больной попросту не понимает. Наблюдается полная безучастность человека к происходящему и отсутствие внутренних переживаний.
Практически всегда состояние сомнолентности переходит в более сложные формы угнетения сознания. К ясному сознанию индивида удается вывести в редких случаях.
Нарушение речи у детей
Проблемы с речью бывают не только у детей, которые только учатся говорить. По разным причинам взрослые, которые могли десятки лет говорить совершенно нормально, могут начать терять речь — в нашей клинике мы как раз занимаемся тем, что решаем такие проблемы.
Поскольку взрослые разговаривают уже не первый год, чаще всего их проблемы связаны с травмами или болезнями, которые поражают головной мозг, и с возрастом риск нажить подобные проблемы только повышается. Мы занимаемся лечением афазии и дизартрии — нередких речевых нарушений, которые возникают как раз из-за таких ситуаций.
У взрослых дефекты речи обычно отличаются от тех, которые характерны для детей. Они могут быть как хроническими, так и неожиданно появившимися. Если проблема возникла внезапно, лучше проконсультироваться со специалистом, так как это может быть симптомом какого-либо заболевания.
Ребенок начинает пользоваться вербальной и невербальной речью уже с рождения. Это помогает оценить степень его развития – достаточно ли хорошо ребенок владеет навыками коммуникации для своего возраста.
Что представляет собой дезориентация?
В данном процессе исчезает способность мыслить со среднестатистической скоростью, ясность и последовательность мыслей значительно разрушена.
Признаки нарушения – проблемы с ориентацией в пространстве и ухудшение внимания. Пропадает логическое мышление и память расстраивается. Высшие признаки психики изменяются по одной. Например, может пострадать только распознавание речи. Отмечаются проблемы с памятью, нарушается пространственная ориентация. Различают два вида спутанного сознания, зависящего от причины появления – быстрое и медленное.
Проявления бывают единовременными и постоянными. Слабоумие и бред являются признаками последнего состояния. Интегративная функция мышления в момент спутанности сознания отсутствует. Вместе с предполагаемым изменением больной зачастую молчит, двигается мало, и подавлен внешне. Иллюзии и галлюцинации сопутствуют болезни.
Первые возникают потому, что организм неправильно воспринимает раздражитель, галлюцинации же проявляются самостоятельно. Каждая особь страдает болезнью по-разному – решающим фактором становится первопричина развития расстройства. Медлительность мышления и непоследовательность логического ряда акцентируются во время первых минут разговора. Начальные симптомы могут заметить даже непрофессионалы.
Психотерапевты распределяют делирий на несколько классификаций: галлюцинаторную (возможность видеть несуществующую информацию); маниакальную (навязчивая идея к агрессии); кататоническую (неспособность полноценно двигаться); конфабуляторную (перекручивание очевидного факта).
Она классифицируется как психическое расстройство и может стать фактором определенного изменения в центральной нервной системе. Распределяется на кратковременную и длительную, в зависимости от некоторого ряда факторов.Больной не способен описать себя как личность, отсутствует временная и пространственная ориентация.
Нельзя путать с детской социальной дезориентацией, которая является временным возрастным процессом. Явление подразделяется на два вида: аллопсихическая, аутопсихическая. В первом случае возникает неспособность определения местонахождения, а также разделения временных промежутков. Во втором случае невозможно назвать имя, фамилию, отчество, дату рождения, место жительства.
Для диагностики задаются правильно подобранные вопросы, устанавливается ясность. Если оно спутанное, необходима срочная консультация психотерапевта. Для помещения в психиатрическую лечебницу необходимо добровольное согласие особи, требующей медицинской помощи. Нарушение в сознании создает невозможность объективной оценки ситуации, госпитализация проводится по оценочному состоянию на момент обращения.Способствовать ускорению юридических вопросов могут прямые родственники и члены семьи.
Почему пациент впадает в кому
Кома при инсульте — следствие апоплексического удара, сопровождающегося мозговым кровоизлиянием и приводящего к бессознательному состоянию с частичной утратой рефлексов.
Различают геморрагический и ишемический инсульты, характеризующиеся повреждением сосудов головного мозга.
К такому состоянию человек может прийти из-за ряда факторов:
- внутреннее мозговое кровотечение, возникающее при повышении давления в одном из сегментов;
- ишемия — недостаточное кровоснабжение какого-либо органа;
- мозговой отек как следствие нарушения гормональной функции и гипоксии клеток мозга;
- атерома (дегенерация) сосудистых стенок;
- интоксикация организма;
- коллагенозы, характеризующиеся изменениями соединительных тканей (капилляров);
- отложение (ангиопатия) в мозговых сосудах бета-амилоидного белка;
- острая нехватка витаминов;
- заболевания крови.
Кома при ишемическом инсульте диагностируется реже, в основном сопровождается самостоятельным выходом из нее. При геморрагическом кровоизлиянии коматозное состояние опасно, так как приводит к некрозу обширных участков мозга.
Рак внутренних органов и галлюцинации
При раке разных стадий галлюцинации у онкологических больных разные. Почти всегда они возникают во время активного роста опухоли или ее распада (развертывание заболевания или на последних стадиях), когда проявляются различные психические расстройства.
В это время у большинства больных наблюдается депрессивные состояния, появляются суицидальные мысли, пугающие образы. Такие зрительные галлюцинации идут без звуковых проявлений.
Пациенты видят неясные фигуры в виде людей, животных. Темные пятна безмолвно следуют за больным, сидят у его постели. При тяжелых поражениях случайные тени, темная ткань в воображении превращаются в вестника смерти, черного ангела.
По теме
- Общее
Пожелтение кожи при раке
- Наталья Геннадьевна Буцык
- 5 декабря 2020 г.
Реже встречаются звуковые или обонятельные галлюцинации. Слышится шепот, бурчание, плач без конкретного источника звука, шумы из пустых комнат, из-под кровати. Ощущается запах сырости, болота, грязи, земли, что часто ассоциируется с кладбищем и приближающейся кончиной.
Подобные проявления позволяют судить об изменении сознания, нарастающей интоксикацией мозга.
Как определить кому
Буквальное значение слова «кома» — глубокий сон. Действительно, больной в коме после инсульта похож на того, кто спит. Человек живет, вот только разбудить его нельзя, так как полностью отсутствует реакция.

Существует ряд признаков, позволяющий отличить коматоз от клинической смерти, обморока или глубокого сна. К ним относятся:
- длительное бессознательное состояние;
- слабая мозговая активность;
- едва выраженное дыхание;
- еле прощупываемый пульс;
- отсутствие реакции зрачков на свет;
- едва улавливаемое биение сердца;
- нарушение теплообмена;
- самопроизвольное испражнение и мочеиспускание;
- нереагирование на раздражители.
Вышеперечисленные признаки у каждого человека проявляются индивидуально. В некоторых случаях продолжается проявление базовых рефлексов. Частичное сохранение самостоятельного дыхания иногда не требует подключения к аппаратам, а наличие глотательных функций разрешает отказаться от питания через зонд. Часто кома сопровождается реакцией на световые раздражители спонтанными движениями.
Коматозное состояние развивается стремительно. Однако при ишемическом инсульте возможно раннее распознавание комы.
Последствия инсульта можно предугадать, если у человека отмечаются следующие симптомы:
- кружится голова;
- снижается зрение;
- проявляется сонливость;
- путается сознание;
- не прекращается зевота;
- сильно болит голова;
- немеют конечности;
- нарушается движение.
Своевременное реагирование на тревожные признаки предоставляет людям дополнительный шанс на жизнь и впоследствии благоприятный прогноз течения болезни.
Большинство людей интересует сколько дней продолжается кома при инсульте, обычно состояние комы может продолжаться от 2 часов до 6-10 дней, но иногда затягивается на месяцы и годы.
Наступление комы можно распознать по следующим признакам:
- появление тихой и бессвязной речи;
- характерный бред и спутанность;
- через несколько минут после основных признаков отсутствие реакции на внешние раздражители;
- появление рвоты, вялости тела;
- слабое прощупывание пульса, иногда присутствует учащенное дыхание.
Прогноз и последствия
Состояние оглушенности чаще всего встречается при соматических заболеваниях. Опасность его заключается в переходе в более глубокие стадии нарушения сознания, поэтому важна своевременная диагностика основного заболевания, при котором может наблюдаться данный симптом.
Состояние оглушенности следует отличать от двигательной обездвиженности — ступора, которая наблюдается при психических заболеваниях, например, шизофрении , и внешне выглядит похоже. Ступор может чередоваться со стадией возбуждения, сопровождаться бредом и галлюцинациями, а в состоянии оглушенности человек выглядит безучастным, заторможенным, нарушаются и замедляются прежде всего психические процессы — память, внимание, мышление.
Степени комы
Послеинсультная кома — довольно редкое (фиксируется в 8% случаев) явление. Это очень тяжелое состояние. Правильно спрогнозировать последствия можно, определив степени комы.
В медицине различают 4 степени развития комы при инсультах:
- Первая степень характеризуется заторможенностью, проявляющейся отсутствием реагирования на боль и раздражители. Больной способен контактировать, глотать, слегка переворачиваться, выполнять простые действия. Имеет положительный прогноз.
- Вторая степень проявляется подавлением сознания, глубоким сном, отсутствием реакций, сужением зрачков, неравномерным дыханием. Возможны самопроизвольные сокращения мышц, фибрилляция предсердий. Шансы выжить сомнительны.
- Третья, атоническая степень сопровождается бессознательным состоянием, полным отсутствием рефлексов. Зрачки сужаются и не реагируют на свет. Отсутствие тонуса мышц и рефлексов сухожилий провоцирует судороги. Фиксируется аритмия, понижение давления и температуры, непроизвольное испражнение. Прогноз на выживание сводится к нулю.
- Четвертая степень отличается арефлексией, атонией мышц. Фиксируется расширение зрачков, критическое снижение температуры тела. Все мозговые функции нарушены, дыхание нерегулярное, спонтанное, с долгими задержками. Восстановление невозможно.
В состоянии комы после инсульта человек не слышит, не реагирует на раздражители.
Определить, как долго продлится коматозное состояние, практически невозможно. Это зависит от степени тяжести и обширности поражения мозга, от места патологии и причины инсульта, его разновидности, а также от оперативности лечения. Чаще всего прогнозы неблагоприятны.
Средняя продолжительность нахождения человека в коме составляет 10-14 дней, однако в медицинской практике зафиксированы случаи многолетнего пребывания в вегетативном состоянии.
Доказано, что при отсутствии поступления кислорода в клетки мозга более месяца жизнеспособность человека не восстанавливается.
Чаще всего смерть наступает через 1-3 дня после вхождения в коматоз. Летальный исход определяют следующие факторы:
- повторный инсульт привел к погружению в «глубокий сон»;
- отсутствие реакций на звуки, свет, боль;
- возраст больного более 70 лет;
- снижение сывороточного креатинина до критического уровня — 1,5 мг/дл;
- обширные нарушения мозга;
- некроз клеток головного мозга.
Более точную клиническую картину позволяют дать лабораторные исследования крови, компьютерная диагностика или магнитно-резонансная томография.
Чтобы упростить дифференциацию, врачи выделяют следующие степени состояния комы при инсультах:
- 1 степень. Определяется заторможенностью или утратой сознания с сохранением рефлексов. Это слабо выраженное поражение клеток мозга при инсульте и незначительным угнетением функций нервной системы. При этом ослаблены кожные рефлексы и повышен мышечный тонус;
- 2 степень. Диагностируется впадением больного в глубокий сон, отсутствием реакции на внешние раздражители, кожных рефлексов и болевых ощущений;
- 3 степень. Вызывается обширным кровоизлиянием и определяется отсутствием многих рефлексов, сознания, реакции зрачков на свет;
- 4 степень. Не сопоставима с жизнью, так как характеризуется отсутствием спонтанного дыхания, резким снижением давления и гипотермией. Отсутствуют все рефлексы. У больного, находящегося в такой стадии комы, практически утеряны шансы на возвращение к нормальной жизни.
Оглушенность сознания: методы лечения
При поступлении индивидуума в лечебное учреждение следует четко дифференцировать состояние оглушенности и ступор, поскольку эти нарушения имеют очень много схожих симптомов. Для этого необходимо учитывать, что ступор указывает на существование у больного какого-либо психотического расстройства, в то же время синдром оглушения выступает отражением сбоев в физиологическом функционировании организме.
При подозрении на развитие у человека синдрома оглушенности его необходимо в экстренном порядке доставить в ближайшую больницу. До приезда бригады скорой помощи необходимо расположить пострадавшего в горизонтальное положение. В жаркое время года следует перенести потерпевшего в тень. При подозрении на перегревание нужно положить ему на голову грелку со льдом или поставить холодный компресс. Необходимо обеспечить субъекту полноценное дыхание, для этого ослабляют все стягивающие элементы одежды. Человеку, находящемуся рядом с больным, нужно постараться удержать его внимание, для этого надо с ним разговаривать, задавать вопросы на нейтральные темы. Первичные действия в лечебном учреждении включает следующие мероприятия
:
- измерение артериального давления пульса, температуры тела;
- внешняя оценка состояния больного, обследование на наличие травматических повреждений;
- выполнение лабораторных исследований крови и мочи;
- изучение неврологического статуса;
- осмотр психиатром;
- проведение лингвистических тестов;
- использование нейровизуализационных методов исследования.
В дальнейшем схема лечения синдрома оглушения избирается в индивидуальном порядке после установления точной причины, вызвавшей угнетение сознания. Основной акцент в лечении сделан на устранении факторов, спровоцировавших сбой в психической деятельности человека.При подозрении на развитие диабетической комы больному проводят в ведение препаратов инсулина. При синдроме острой или хронической аутоинтоксикации выполняют плазмаферез – очищение крови. Если установлена передозировка лекарственных средств, больному вводят соответствующий антидот. Если причиной угнетения сознания было инфекционное заболевание, избирают схему лечения антибактериальными средствами. Лечение оглушенности также включает применение средств, обеспечивающих полноценное дыхание и восстанавливающих нормальное мозговое кровоснабжение. Обнаружение субдуральной, эпидуральной или внутримозговой гематомы головного мозга требует экстренного хирургического вмешательства.
Как лечить и что будет, если не лечить
Сначала специалисты клиники диагностируют степень расстройства и определяют, в чём проблема, а потом проводят логопедическую работу: делают пальчиковую, артикуляционную и дыхательную гимнастику, чтобы речь была синхронизирована с дыханием, исправляют и закрепляют правильное произношение звуков, работают над выразительностью речи.
Так же, как и при афазии, коррекцию дизартрии важно начать как можно раньше. Дефекты речи становятся привычными, поэтому чем позже обратитесь в клинику, тем сложнее и дольше будет восстанавливать артикуляцию, а это непростой процесс — вспомните взрослых людей, которые с детства шепелявят или не выговаривают букву «р».
Уход и лечение за пациентами, находящимися в коме
При нарушенном сознании постинсультная кома сопровождается самостоятельным дыханием и сердцебиением. Длительность комы при инсульте спрогнозировать невозможно, поэтому требуется специальный уход за больным.
Вот некоторые рекомендации:
- Питание. Поскольку коматозные пациенты питаются через специальный установленный в желудок зонд, то пища должна иметь жидкую консистенцию. Идеально подходит для этого детское питание: молочная смесь или фруктовое и овощное пюре в банках.
- Гигиена. Для предупреждения развития язв и пролежней, поддержания чистоты тела необходимо ежедневно обрабатывать кожу пациента мыльным раствором или специальными средствами, а также очищать ротовую полость пациента влажными марлевыми салфетками. Ежедневно расчесывать (особенно длинные волосы) и не реже 1 раза в неделю мыть волосистые части тела.
- Изменение положения. Для предотвращения пролежней больного следует систематически переворачивать в разные стороны.
В случае обширного геморрагического инсульта показано оперативное удаление гематомы внутри мозга, увеличивающее шансы на выздоровление.
Кома, наступившая в результате ишемического инсульта, лечится в специализированной реанимации неврологического отделения. Если жизнеобеспечивающие функции нарушены, больного подключают к аппарату искусственной вентиляции легких (ИВЛ) и монитору, фиксирующему показатели организма. Эвтаназия в России запрещена, поэтому жизнь человека будет поддерживаться столько, сколько дней потребуется.
При ишемическом инсульте назначают:
- антикоагулянты (аспирин, гепарин, варфарин, трентал);
- ноотропные средства (кавинтон, мексидол, актовегин, церебролизин).
Оказавшись в коме после инсульта головного мозга, человек требует постоянного ухода. В первую очередь ему нужен обученный медперсонал.
Больного нужно регулярно кормить, обеспечивать мероприятия по предупреждению появления пролежней. При коме больной ничего не ощущает, не способен к движениям, поэтому без принятия профилактических мер, пролежни обязательно появляются.
Больного нужно защищать от появления инфекции, поддерживать физическое состояние. В медицинский уход входит обеспечение пациента необходимыми витаминами и микроэлементами.
Какие опасности таит в себе перинатальная энцефалопатия — подробности лечения и профилактики заболевания у детей.
Типы галлюцинаций у онкобольных
Проявление галлюцинаций может проходить по следующему плану:
- Незначительные зрительные проявления, которые появляются эпизодически.
- Сложные картины, сначала только визуальные, далее они сопровождаются звуками и запахами.
- Ионические состояния, когда пациент видит странные образы при закрытых глазах, словно проскакивают картинки, сцены. Явление ближе к сновидениям во время бодрствования, так как идет пассивное наблюдение.
- Постепенное появления более живых картинок, часто с навязчивой идеей преследования.
По теме
- Общее
Что такое онкоосмотр
- Наталья Геннадьевна Буцык
- 6 декабря 2020 г.
Галлюцинации у больных нередко являются продолжением сна, то есть человек просыпается, но продолжает видеть то, чего нет на самом деле, словно живет во сне. Онкопациенты часто видят фигуры своих двойников.
Характерно, что большинство галлюцинаций у онкобольных сопровождается острым, почти истеричным чувством страха. Но если при заболеваниях сердца или легких возникают единичные картинки, то при раке это целые фильмы с бредом. Чем больше стадия, сильнее поражение органов, тем сильнее и эмоциональнее картины, переходящие в аментивно-делириозное состояние, которые создает отравленный и воспаленный мозг.
Выход из комы
Уход за больным
- Возвращается функция глотания (слабо выраженная), появляется реакция кожи и мышц на внешние проявления. Человек рефлекторно двигает конечностями, головой. Врач прогнозирует положительное развитие.
- Больной начинает бредить, возможны галлюцинации, возвращается сознание, восстанавливаются память, зрение и частично речевые функции.
- Возобновляется двигательная активность: пациент сначала сидит, затем потихоньку встает и впоследствии ходит при поддержке.
При возвращении сознания больному показано томографическое исследование для определения степени поражения мозга и выбора метода последующего восстановления.
Процесс реабилитации протекает долго и требует моральных и физических сил как от пациента, так и родственников.
Инсульт и кома сопровождаются разрушением мозговых клеток и утратой жизненно важных функций организма. Задача реабилитации сводится к тому, чтобы эти процессы не распространились на другие участки мозга. Для этого каждый день в течение длительного времени люди должны выполнять постепенно усложняющиеся специальные гимнастические упражнения.

Восстанавливающие упражнения
Задача родственников пострадавшего в результате комы — помочь выйти из этого состояния, создавая максимально благоприятные морально-психологические условия для реабилитационного периода.
При выходе из комы возобновление утраченных рефлексов происходит медленно:
- Первыми возвращаются глотательный и кожный рефлекс.
- Могут наблюдаться галлюцинации, постепенное возвращение памяти, частично восстанавливается речь.
- Возобновление двигательной активности возможно после длительного реабилитационного периода.
Справка: В настоящее время неврологи проводят испытания метода, где кору головного мозга стимулируют электромагнитными импульсами. Эффективность метода подтверждают случаи возвращения больных из коматозного состояния.
Как вывести человека из комы? Медики настоятельно рекомендуют окружению больного поддерживать общение, читать книги, рассказывать, петь, гладить, обнимать и целовать. Вернуть активность мозга помогут рассказы близких людей о текущих событиях, общие воспоминания о прошлом, веселые и смешные истории.
Важно! Проведенные эксперименты подтвердили, что больные, находящиеся в постоянном окружении близких людей выходят из коматозного состояния раньше остальных.
Послеоперационный психоз
Послеоперационный психоз
– острое расстройство сознания, возникающее непосредственно или в течение двух недель после хирургической операции.
Проявляется комплексом симптомов: галлюцинациями, бредом, двигательным возбуждением или заторможенностью, нарушением ориентировки в пространстве, времени и собственной личности. Часто развиваются нарушения памяти, мышления, речи. Состояние делирия может быть непрерывным или чередоваться с периодами ясного сознания.
Диагностика основана на клинических методах – наблюдении и беседе. Лечение включает медикаментозную терапию, создание благоприятных условий для выздоровления.
Официальное название послеоперационного психоза, используемое в МКБ-10 и DSM-IV – послеоперационный делирий. Другие синонимы – острая церебральная недостаточность, острая спутанность сознания после хирургического вмешательства.
Данное расстройство является одним из наиболее распространенных осложнений у пожилых пациентов, значительно удлиняет сроки госпитализации и повышает риск летального исхода. Согласно статистике, распространенность психоза после проведения операций у людей старше 60 лет составляет 15-65%.
У молодых пациентов такое осложнение встречается крайне редко, а у детей описаны лишь единичные случаи.
Послеоперационный психоз
Среди факторов развития делирия выделяют две группы: увеличивающие риск развития осложнения и являющиеся непосредственными причинами (триггерами).
Вероятность психоза выше у пациентов пожилого и старческого возраста, имеющих деменцию, депрессию, нарушения зрения или слуха, гипоальбуминемию, почечную недостаточность, принимающих наркотические анальгетики, бензодиазепины, препараты с антихолинергическим эффектом, злоупотребляющих алкоголем, курящих. К непосредственным причинам относятся:
- Наркоз.
Острый психоз развивается на 2-3 сутки после применения общей анестезии. Чаще диагностируется после операций на сердце, органах ЖКТ, головном мозге. - Осложнения в процессе операции.
Делирий возникает после интраоперационной кровопотери и гемотрансфузии. Помрачение сознания становится результатом нарушений мозгового кровообращения. - Послеоперационные соматические осложнения.
Психотическое расстройство формируется при выраженном болевом синдроме, нарушениях питания, катетеризации мочевого пузыря. Реже причиной является анемия, водно-электролитные нарушения.
Патогенетической основой послеоперационного психоза становится нейрональная дисфункция, развивающаяся как результат гипоксического, дисметаболического и токсического поражения нервной ткани. Структурные изменения обычно отсутствуют.
Определяется дисбаланс нейромедиаторов и снижение скорости межнейрональной передачи. Патологические процессы диффузны, распространяются в коре головного мозга и подкорковых структурах.
Согласно нейрофизиологическим исследованиям, в развитии делирия наиболее значим холинергический дефицит и общая патологическая реакция организма на стресс – хирургическое вмешательство.
Динамика психоза характеризуется острым началом, флюктуирующим течением (циркадный ритм симптоматики с ухудшением ночью) и преходящим характером (проявления купируются за несколько дней или недель).
Формы послеоперационного психоза различаются по клинической картине (преобладающим психомоторным симптомам). Такая классификация позволяет клиницистам своевременно выявлять расстройство, подбирать наиболее эффективную, безопасную терапию, организовывать благоприятные условия жизни для пациента, составлять прогноз выздоровления. Выделяют три типа делирия:
- Гиперактивный.
Характерна выраженная психомоторная активность, беспокойство, возбудимость. - Гипоактивный.
Проявляется отрешенностью, вялостью, апатией, снижением двигательной активности. - Смешанный.
Уровень активности изменяется на протяжении одного эпизода делирия.
При развитии послеоперационного делирия определяется спутанное сознание и нарушения внимания. Больные рассеянны, дезориентированы во времени, местонахождении, не могут концентрироваться на теме беседы.
Расстройство когнитивных функций проявляется искажением восприятия, на основе которого формируются бредовые идеи, иллюзии, галлюцинации (чаще зрительные). Речь становится бессвязной. Пациенты с трудом понимают вопросы окружающих, не могут вспомнить недавние события.
При легких интеллектуальных нарушениях общение доступно, сложность вызывают разговоры на темы, отвлеченные от конкретной ситуации.
Психомоторные расстройства характеризуются гиперактивностью, гипоактивностью либо чередованием этих состояний. Гиперактивные пациенты легко возбудимы, настороженны, беспокойны, двигательно расторможены. Речь громкая, настойчивая, эмоции ярко выраженные.
В остром состоянии могут представлять угрозу для собственного здоровья и для окружающих. Гипоактивные больные ведут себя отрешенно, вялые, гиподинамичные. Практически не разговаривают, двигаются медленно.
При смешанном типе делирия психомоторное возбуждение внезапно сменяется торможением и наоборот.
У большинства пациентов имеются расстройства ритма сон-бодрствование, проявляющиеся бессонницей, тотальной потерей сна, инверсией циркадных ритмов.
В ночное время симптомы усиливаются, часто возникают кошмары, которые при пробуждении продолжаются в виде галлюцинаций. Эмоциональные реакции отличаются неадекватностью.
При гиперактивной форме психоза преобладают состояния тревоги, страха, раздражительности, эйфории, растерянности. Гипоактивность сопровождается эмоциональной «опустошенностью», апатией, растерянностью.
При позднем выявлении и несвоевременном лечении психоз замедляет процесс послеоперационного восстановления пожилых людей. Реабилитация затягивается, возникают вторичные осложнения, связанные с длительной иммобилизацией, нахождением в стационаре.
Разлука с близкими людьми, невозможность вернуться к привычной жизни негативно сказывается на эмоциональном состоянии больных. Начинает преобладать мрачное, пессимистическое видение будущего, формируются идеи самоповреждения.
Отсутствие положительной динамики при лечении делирия приводит к полной социальной дезадаптации пациентов, потребности в постоянном уходе, развитию деменции.
Первично предположение о послеоперационном психозе делает хирург, врачи отделения реанимации и интенсивной терапии. Диагностикой занимается психиатр.
В 80% случаев для постановки диагноза используются клинические методы.
Дополнительное применение психодиагностических проб бывает необходимо при гипоактивной форме делирия с незначительной выраженностью симптоматики. Комплексный подход к обследованию включает:
- Беседу.
Врач-психиатр оценивает продуктивность контакта с больным, его способность отвечать на вопросы, сохранность временной и пространственной ориентировки, критического отношения к собственному состоянию. Выявляет наличие нарушений речи, памяти, внимания, мышления. - Наблюдение.
Лечащие врачи совместно с психиатром определяют адекватность поведения и эмоциональных реакций. При гиперактивном психозе пациенты не соблюдают режимных правил, расторможены, аффективно возбуждены, их действия не соответствуют ситуации. - Патопсихологическое обследование.
Клинический психолог проводит ряд тестов, подтверждающих снижение интеллектуальных функций. Затруднения возникают при простых заданиях – прямой и обратный счет, рисование геометрических фигур, запоминание слов, пересказ текстов. Обнаруживаются умеренные и выраженные нарушения познавательной сферы.
Психиатр выясняет причины развития психоза, и, если они продолжают воздействовать на состояние пациента, предпринимает меры по их устранению: обсуждает с хирургом возможность замены лекарственных препаратов, отмены процедур, ограничивающих движение (катетеризации), назначения более сильнодействующих обезболивающих средств, возвращения к привычному режиму. Терапия проводится в следующих направлениях:
- Стимуляция психической активности.
Важно создать условия для проявления познавательного интереса и социальной активности больного. Для этого организуются встречи с родственниками, просмотр телевизионных передач, фильмов, чтение книг. В беседах обсуждается местонахождение пациента, состояние здоровья, самочувствие, позабытые личные данные. - Поддержание физической активности.
Для восстановления циркадных циклов поддерживается постоянное освещение днем, ограничивается проведение лечебных процедур ночью. По возможности назначаются прогулки, занятия ЛФК с инструктором по 10-15 минут. - Медикаментозное купирование симптомов.
Фармакологическое лечение осуществляется препаратами нескольких групп. Лекарственные средства подбираются врачом индивидуально. Применяются ингибиторы холинэстеразы , антидепрессанты, нейролептики, бензодиазепины.
При правильном своевременном лечении прогноз послеоперационного психоза благоприятный.
Профилактика заключается в учете и минимизации факторов риска перед проведением хирургической процедуры – необходимо отказаться от употребления алкоголя, курения сигарет, заранее проконсультироваться с врачом о возможности замены или отмены принимаемых лекарств (наркотических анальгетиков, холиноблокаторов и др.
), пройти курс лечения хронических заболеваний. После операции важно не допустить развития осложнений, в том числе инфекционных, обеспечить адекватное обезболивание, организовать активный досуг пациента – прогулки, чтение, свидания с родными.
Источник: https://www.KrasotaiMedicina.ru/diseases/psychiatric/postoperative-psychosis
Рекомендации родственникам пациентов после комы

Вышедший из комы человек требует повышенного внимания.
Во избежание повторного возникновения апоплексического удара, необходимо соблюдение следующих рекомендаций:
- вселяйте надежду на выздоровление;
- создайте благоприятный психологический климат и комфортную обстановку;
- мотивируйте на ежедневные занятия и хвалите за успехи;
- освойте навыки ручного массажа.
Только любовь, забота и внимание способны творить чудеса. Любите и заботьтесь о себе и своих близких, и благоприятный прогноз не заставит себя ждать.
Как распознать приближение комы
После инсульта головного мозга часто появляется кома, особенно у пожилых людей, но ее признаки игнорируются больным.
После выхода из бессознательного состояния человек может вспомнить следующие симптомы:
- нарушение речи;
- зевоту;
- сильное головокружение;
- учащенное дыхание;
- бледность;
- парестезию с онемением или показыванием в некоторых частях тела.
Чтобы в клетках мозга не появлялись патологические процессы, нужно серьезно относиться к своему благосостоянию и вести здоровый образ жизни.
Также следует запомнить признаки появления болезни и при их появлении срочно обращаться за медицинской помощью.
В основном кома является следствием вегетативного состояния. Восстановление пациента зависит от причин, места, тяжести и степени повреждения мозга.
Причины возникновения
В первую очередь состояние оглушенности обусловлено острыми нарушениями деятельности нервной системы, которое наблюдается:
- при инфекциях, опухолях, воспалительных процессах головного мозга;
- алкогольных, наркотических, интоксикационных отравлениях;
- травмах и повреждениях головного мозга;
- сильных эмоциональных потрясениях.
Оглушение по физиологическим процессам схоже с процессом засыпания. Например, во время оглушенности человек может ощущать потемнение в глазах, звуки при этом удаляются и превращаются в звон. В отличие от других нарушений сознания, например, делирия, онейроида, в состоянии оглушенности у человека отсутствуют продуктивные нарушения восприятия (галлюцинации).