Уколы при защемлении нерва в пояснице назначаются для снятия болевого синдрома, уменьшения воспалительных явлений и расслабления спазмированных мышечных волокон. В зависимости от локализации поражения, стадии заболевания и характера мышечного спазма индивидуально подбирается комплекс препаратов.
Преимущество инъекционного способа введения лекарства заключается в том, что целебные вещества действуют непосредственно на очаг воспаления и достигают его уже через 5–10 минут. При этом отсутствуют тошнота, изжога и горечь во рту, появляющиеся при приеме таблеток.
Что это такое: первые признаки и симптомы
Ключевым признаком защемления нерва является резкая боль, локализация которой зависит от расположения поврежденного сегмента позвоночника. При поражении шейного отдела болевой синдром распространяется на верхние конечности. Жжение, покалывание и нарушение чувствительности кожи указывает на развитие неврологической симптоматики при компрессионном воздействии на шейный нерв. Кроме того, больной жалуется на головную боль, тошноту, головокружение и ограничение подвижности шеи.
Защемление в грудном отделе схоже с проявлениями сердечного приступа.
Болезненность появляется между лопаток и распространяется по ходу ребер к грудине. У пациента появляется ощущение «бегающих мурашек» на груди, верхней части спины и живота.Если после приёма таблетки Нитроглицерина боль не проходит, то это — защемление.

Защемление нерва в грудном отделе может быть похоже на сердечный приступ
Иногда боли иррадиирует в бок, область желудка, вызывая неприятный дискомфорт в пищеварительном тракте. Учитывая неспецифические симптомы, проводится дифференциальная диагностика защемления с межреберной невралгией или приступом панкреатита, почечной колики.
Защемление нерва в пояснице сопровождается появлением болезненности тянущего характера, переходящей на одну или обе нижние конечности, потерю чувствительности, боли в пояснице. При данной локализации исключают болезни органов малого таза и пищеварения. У женщин виной могут стать гинекологические заболевания.
Если диагностируется защемление седалищного нерва, развивается характерная клиническая картина:
- сильная боль в спине, ягодицах, задней поверхности бедра, доходящая до пальцев стоп;
- жжение и затруднение движений нижней конечностью с пораженной стороны.
- опора на больную ногу затруднена, нарушается походка. Болевые ощущения набирают силу во время движения или длительного стояния на месте.
Профилактические мероприятия
Чтобы вас не постигло защемление нерва, можно уберечься от него своевременной профилактикой. В профилактические меры входят следующие.
- Избегать переохлаждений. Не находится на сквозняке, надевать соответствующую одежду, если на улице холодно, не находиться в прохладных помещениях.
Избавление от лишних килограммов – большой шаг в профилактике защемления нервов. Это поможет также повысить общий уровень здоровья и снизить риск многих заболеваний. Также, если есть проблемы с осанкой, пусть незначительные, необходимо заняться ее исправлением. А если вам больше тридцати, раз в год нужно проходить осмотр невролога.
Что делать: первая помощь
Острая боль в спине относится к состояниям, требующим неотложного лечения сильнодействующими анальгетиками. Если у больного нет возможности срочно обратиться к медицинскому специалисту, в рамках доврачебной помощи проводятся следующие действия:
- Пострадавшего укладывают на ровную жесткую поверхность, подложив небольшой валик в области талии.
- При сильной боли можно принять анальгезирующее средство – Баралгин, Темпалгин, Анальгин.
- Уменьшить болевой симптом поможет ношение жесткого ортопедического корсета или тугое бинтование широким эластичным бинтом для создания терапевтической компрессии.

Поза при защемлении нерва в спине
При этом пользоваться мазями, гелями с разогревающим действием не рекомендуется. Нервное защемление часто сопровождается воспалением, а согревающие процедуры могут резко ухудшить состояние и привести к нежелательным последствиям.
Больного как можно быстрее нужно доставить к врачу для установления причины патологического воздействия на нервные волокна.
Что представляет собой сдавление нерва в области позвоночника
Патология возникает из-за сдавливания некоторых нервных окончаний. В 35% вызывает это состояние спазм мышц, грыжа или протрузия межпозвонкового диска. Не заметить заболевание невозможно, так как больной ощущает резкую нестерпимую боль в области ущемления и ограниченную двигательную активность.
Чаще всего наблюдается патология в области шейного и поясничного отдела. Возникает ближе к 40-летнему возрасту как у женщин, так и у мужчин. Это заболевание многие лечат сами народными методами, что не является эффективным.
Вследствие этого появляются сопутствующие болезни, здоровье серьезно подрывается. Лечить подобные патологии следует только под наблюдением квалифицированного специалиста.
Причины — от чего происходит защемление
С возрастом в позвоночнике развивается постепенная деструктуризация тканей (остеохондроз). Первым дистрофии подвергается хрящевой диск, который расположен между позвонками. Фиброзная оболочка, расположенная по краям, размягчается, а студенистое ядро из центра устремляется в слабое место с формированием патологического выпячивания. В результате грыжа диска оказывает давление на нервный корешок, что приводит к защемлению нерва в позвоночнике.
Среди других причин болезни выделяются:
- нарушение осанки – сколиоз, усиленный грудной кифоз, шейный или поясничный лордоз;
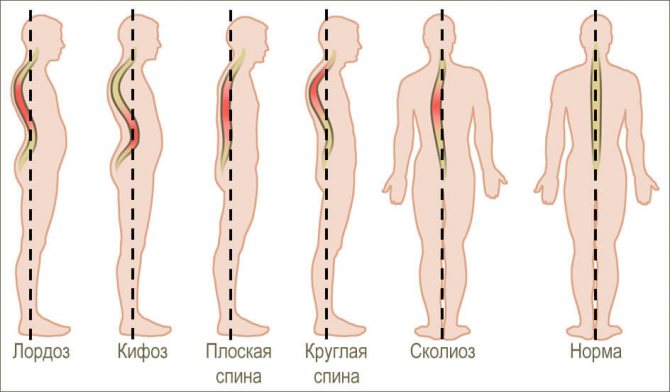
Любые нарушения осанки могут спровоцировать защемление нерва - травмирование позвоночника;
- остеофиты (костные наросты);
- спондилолистез – соскальзывание позвонков относительно друг друга;
- опухоли доброкачественного или злокачественного характера.
Толчком к развитию патологии может стать:
- резкий подъем тяжестей;
- переохлаждение;
- интенсивная физическая нагрузка;
- резкое движение в сторону;
- гормональный сбой;
- нарушение работы желез внутренней секреции;
- статическое напряжение в непривычной позе.
В редких случаях защемление в позвоночнике диагностируется в детском возрасте. Чаще всего патология может возникнуть после интенсивной физической активности у ребенка со слаборазвитым мышечным каркасом спины. У младенцев неврологические нарушения могут сформироваться в результате родовой травмы.

У детей защемление нерва — редкое явление
Факторы риска защемления нерва
Следующие факторы могут увеличить риск возникновения защемленного нерва:
- Пол. Женщины с большей вероятностью развивают синдром запястного канала, возможно, из-за небольших размеров запястного канала.
- Костные шпоры. Травма или заболевание, которое вызывает утолщение костей, например остеоартрит, могут вызвать костные шпоры. Костные шпоры могут сделать позвоночник более жестким, а также сузить пространство, по которому нервы проходят, защемляя нервы.
- Ревматоидный артрит. Воспаление, вызванное ревматоидным артритом, может сжимать нервы, особенно в суставах.
- Заболевание щитовидной железы. Люди с заболеванием щитовидной железы подвергаются более высокому риску синдрома запястного канала.
Другие факторы риска включают:
- Диабет. Люди с диабетом подвергаются более высокому риску компрессии нервов.
- Чрезмерное использование. Работы или хобби, которые требуют повторных движений руками, запястьями или плечом, такие как работа на сборочной линии, повышают вероятность защемления нерва.
- Ожирение. Избыточный вес может усиливать давление на нервы.
- Беременность. Увеличение количества воды в организме и веса, связанное с беременностью, может вызвать набухание нервных путей, сжимая нервы. Длительный постельный режим. Длительные периоды лежания могут увеличить риск компрессии (сжатия) нервов.
К какому врачу обратиться, диагностика, как долго проходит
Лечением и постановкой диагноза при защемлении должен заниматься квалифицированный врач.
При появлении признаков компрессии корешка рекомендуется обратиться к невропатологу и вертебрологу, который специализируется на болезнях спины и подскажет, как распознать защемление, может ли быть температура и как быстро вылечить патологию.
В ходе обследования могут дополнительно понадобиться консультации эндокринолога, гастроэнтеролога и кардиолога.
Главная цель проведения точной диагностики, определить, почему защемляет нерв в спине. От этиологического фактора зависит тактика эффективного лечения. Для этого больной направляется на прохождение аппаратного обследования:
- рентгенографии;
- магнитно-резонансной томографии;
- электронейромиографии;
- компьютерной томографии.
Компьютерная томография поможет установить точную причину защемления нерва в спине
Для оценки общего состояния назначается лабораторный анализ крови. Чтобы исключить онкологические заболевания проводится биопсия, а также электрокардиограмма при подозрении на нарушения со стороны сердечно-сосудистой системы. На основании результатов комплексного обследования доктор выбирает метод лечения, целью которого является скорейшее возвращение человека к привычному образу жизни.
Сказать с точностью, сколько болит спина при защемлении нерва, невозможно. Скорость выздоровления зависит от причины болезни и индивидуальных параметров. Легкие формы защемления проходят за 2-3 дня без специального лечения, а при осложнении воспалением седалищного нерва 3 недели и более.
Хорошая статья в продолжение:
Какой врач лечит позвоночник? ТОП 15 врачей, которые лечат шею, поясницу и спину
Диагностика причин болей между лопатками
При возникновении болей между лопаткок в первую очередь необходимо записаться на прием к неврологу. В первую очередь врач опросит пациента, выяснит, что его беспокоит больше всего, какие другие симптомы он наблюдает, уточнит характер болей, особенности труда и образа жизни. После этого он проводит осмотр, пальпируя позвоночник, выполняя неврологические пробы и др. Полученные в результате опроса и осмотра данные позволяют специалисту предположить, что именно послужило причиной возникновения болей между лопатками, и назначить дополнительные исследования с целью уточнения вида патологии, стадии развития и общей оценки состояния позвоночника.
Поэтому больным назначаются:
- рентген;
- КТ;
- МРТ.
Предпочтение всегда стараются отдавать МРТ, так как именно этот метод позволяет получить максимально точные и полные данные о состоянии всех позвоночных структур, оценить состояние спинного мозга и его корешков. С помощью МРТ удается выявить не только межпозвоночные грыжи и точно определить их размер, но и диагностировать протрузии с размером от 1—2 мм. При этом метод абсолютно безопасен и может применяться даже для обследования беременных женщин.
В нашей клинике вы также можете узнать более подробно о составе своего тела и состоянии сосудистой системы, которая участвует в кровоснабжении внутренних органов, скелетно- мышечной мускулатуры, головного мозга.. Наши опытные доктора подробно разъяснят Вам полученные данные. Биоимпендансометрия высчитывает соотношение жира, мышечной , костной и скелетной массы, общей жидкости в организме, скорости основного обмена. От состояния мышечной массы зависит интенсивность рекомендуемой физической нагрузки. Обменные процессы в свою очередь влияют на способность организма восстанавливаться. По показателям активной клеточной массы можно судить об уровне физической активности и сбалансированности питания. Это простое и быстрое в проведении исследование помогает нам увидеть нарушения в эндокринной системе и принять необходимые меры. Помимо этого нам также очень важно знать состояние сосудов для профилактики таких заболеваний как инфаркты, гипертоническая болезнь, сердечная недостаточность, сахарный диабет и многое другое. Ангиоскан позволяет определить такие важные показатели как биологический возраст сосудов, их жесткость, индекс стресса (что говорит о сердечном ритме), насыщение крови кислородом. Такой скрининг будет полезен мужчинам и женщинам после 30, спортсменам, тем, кто проходит длительное и тяжелое лечение, а также всем, кто следит за своим здоровьем.
При обнаружении признаков заболеваний сердца, органов ЖКТ и дыхательной системы пациента направляют на консультацию к кардиологу, гастроэнтерологу или пульмонологу. Эти узкие специалисты помогут устранить уже возникшие заболевания внутренних органов, но их вмешательство в терапию не устраняет необходимости в лечении патологий позвоночника, создавших предпосылки для развития нарушений в работе внутренних органов.
Обезболивающие лекарства
Первым этапом лечения защемленного корешка является купирование болевого приступа. Чем снять боль становится понятным после определения причины и изучения клинических признаков, так как симптомы и лечение тесно взаимосвязаны.
Чтобы устранить болевой синдром, анальгетики назначаются в разных формах. При этом пациенту показан постельный режим и исключение любых физических нагрузок. Кроме того, рекомендуется придерживаться специальной диеты с исключением соли и острых приправ.
Таблетки
При слабом и умеренном болевом синдроме назначаются анестетики в таблетированной форме:
- Нестероидные противовоспалительные средства помогают не только избавиться от боли, но и устранить воспаление – Некст (Ибупрофен), Кеторол (Кеторолак).
Кеторол — сильное средство при сильной боли - Миорелаксанты для снижения мышечного спазма – Мидокалм (аналог –Толперизон), Сирдалуд (аналог – Тизанил).
- Спазмолитические препараты расслабляют мускулатуру, избавляя от боли – Но-Шпа (аналог – Дротаверин).
- Анальгетики – Пенталгин, Седальгин.
- Наркотические анальгетики при интенсивном болевом синдроме – Трамадол, Трамал.
Как лечить защемление нерва в спине ребенку? Для снятия острой боли в спине у ребенка, выпускаются обезболивающие суспензии – Нурофен (Ибупрофен). Врач определяет схему приема препарата и назначает, как лечить защемление нерва в спине ребенку.
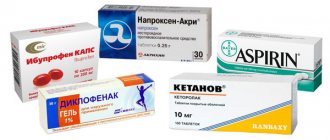
Уколы
Инъекционные растворы, вводимые в мышцу или в вену, быстро оказывают лечебное действие. Поэтому, для устранения сильных болевых ощущений назначают курс:
- НПВП – Мовалис (аналог – Амелотекс), Диклофенак, Ортофен, Вольтарен, Артрозан, Мелоксикам;
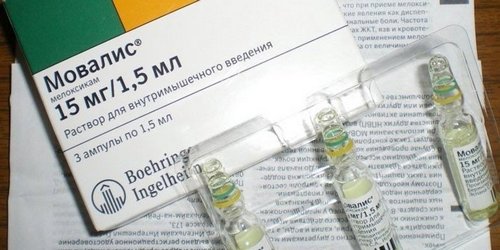
Мовалис — эффективный укол при защемлении нерва - Витамины группы В – Мильгамма (аналог – Комбилипен);
- Глюкокортикостероиды при отсутствии эффекта от негормональных противовоспалительных средств – Преднизолон, Дексаметазон.
Кроме того, при невыносимой боли назначается местная блокада с анальгетиками – Новокаином, Лидокаином.
Обязательно прочитайте хорошую статью:
Защемление нерва в пояснице: 10 методов лечения, мази, уколы и таблетки, гимнастика, как лечить в домашних условиях
Мази и гели
Для устранения несильной боли, гематом, воспалительной реакции, на больное место наносят местные лекарственные средства. Мази и гели помогают справиться с болевыми проявлениями, способствуют выведению лишней жидкости, что помогает убрать отечность. Следует помнить, что при большом разнообразии и доступности местных средств, назначать их должен врач. Самолечение может привести к вторичным осложнениям.
При нервном защемлении лучше всего помогают:
- Вольтарен эмульгель;
- Финалгон;

Финалгон — сильная согревающая мазь - Быструмгель;
- Найз гель;
- Долобене;
- Капсикам;
- Випросал.
Для восстановления хрящевой ткани назначаются средства с хондропротекторным эффектом – Хонда крем, Хондроксид. Последствия подкожных кровоизлияний устраняются Лиотоном, Троксевазином, Троксерутином.
Пластыри
Самым удобным методом снятия боли среди местных средств являются пластыри. Их просто надо наклеить на поражённую область, предварительно обезжирив кожу и ждать лечебного эффекта. Самые эффективные пластыри при защемлении нерва в спине:
Версатис. Это пластырь, содержащий лидокаин (местный анестетик). Средство больше борется с воспалением, чем с болью. Действует Версатис в течение 12 часов, курс лечения 5 дней. Цена – от 850 р.
Вольтарен. В состав изделия входит нестероидное противовоспалительное вещество – диклофенак натрия. Пластырь снимает воспалительный процесс и небольшую боль. Действует изделие в течение 24 часов. Курс лечения – 10-14 дней. Цена от 250 р.
Чем лечить: медикаментозная терапия
Цель лечения при ущемлении поясничного нерва – это устранение боли и восстановление организма больного. В большинстве клинических случаев лечение медикаментами эффективно действует при сдавливании нерва в пояснице.
Через 4-6 недель после начала лечения можно добиться высоких положительных результатов.
Таблетки
Самый простой способ снять защемление – это принять обезболивающую таблетку. Как правило, можно принять простой анальгетик или сильнодействующее нестероидное противовоспалительное средство в сочетании с миорелаксантами. Например, из анальгетиков подойдёт Анальгин, а НПВС + миорелаксант: Кеторолак и Сирдалуд. Препараты должен назначить врач.
Обезболивающие уколы
Уколы при острой боли являются одним из самых лучших методов лечения
При купировании боли при помощи уколов эффект наступает значительно быстрее, но с менее выраженным отрицательным влиянием на желудок в отличие от таблеток. Самые популярные уколы – это НПВС (Диклофенак, Ортофен, Кетонал) и миорелаксанты (Мидокалм).
Дополнительно назначают инъекции витаминов группы B для улучшения обмена веществ, например, Комбилипен.
При невыносимой боли невропатологи назначают провести курс стероидных уколов, при которых могут появиться сильные побочные эффекты. Также проводят новокаиновые блокады, которые применяют только в экстренных случаях.
Мази, гели и пластыри
Это наружные средства, которые дополняют традиционное медикаментозное лечение. Например, одна из самых назначаемых мазей – это Финалгон, а из пластырей – Версатис и Вольтарен.
Физиотерапия
Чтобы активизировать процессы восстановления, необходимо обеспечить улучшение кровоснабжения больного участка, снизить выраженность проявлений неврологической симптоматики и увеличить подвижность спины.
Рекомендованные физиотерапевтические процедуры:
- Электрофорез, с помощью которого лекарственное вещество доставляется непосредственно к защемленному нерву.
- Использование парафина и озокерита в виде аппликаций, чтобы усилить кровоток и уменьшить отечность.
- Магнитотерапия применяется для снятия спазмов и ускорения регенерации клеток.
- УВЧ для улучшения питания и тонизирования мышц.
В число противопоказаний к использованию физиотерапии входит острый воспалительный период, поэтому сеансы восстановительного лечения назначаются после наступления стойкой ремиссии.
В домашних условиях хорошо помогают специальные физиотерапевтические приборы: Дэнас, Алмаг-01. Уже через несколько процедур боль и воспаление станут значительно меньше.
Операция
Если защемленный нерв не улучшится через несколько недель до нескольких месяцев с помощью консервативных процедур, ваш врач может рекомендовать операцию, чтобы снять напряжение с нерва. Тип операции варьируется в зависимости от местоположения защемленного нерва.
Операция может повлечь за собой удаление костных отрогов или части грыжи межпозвоночного диска в позвоночнике, например, или отделение запястной связки, чтобы оставить большее количество места для нерва проходящего через запястье.
Массаж
При условии отсутствии острой боли улучшить питание и газообмен поврежденных тканей, успокоить нервные окончания поможет проведение курса массажа. Сеансы могут проводиться не только в стационаре, но и дома.
Важно предварительно проконсультироваться с врачом, можно ли делать массаж на данном этапе болезни.
Манипуляция должна выполняться опытным специалистом. Для лечения нервного защемления допустимо применение классического, точечного или баночного массажа. По наблюдениям врачей наибольшую эффективность показывает точечное воздействие, главное — найти профессионального врача.
В домашних условиях очень быстро снимают спазмы и защемления вакуумные банки. С их помощью можно делать массаж, так и просто установить на болезненную область (но не на сам позвоночник).
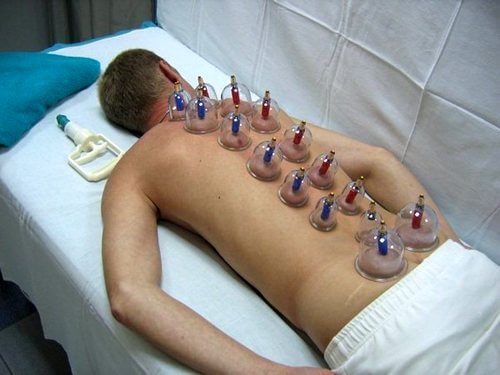
Вакуумные банки на спину помогают быстро снять спазм и защемление
Мануальная терапия
Разблокировать защемление и вправить смещенные позвонки поможет лечение у мануального терапевта. Для воздействия на глубокие слои кожи и мышц врач применяет приемы давления, скручивания, растяжения, что назначают для восстановления подвижности позвоночного столба, устранения мышечных спазмов и торможения дегенеративно-дистрофических процессов.
После прохождения курса мануальной терапии больного не беспокоит боль, улучшается осанка и подвижность спины.
Интересная статья в продолжение:
ВСЯ ПРАВДА о мануальной терапии позвоночника: что это такое, приемы, показания и противопоказания, отзывы
Иглоукалывание
Альтернативная методика, основанная на воздействии на биологические активные точки, используется, как дополнительный метод к основной терапии с целью добиться полного выздоровления. Введение тонких игл осуществляется на различную глубину на срок от 20 до 40 минут.
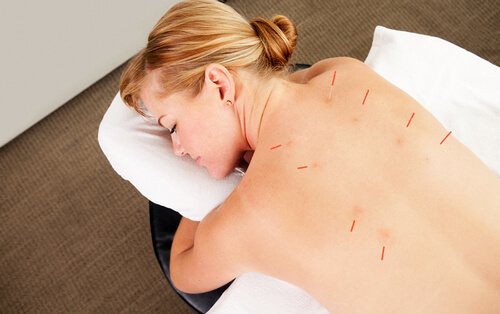
Акупунктура в умелых руках поможет помочь уже после нескольких процедур
После манипуляции больной отмечает легкость при движении туловищем, отсутствие болезненности, восстановление жизненного тонуса. Иглоукалывание улучшает обменные процессы, облегчает нагрузку на позвонки, запускает процессы восстановления хрящевой ткани в позвоночных сегментах.
Вытяжение позвоночника
Распространенным методом избавления от боли в спине является тракционная терапия. В основе лежит процедура для растяжки позвонков с целью увеличения расстояния между ними. Главной целью назначения данного способа является устранение зажима нервного корешка, с целью стабилизации состояния больного.
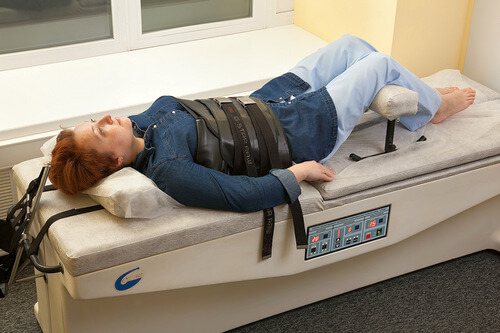
Как проводят вытяжение позвоночника
Вытяжение позвоночника можно отнести к экстренной помощи для купирования острого болевого приступа. Во время манипуляции спазмированные мышцы расслабляются и удлиняются, что снимает напряжение, улучшает кровообращение и питание клеток.
Обязательно прочитайте хорошую статью:
Вытяжение позвоночника: что это такое, вред и польза, цена, виды (сухое, аппаратное)
Пояса и ортопедические корсеты
Во время лечения позвоночник не должен испытывать нагрузки. Ортопедические приспособления для спины обеспечивают поддержку и разгрузку позвонков и создают терапевтическую компрессию для снижения болевых ощущений. Корректирующие изделия могут применяться в разные стадии заболевания.
Корсеты представляют собой конструкции с металлическими вставками. Пояса изготовлены из шерсти животных (собаки, ламы, верблюда) и применяются когда необходимо согревающее действие. Ортопедические изделия корсетного типа встречаются разной длины: на всю спину – для лечения защемления в поясничном и грудном отделе, пояснично-крестцовый корсет – когда очаг находится в нижней части спины.
При выборе корсета следует учесть, что чем сильнее боль, тем более жесткие характеристики должны быть у ортопедического изделия.
При поражении шеи назначается ношение жесткого шейного бандажа («Филадельфия») или воротника Шанца, который обеспечивает среднюю фиксацию шеи. Для больных с защемленным шейным нервом рекомендуется в ночное время отдыхать на ортопедической подушке, которая подбирается с учётом длины надплечья и веса пациента.
Как лечить в домашних условиях народными средствами
В рамках вспомогательной и отвлекающей терапии возможно применение средств из природных компонентов, которые изготавливаются по рецептам народных целителей. Чаще всего используются самодельные мази и целебные ванны с отварами лекарственных трав:
- хмель;
- репейник;
- душица;
- листья смородины;
- хвощ.
Несмотря на натуральное происхождение, некоторые из них способны приводить к появлению аллергических реакций. Поэтому, перед применением нужно посоветоваться с врачом насчет состава и можно ли принимать ванну при защемлении.
Эффективные упражнения
Чтобы вернуть подвижность спине и укрепить мышечный корсет спины, врач назначает сеансы ЛФК. С учетом возраста, области защемления и сопутствующих патологий, больному индивидуально подбираются лечебные упражнения.
Движения выполняются плавно, в медленном темпе. На первых занятиях присутствует инструктор, который следит за техникой выполнения и соблюдением терапевтической нагрузки. В последующем комплекс регулярно выполняется в домашних условиях.
Видео: упражнение при защемлении спинного нерва
Прогноз и профилактика
Своевременно начатое лечение корешкового синдрома обычно заканчивается выздоровлением. Тем не менее, при запущенных формах болезни возможен ее переход в хроническую форму.
Такое течение патологии приводит к постепенному дегенеративному поражению всех окружающих тканей. Функции позвоночника и связанной с ним конечности резко ограничиваются. Следствием этого может стать наступление инвалидности.
Для того, чтобы симптомы корешкового синдрома снова не проявили себя, требуется целый ряд восстановительных и профилактических мероприятий. Необходим постоянный прием препаратов, способствующих нормализации деятельности нерва спины и окружающей его хрящевой ткани, лечебная гимнастика, плавание, бальнеология, ношение корсета, тщательный контроль веса, санаторно-курортное лечение.
Все эти меры следует тщательно и неукоснительно соблюдать, так как пренебрежение указаниями врача может вызвать рецидив заболевания.
Оперативное лечение
Когда защемление спровоцировано деформацией позвонка, крупными остеофитами или грыжей большого размера, причину можно устранить только хирургическим путем. Чаще всего проводится микродискэктомия, в ходе которой удаляются пораженные ткани. Если в ходе заболевания произошел разрыв нервного ствола, восстановление возможно во время операции нейрохирургического характера. После оперативного лечения пациент проходит реабилитацию, которая длится от 2 недель до 3 месяцев.
Видео: защемление нерва в спине (в грудном, поясничном, шейном отделе позвоночника): симптомы и лечение
Чаще всего боль в спине является симптомом заболеваний позвоночника. При обращении к врачу выявляется защемление нерва в спине, которые может быть вызвано сдавливанием корешка спинного мозга деформированным позвонком или грыжей.
Причиной интенсивного болевого синдрома в пояснице и ноге может стать компрессия седалищного нерва грушевидной мышцей. Точное происхождение неприятного симптома устанавливается в ходе диагностики, что необходимо для выбора тактики лечения. Для скорейшего восстановления пациента, в комплексную терапию включают медикаменты, массаж и ЛФК в домашних условиях.