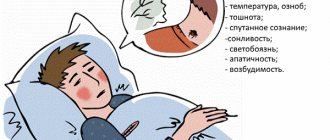
Основные симптомы:
- Заброс проглоченного комка в полость носа
- Заброс проглоченного комка в полость рта
- Затруднение прохождения пищи по пищеводу
- Кашель
- Ком в горле
- Невозможность проглатывать пищу
- Ощущение распирания в задней части грудины
- Повышенное слюноотделение
- Удушье
Дисфагия – нарушение глотания, отмечающееся при определённых недугах глотки, пищевода или же ЦНС. В большинстве клинических ситуаций этот признак наблюдается при наличии патологий пищевода (дисфагия пищевода). Пищевод – это своеобразная мышечная трубка, основная функция которой заключается в передвижении поступающей пищи от задней части ротоглотки непосредственно в полость желудка.
- Причины
- Классификация
- Степени
- Симптоматика
- Диагностика
- Лечение
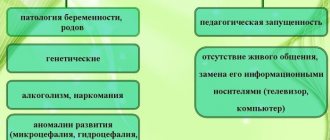
Группа риска:
- недоношенные дети;
- пациенты, у которых в анамнезе имеются недуги головного мозга или же ЦНС;
- люди преклонного возраста.
Физиология глотания
Глотание во время еды осуществляется человеком рефлекторно. Это означает, что мы не думаем и не напрягаем специально какие-либо части тела для обеспечения функции прохождения пищи из ротовой полости в желудок. Хотя можем заставить себя волевым решением проглотить, например, слюну, горькое лекарство.
В акте глотания физиологи различают 3 последовательных фазы:
- ротовую — начальную, контролируемую, инициируется центрами головного мозга, активизирующими своими импульсами глотательный аппарат, при этом содержимое рта заходит за небные дужки;
- глоточную — обеспечивается за счет непроизвольных движений, отвечает за вхождение пищевого комка в верхнюю часть пищеводной трубки и рефлекторное продвижение вниз;
- пищеводную — происходит внутри пищевода за счет перистальтических движений мышц, гарантирует транспортировку содержимого через кардиальный сфинктер в желудок.
Изучение изменений при глотании показало, что дисфагия пищевода как патологическое состояние — это нарушение либо функционального, либо органического характера на любой стадии процесса. Правильно лечить болезнь можно только разобравшись в виде поражения.
Как отличить спазм в горле при ВСД
ЦНС управляет работой каждого органа и системы человеческого организма. Привычные многим першение и неприятные ощущения в ротоглотке, не всегда являются признаками респираторных заболеваний, их возникновение вполне может носить соматический характер.
Чаще всего люди с дистонией не могут назвать точной даты появления проблем с глотанием. Однако их мозг усиленно рисует картины, одна страшнее другой, в которой они представляют наличие у себя всевозможных недугов. С этой целью, ими изучается специализированная литература, которая подтверждает наличие заболеваний и вызывает у дистоников приступы паники, провоцирующие возникновение новых проблем, не позволяющих сделать глоток.
Ещё до начала обследования человек может предположить наличие у него раковых новообразований или патологий щитовидной железы. Отличить же нервный спазм глотки от иных заболеваний, можно, опираясь на такие признаки:
- отсутствие проблем и неприятных ощущений в горле по ночам, во время сна или утром, сразу же после пробуждения (из-за отдыха мозга, не подающего сигналов для возникновения спазма);
- появление кома в горле после того, как начата активная деятельность, и организм окончательно пробудился;
- увлеченность каким-либо интересным занятием или полная погруженность в работу способствуют исчезновению неприятных симптомов, вернее переключению мозга на иные задачи, что не оставляет ему времени на неврозоподобные проявления.
Важно! Спазмирование горла, не позволяющее полноценно питаться не является симптомом патологических процессов щитовидной железы или онкологических заболеваний. Наличие проблем с эндокринной системой может обострить дистонию, которая, в свою очередь, может вызвать такую проблему.
Причины
Временную (функциональную) дисфагию вызывает чрезмерное возбуждение некоторых корковых центров головного мозга. Ложные сигналы способствуют кратковременным спастическим сокращениям циркулярных мышц пищевода. Состояние провоцируется психическими заболеваниями, стрессами, сильными эмоциями.
В таких случаях люди говорят, что симптомы развиваются «на нервной почве». При этом механические препятствия для продвижения пищи отсутствуют.
Похожий признак может возникнуть у ребенка при нежелании что-то есть, страхе, истерическом поведении
Нервная дисфагия сопутствует другим проявлениям невроза: раздражительности, плаксивости, бессоннице. В таких случаях показано лечение у психоневролога. Применение успокаивающих методов помогает избежать нарушения глотания. Среди органических причин можно выделить заболевания пищевода и желудка, рта и глотки, щитовидной железы, сердца, головного мозга.
К наиболее значимым поражениям пищевода относятся:
Боль в пищеводе после еды
- воспаление (эзофагит);
- сужение за счет рубцов после ожога (щелочью или кислотой), аномалий развития, кардиоспазма, замещение соединительной тканью при склеродермии;
- гастроэзофагеальная рефлюксная болезнь — кислое содержимое желудка забрасывается обратным потоком в нижнюю часть пищевода, вызывает воспаление и раздражение;
- дивертикулы стенки — мешотчатые выпячивания за счет ослабления отдельных участков мышечной оболочки, бывают врожденными или образуются в результате длительного нелеченного воспаления;
- опухоли пищевода, желудка доброкачественного и злокачественного характера;
- ахалазия кардии — поражение работы кардиального сфинктера, вызывающее задержку перехода пищи из пищевода в желудок;
- травмирование проглоченным острым инородным предметом (рыбная кость, мелкая игрушка, пуговица) или при ранении грудной клетки.
Пищевод может сдавливаться снаружи увеличенными соседними органами: расширенными венами при портальной гипертензии (цирроз печени), аневризмой аорты, гипертрофированным сердцем, опухолью, исходящей из средостения, ростом щитовидной железы, ущемлением грыжевого отверстия в диафрагме.
Из болезней ротоглотки чаще встречаются следующие причины дисфагии:
- тяжелая ангина со значительным увеличением небных миндалин;
- опухоли;
- застрявшие инородные тела;
- выраженный отек как проявление острой аллергической реакции;
- неправильное расположение зубов, язвенный стоматит.
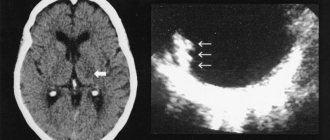
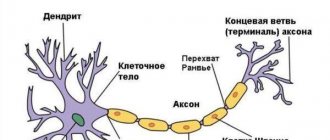
Функциональную дисфагию нужно отличать от нейрогенной, вызываемой болезнями головного мозга (опухоли, перенесенный инсульт), шейного отдела позвоночника. Объемный процесс в ткани мозга (включая гематому) располагается близко к продолговатому мозгу, где находится центр глотания, оказывает прямое давление или раздражение нейронов и их связей. Кроме того, нарушенное кровообращение в определенных участках мозга при ишемическом инсульте способно привести к параличу глоточных мышц.
Ядра продолговатого мозга образуют дыхательные, сосудодвигательные центры, руководят кашлем, рвотой, актом глотания и многими другими действиями организма
Дисфагия, как синдром, присутствует у пациентов с болезнью Паркинсона, рассеянным склерозом, детским церебральным параличом, миастенией. Врачи-инфекционисты наблюдают дисфагию при энцефалитах, ботулизме.
Классификация
В зависимости от давности признаков дисфагии выделяют: острую и хроническую стадию заболевания. Кроме функциональной и органической дисфагии, различают формы заболевания в зависимости от уровня поражения акта глотания.
Ротоглоточная или орофарингеальная — нарушается вхождение комка пищи в верхнюю часть пищевода из-за проблем мышечного аппарата глотки, иннервации, в соседних тканях (встречается у 80–85% больных). У молодых людей чаще связана с болезнями воспалительной природы, развитием мембран из соединительной ткани, кольцевидных образований. В пожилом возрасте причиной являются расстройства мозгового кровообращения (инсульт, паркинсонизм, старческая деменция).
Пищеводная — вызывается затрудненным прохождением пищи по пищеводной трубке, подразделяется на среднюю и нижнюю. Некоторые авторы выделяют еще глоточно-пищеводную форму, при которой изменения касаются непроизвольной фазы быстрого глотания.
В зависимости от течения, дисфагия может быть:
- постоянной;
- интермиттирующей (проявляется время от времени);
- прогрессирующей — наблюдается постепенное ухудшение состояния пациента.
Причины ВСД
Люди с вегетососудистой дистонией имеют способность создавать в собственном мышлении целые цепочки, по их мнению, не лишенные логики, которые довольно быстро приобретают реальные очертания. В них, они проводят параллель между наличием неприятных проявлений кома в горле с возможной и скорой собственной смертью, что вызывает у них серьезные панические атаки.
Негативные события, произошедшие много лет назад и связанные с невозможностью сглотнуть, могут стать первопричиной развития приступов паники при малейшем повторении ситуации или возникновения её характерных особенностей. Главной особенностью работы сознания всдшника является закрепление негативных моментов, которые сопровождает постоянная боязнь повтора панических атак, поэтому основная причина тревоги и страхов лежит в состоянии психического, а не физического здоровья человека.
Факторами, провоцирующими возникновение проблем с глотанием, выступают:
- произошедший ранее во время еды, нервный спазм гортани, который оставил неприятные впечатления;
- яркий приступ паники, во время которого человек явно представил себе вероятность задохнуться;
- нервный комок в горле, который сосредоточил на себе все переживания человека (чаще всего обнаруживаемые в дни сильной депрессии или переживаний), вызвав у него опасения по поводу невозможности принимать пищу;
- неудачный прием пищи, во время которого всдшник подавился едой и чуть было не задохнулся, надолго врезавшийся в память (ситуация может возникнуть из-за разговора во время еды, смеха, неправильного пережевывания пищи).
Как проявляется
В зависимости от вызвавшей причины нарушенное глотание по категории можно рассматривать как отдельную патологию (первичную) или синдром дисфагии при определенном заболевании (вторичную). Нарушенный акт проглатывания пищи вызывает:
- боли за грудиной и в зоне эпигастрия;
- отрыжку пищей и воздухом;
- изжогу из-за регургитации (возврата содержимого из желудка) особенно при наклоне вперед, ночью, если ужин приходится на позднее время;
- осиплость голоса (дисфония);
- повышенное выделение слюны;
- чувство нехватки воздуха.
Пациенты обычно жалуются на трудности проглатывания жесткой, твердой пищи, улучшение при запивании или переходе на питание жидкими блюдами. Из-за нарушенных связей и последовательности физиологических процессов глотания содержимое рта попадает не в пищевод, а в дыхательные пути (нос, гортань, трахею). В ответ развивается спастическое сокращение, приступообразный кашель, удушье.
При ротоглоточной форме болезни пациенты всегда указывают на область шеи и горла, вызывающую затруднения
Для ротоглоточной формы характерны кашель, регургитация пищи через нос, гнусавая речь, возникновение приступов удушья, другие неврологические нарушения (двоение в глазах, нарушенная речь, опущение век). Имеет значение консультация невролога для выявления патологии черепно-мозговых нервов, обеспечивающих регуляцию глотания. Неврологи различают дисфагию при бульбарном (поражены центральные ядра) и псевдобульбарном нарушении (изменения локализуются в путях передачи импульса).
Для пищеводной формы более типичны жалобы на затруднение прохождения пищи, ощущение «застревания» комка, связь с запиванием еды, срыгивание, боли в зоне локализации пищевода на фоне глотания, похудение. При функциональной дисфагии у пациентов с неврозами жалобы всегда описываются ярко и подробно.
Трудности при глотании связывают с видом еды, временем приема пищи, предшествующей бессонницей, перенесенным волнением. После отдыха симптомы исчезают.
Как определяют тяжесть патологии?
В заболевании различают определенные степени дисфагии на основании подробного описания жалоб пациентов:
- I — человек испытывает трудности только при еде всухомятку или твердых продуктов;
- II — сухую и твердую пищу проглотить невозможно, а полужидкая и жидкая проходит свободно;
- III — можно глотать только жидкости;
- IV — совершенно невозможно что-либо проглотить.
В зависимости от степени вырабатывается тактика лечения дисфагии.
Почему возникает у детей?
Особенность дисфагии в детском возрасте — связь с расстройством недоразвитой нервной регуляции глотания. Заболевание может быть врожденным или приобретенным. Часто сопровождает церебральный паралич и аномалии развития.
Постоянство срыгивания должно вызвать беспокойство у родителей
Заподозрить первые признаки родители могут у грудничков по медленному приему пищи, отказу от сосок с большим отверстием, захлебыванию с кашлем при быстрой еде, лучшему состоянию при медленном кормлении, приспосабливанию головы малыша перед сосанием, затеканию молока в нос. Реже патология выявляется на фоне частых бронхитов и пневмоний, бронхиальной астмы.
Профилактика дисфагии
- Своевременное и достаточное лечение заболеваний, приводящих к нарушению глотания (опухоли, воспаления, ожоги и др.).
- Рациональное и сбалансированное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от слишком горячей, жареной и консервированной пищи).
- Отказ от курения и чрезмерного употребления алкоголя.
- Тщательный уход за детьми (необходимо следить за тем, чтобы они не проглатывали мелкие части игрушек, таблетки и др.).
Диагностика
Диагностика обеих форм дисфагии требует тщательного опроса пациентов с целью уточнения симптоматики, выявления связи и причин, установления уровня поражения акта глотания. Общие анализы крови, кала, мочи помогают выявить первичное заболевание, которое способствует дисфагии. Поэтому их следует провести для дифференциальной диагностики.
Обязательно изучаются результаты печеночных тестов, ЭКГ. Для выявления ротоглоточной формы основные критерии получают с помощью:
- Скринингового теста — пациенту дают выпить 150 мл воды, как можно быстрее, в это время врач считает количество глотков и время. Полученные данные позволяют рассчитать скорость проглатывания, объем глотка (средний). Точность диагностики, при снижении обоих показателей, обеспечивает в 95% случаев правильную диагностику.
- Исследования верхнего пищеводного сфинктера при рентгеноскопии во время проглатывания бариевой смеси.
- Ларингоскопии — методика осмотра задней стенки гортани.
Пищеводную дисфагию выявить особенно сложно из-за необходимости исключения многих заболеваний, способствующих образованию механического препятствия. Прежде всего врач должен убедиться в отсутствии злокачественного процесса.
В пользу опухоли говорят длительность дисфагии более четырех месяцев, прогрессирующее течение, выраженные симптомы при употреблении твердой пищи, а не жидкой, похудение пациента. При рентгенологическом исследовании с контрастированием выявляют нарушенные контуры пищевода, признаки язвы или новообразования, дивертикул, ахалазию и другую органическую патологию.
Эндоскопическим способом выявляют опухоли и нарушение внутренней структуры пищевода
Эзофагогастродуоденоскопия — позволяет визуально осмотреть внутреннюю поверхность пищевода, желудка и двенадцатиперстной кишки, взять на исследование сомнительные ткани для биопсии. Двигательную функцию пищевода проверяют четырех- или восьмиканальным прибором (водно-перфузионным катетером), который по типу манометра замеряет показатели тонуса верхнего и нижнего пищеводных сфинктеров, грудного отдела.
Более точной считается методика, применяемая в специализированных центрах. Это манометрия, с высокой разрешающей способностью, и объемная 3D-манометрия. Удается получить не только показатели, но и цветное изображение волн перистальтики. Метод радионуклидной сцинтиграфии пищевода основан на замерах радиоактивности после проглатывания пациентом воды с примесью Технеция 99.
При нарушении сократимости замедляется выход радиоактивного вещества в желудок.
Для проведения дифференциальной диагностики могут понадобиться ультразвуковое исследование органов брюшной полости;магнитно-резонансная томография мозговых структур, электроэнцефалография мозга, консультации врачей гастроэнтеролога, невролога, отоларинголога.
Лечение
В лечении ротоглоточной дисфагии с неврологическими и нейромышечными расстройствами имеется положительный опыт применения лекарственных препаратов только при миастении и болезни Паркинсона. В других случаях вся терапия направлена на предотвращение попадания пищи в дыхательные пути и дальнейшие осложнения.
Для этого пациентам рекомендуют:
- перейти на жидкую и мягкую пищу;
- приспосабливаться к питанию с помощью выбора позы.
Глотательные рефлексы активизируются путем добавления в пищу лимонной кислоты. Назначаются упражнения для переобучения глотательному акту. Для подавления кашлевого рефлекса рекомендуются препараты из группы ингибиторов ангиотензин-превращающего фактора. При высоком риске аспирации, невозможности питания через рот проводят зондовое введение пищи.
Больным после инсульта с ротоглоточной дисфагией приходится выводить гастростому (искусственное отверстие для вливания жидкой пищи непосредственно в желудок). С помощью хирургии устраняют спастическое сокращение мышц гортани.
Лечение пищеводной дисфагии требует щадящей диеты (переход на частый прием теплой жидкой пищи, маленькими глотками, отказ от алкоголя, жареных блюд, пряностей, острых приправ), предотвращения гастроэзофагеального рефлюкса с помощью препаратов, снижающих кислотность, противовоспалительных мер. При рубцовых и спаечных процессах проводят бужирование пищевода резиновыми трубками.
Механические препятствия удаляются только хирургическим путем. Объем вмешательства определяется индивидуально в конкретном случае.
Лечение заболевания
Терапия синдрома дисфагии должна опираться на дифференцированный подход, т.к. имеет как функциональные, так и органические причины. При функциональной дисфагии больному следует объяснить причину патологии, условия благоприятного прогноза, дать рекомендации по предупреждению триггерных факторов, правильному питанию (тщательно пережевывать пищу) и изменению любых психологических ситуаций, способных провоцировать синдром дисфагии.
У больных с дисфагией, возникшей на нервной почве, рекомендовано использование препаратов группы антидепрессантов, психотерапевтических методов. Есть возможность применения эмпирического расширения. При спастических расстройствах, вызвавших развитие дисфагии, рекомендовано применение мышечных релаксантов, ботулотоксина в инъекциях, расширение пищевода пневматическим методом.
Первым шагом в лечении дисфагии органической этиологии является воздействие на нарушенную моторику и устранение причинных факторов.
Коррекцию моторики проводят с помощью медикаментозных средств, оказывающих стимулирующее или тормозящее действие на мышечный аппарат пищевода.
- Лечение с помощью препаратов, обладающих возбуждающим действием (прокинетики): селективный – домперидон и неселективный препарат – метоклопрамид. Метоклопрамид усиливает мышечный тонус нижнего сфинктера пищевода, его перистальтику, обуславливает быстрейший пассаж пищи из желудка и по всему кишечнику. Средняя дозировка метоклопрамида 10 мг. трижды в сутки, препарат принимают за полчаса до еды. Иногда можно добавить четвертый прием метоклопрамида. Если препарат назначен парентерально, то доза составит 10 мг. 1-2 раза в сутки. Другим препаратом, имеющим селективный механизм действия, является домперидон. Эффекты препарата такие же, кроме воздействия на толстый и тонкий кишечник. Побочных эффектов гораздо меньше, чем у метоклопрамида. Дозировка 10 мг. трижды в сутки, принимать за 30 минут до приема пищи или перед сном.
- Если у больного дисфагия сопровождается гипермоторикой пищеварительной системы, целесообразно начать лечение антиспастическими медикаментами. К ним относят неселективные антихолинергические, блокаторы кальциевых каналов, нитраты и миотропные спазмолитики. Лучшим эффектом обладает селективный холиноблокатор М 1 рецепторов — гастроцепин. Принимают по 50 мг. дважды в сутки. Из блокаторов кальциевых каналов наиболее часто применяют дицетел в дозе 50-100 мг трижды в сутки. Из нитратов предпочтение отдается пролонгированным – изосорбида мононитрат (0,01- 0,02 г. дважды в день), изосорбида динитрат (0,005- 0,01 три или четыре раза в сутки). Из миотропных спазмолитических средств достаточно эффективной оказывается но- шпа (0,04 г), таблетка никошпана, дуспаталин 0,2 г. дважды в сутки.
- Лечение каждого вида дисфагии имеет определенные тонкости, например, основное лечение ахалазии пищевода – баллонный пневмокардиодилятационный метод. Реже применяют методику на основе ботулотоксина — его вводят в толщу нижнего сфинктера пищевода. Если консервативное лечение оказалось неэффективным, прибегают к оперативному методу, чаще это операции миотомии.
Лечение дисфагии в большинстве случаев невозможно без назначения диеты. Этого требуют такие заболевания: гастроэзофагальная рефлюксная болезнь, пищевод Баррета, эзофагиты. Хиатальные грыжи при бессимптомном течении не нуждаются в лечении, при наличии признаков ущемления лечение грыж оперативное. Если у пациента обнаружена обсеменация слизистой Helicobacter pylori, лечение должно начинаться с элиминации инфекции. При осложненном течении основного заболевания (рецидивирующие желудочно–пищеводные кровотечения, наличие стриктур), а также при недостаточном эффекте от консервативных методов лечения показано хирургическое вмешательство (резекция) или эндоскопические методы терапии (метод лазерной и фотодинамической коагуляции метаплазированных участков слизистой).