Инсульт – заболевание очень опасное и все более «молодеющее»: если раньше от него страдали в основном пожилые люди, теперь не редкостью стало и попадание в больницу молодых с этим диагнозом. Случается подобное чаще всего из-за переутомления.
Но особенно беречься по-прежнему нужно людям в возрасте, с хроническими заболеваниями – некоторые способствуют инсульту, а также из-за них сложнее восстанавливаться.
Выделяют ишемический и геморрагический инсульт. Они различаются по многим параметрам и лечатся по-разному, но отличить их не всегда просто – многие из симптомов схожи, ведь в обоих случаях дело в нарушении кровотока в голове, хотя его причины и различаются.
Ишемический и геморрагический инсульт — различия
Ишемический инсульт – острое нарушение мозгового кровообращения в результате которого происходит отмирание участка головного мозга. Это заболевание занимает лидирующие позиции среди причин смертности и инвалидизации населения. Чаще болезнь диагностируется у мужчин после 50 лет, имеющих вредные привычки. Прогноз заболевания колеблется от полного выздоровления до летального исхода и зависит от локализации очага поражения и своевременности оказания помощи.
Ишемия − это дефицит кровоснабжения на определённом участке органа или ткани.
Инсульт − это нарушение кровотока в головном мозге.
Геморрагический инсульт – крайне опасная болезнь, для которой характерен разрыв артерии с последующим образованием гематомы или пропитыванием тканей мозга. После проявления первых симптомов, развитие отмирания клеток происходит молниеносно, поэтому крайне важно оказать помощь больному как можно быстрее, это может стоить ему не только потерей здоровья, а в большинстве случаев на кону стоит жизнь человека. Более подвержены возникновению патологии люди после 40 лет, имеющие в анамнезе такие болезни, как артериальная гипертензия, атеросклероз, аневризмы, васкулиты и другие.
Первое весомое отличие геморрагического и ишемического инсульта это патогенез, так при геморрагическом инсульте происходит разрыв сосуда с дальнейшим кровоизлиянием, а при ишемическом происходит нарушение поступления крови к участку мозга.
Геморрагический и ишемический инсульт также отличаются скоростью развития патологии, первый отличается молниеносным развитием. Ишемия мозга встречается гораздо чаще, чем и отличается от кровоизлияния в мозг.
Механизм развития
В переводе «геморрагия» означает кровоизлияние. В основе патогенеза геморрагического инсульта – нарушение целостности сосудов головного мозга с последующим кровоизлиянием. В отличие от него, ишемический инсульт возникает из-за закупорки кровеносного сосуда и прекращения кровообращения в его бассейне. В обоих случаях доставка кислорода и необходимых питательных веществ прекращается, в нейронах происходят необратимые некротические процессы. Внешне это проявляется специфической клинической картиной.
Обе патологии возникают вследствие патологически измененных сосудов. Риск развития заболевания возрастает в таких ситуациях:
- артериальная гипертензия;
- атеросклероз сосудов головного мозга;
- сахарный диабет, нарушение толерантности к глюкозе;
- ожирение;
- курение, злоупотребление алкоголем;
- отягощенная наследственность.
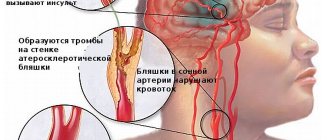
Кроме того, ишемическая атака может произойти при изменениях в работе свертывающей системы крови, склонности к образованию тромбов, нарушении целостности атеросклеротических бляшек.
Геморрагический инсульт чаще случается у пациентов с наличием аневризм – мешкообразных выпячиваний в стенке сосуда. В редких случаях его причиной является гемофилия или передозировка тромболитиков. Как правило, кровоизлияние в головной мозг происходит на высоте гипертонического кризиса. В отличие от него, ишемический удар может возникать и при нормальных показателях АД.
Имеется и возрастное отличие – кровоизлияния чаще встречаются у людей молодого и среднего возраста, преимущественно у мужчин. Ишемический инсульт преобладает у пациентов в возрасте старше 60 лет и встречается одинаково часто у мужчин и женщин.
Причины заболевания
Причины ишемического инсульта
Развитие ишемического инсульта
Причины, вызвавшие ишемический инсульт, разделяют его на:
Кардиоэмболический – возникает в результате закупорки просвета артерии эмболом. Частой причиной закупорки становятся эмболы, возникающие по причине пороков сердца, эндокардитах, и других патологиях сердца, сопровождающихся образованием тромбов. Частой причиной становится мерцательная аритмия.
Атеротромботический – обычно проявляется как последствие атеросклероза крупных и средних артерий. Бляшка сужает просвет сосуда и является катализатором для образования тромба. Такой вид развивается постепенно и часто его кульминация происходит во время сна. Нередко предвестником становиться транзиторно-ишемическая атака.
Гемодинамический – обусловлен изменение нормальной скорости движения крови по сосудам. Начало гемодинамического типа болезни может быть разным и проявляться как во время сна, так и во время бодрствования.
Лакунарный – поражение мелких сосудов мозга. Частой причиной становится длительное повышение артериального давления.
Реологический – происходит вследствие изменения свойств крови. Тромбофилия, лейкемия, эритроцитоз, эритремия, способны привести к реологическому типу болезни.
Причины геморрагического инсульта
- Наиболее часто развивается на фоне гипертонической болезни 2 и 3 степени. Если у больного гипертонической болезнью наблюдаются эндокринные патологии в виде аденомы гипофиза, изменений в щитовидной железе, то возможность возникновения заболевания удваивается.
- Разрыв аневризмы.
- Патологические процессы соединительной ткани, в процессе которых происходит нарушение эластичности и прочности сосудов.
- Гемофилия.
- Избыточный вес.
- Вредные привычки.
- Изменение липидного обмена.
- Сахарный диабет.
- Болезни сердца.
- Депрессивные состояния.
Исходя из вышеперечисленных причин, видно, что разница между геморрагическим и ишемическим инсультом заключается в том, что наиболее часто ишемический инсульт вызывают заболевания, сопровождающиеся образованием эмболов и тромбов, а при геморрагическом, основным катализатором является наличие в анамнезе гипертонической болезни.
Инсульт – внезапное нарушение кровообращения мозга, закупорка или разрыв какого-либо сосуда головного мозга. При закупорке сосудов возникает ишемический инсульт, при разрыве — геморрагический инсульт. Его принято считать самым распространенным заболеванием головного мозга у взрослого населения. Причем с возрастом риск возникновения инсульта значительно возрастает. По статистике в год инсультом поражает 0,1 — 0,4 % населения в зависимости от страны проживания. Инсульт является лидером среди причин инвалидизации человека и занимает 3 место среди причин смертности населения.
Содержание: 1. Классификация 2. Ишемический 3. Геморрагический 4. Обширный 5. Лакунарный 6. Спинальный 7. Острый 8. Микро 9. Повторный 10. Предвестники 11. Степени
Сплошь и рядом можно услышать о различных заболеваниях головного мозга. О них можно прочитать в газетах, услышать по телевизору и даже на детской площадке в собственном дворе. Такие часто встречающиеся заболевания как инфаркт и инсульт не щадят никого. Они «бьют» прямо в голову. Причем довольно часто очень жестоко. В этой статье хочется поговорить об инсульте, а именно, на какие виды это заболевание подразделяется.
Итак, начнем. Что же такое инсульт? Как Вы уже знаете — это заболевание головного мозга. Инсульт является результатом закупорки или разрыва какого-либо сосуда, находящегося в головном мозге. Чаще всего разрыв этого сосуда приводит к кровоизлиянию в оболочке мозга. Известно два вида инсульта. Один из них — геморрагический инсульт, а другой – ишемический.
Поговорим сначала о геморрагическом инсульте. Этот вид инсульта происходит из-за разрыва сосуда и его кровоизлияния в мозговую оболочку. Во время такого инсульта кровь под большим давлением смещает в стороны ткани мозга и заполняет образовавшуюся пустоту. Этот процесс ведет к появлению кровяной опухоли в головном мозге. Врачи называют эту опухоль внутримозговой гематомой.
Существует и другой вид геморрагического инсульта. Он происходит следующим образом. Человек чувствует удар огромной силы по голове. У него начинаются судороги, и очень сильно болит голова. В этот момент происходит разрыв аневризмы на стенке сосуда. Аневризма напоминает по виду мешотчатое образование, которое находится в оболочке мозга. Человек при таком инсульте постоянно стонет от боли, его тошнит, довольно часто он теряет сознание. Несмотря на это, этот подвид геморрагического инсульта легче, так как у больного нет параличей.
При геморрагическом инсульте, который происходит в стволе мозга, человек не живет больше 48 часов. Он умирает, так и не приходя в сознание.
Перейдем к ишемическому инсульту. Этот вид инсульта происходит из-за закупорки сосудов головного мозга. Причинами закупорки становятся тромбы, которые образуются в местах сужения сосудов или кусочки бляшек, которые появляются в результате отрыва от крупных сосудов. Также причиной закупорки могут стать длительные спазмы сосудов.
Ишемический инсульт намного сложнее геморрагического. Причиной его сложности является постепенное воздействие на головной мозг человека. Сначала у больного начинает болеть голова. Однако боль не очень сильная. Постепенно боль усиливается, человек теряет сознание и рвет. При этом его лицо становится красным, а дыхание – хриплым. Спустя короткий промежуток времени больного начинает трусить, его голова, руки и ноги отказываются работать.
Страшно то, что через несколько минут человек практически полностью приходит в себя. Когда приезжают врачи, он уже способен нормально разговаривать. Плохо то, что это состояние повторяется несколько раз. Когда человек просыпается утром, он может быть на половину парализован.
Чаще всего эти два вида инсульта являются результатами гипертонической болезни, различных заболеваний сердца, сердечной недостаточности или церебрального атеросклероза.
Если Вы заметили признаки инсульта у кого-то из близких или незнакомых людей, немедленно положите человека на кровать или на землю и постарайтесь обеспечить ему достаточный приток воздуха. Голова больного должна быть постоянно приподнята. Также необходимо удалить рвотные массы из его рта. Следите за состоянием больного до приезда скорой помощи.
Инсульт – очень опасное заболевание, во время которого человек должен быть под пристальным вниманием другого человека. В ином случае, приступ инсульта может привести к смерти больного.
Какие бывают причины эпилепсии Диагностика аневризма сосудов головного мозга перейдите по ссылке
Меню при инсульте головного мозга
Классификация
Существует несколько классификаций инсультов, в зависимости от аспекта, который выбирают в качестве критерия. В классификации инсультов по патомеханизму, вызывающему повреждение мозговой ткани, выделяют следующие типы:
1 ) атеротромбатический (85-90%):
- a. кардиоэмболический,
- b. лакунарный,
- c. гемодинамический – в результате снижения артериального давления и критического снижения местного мозгового кровотока (без препятствий в сосудах).
2 ) геморрагические инсульты (10-15%) – внутримозговое кровоизлияние. Если поделить инсульты с учетом динамики, то можно выделить:
- Транзиторные ишемические атаки (TIA) – симптомы исчезают в течение 24 часов.
- Малый инсульт (RIND) – симптомы исчезают в течение 3 недель.
- Свершившийся инсульт (CS) – симптомы сохраняются на постоянном уровне, или сила уменьшается только частично.
- Прогрессирующий инсульт (PS) – симптомы появляются внезапно, а затем усиливаются, постепенно или в форме очередного обострения.
- Инсульты в области кровоснабжения шейной артерии отмечаются у 85% больных, а в областях кровоснабжения позвоночных артерий – у 15%.
Ишемический
Данный вид инсульта носит также название инфаркт мозга. Это заболевание чаще всего возникает у людей старше 50-60 лет. Ишемический инсульт встречается чаще остальных видов и проявляется в 80% случаев.
Причины ишемического инсульта связаны с нарушением прохождения крови по артериям, отвечающим за доставку кислорода к клеткам мозга, стенки которых сужаются или закупориваются. Ишемический инсульт вызывается эмболией (патология связанная с закупоркой сосудов плотными скоплениями частиц крови) или же тромбозом как внечерпных так и внутричерепных мозговых артерий.
Инсульт, вызванный тромбозом, проявляется обычно в ночное время в результате атеросклероза артерий мозга. В тех случаях, когда виновником нарушения мозгового кровообращения служит эмболия, высока вероятность повторного инсульта. Все из-за того, что сгустки крови, образующиеся в сердце вследствие нерегулярных сокращений могут переносится по сердечно-сосудистой системе и закупоривать в мозге мелкие сосуды, отвечающие за питание определенных участков мозга, в результате чего происходит некроз(инфаркт) данной области мозга.
Ишемический инсульт головного мозга – наиболее распространенная форма ОНМК. По разным данным до 80% всех инсультов являются ишемическими. ИИ имеет другое название – инфаркт мозга, то есть очаг некроза, образовавшийся на периферии участка задержки кровотока. Некроз при ИИ – это результат нарушений метаболизма в клетках мозга с явлениями застоя крови участка нервной ткани. Причины застоя крови в кровеносных сосудах нейрональных и глиальных тканях мозга:
- стеноз (сужение) или окклюзия (закупорка) крупных артериальных сосудов мозга;
- тромбоз закупорка артериальных сосуда тромбом (тромб – сгусток из клеток крови);
- эмболия закупорка артериальных сосуда эмболом (эмбол – сгусток из разнообразных клеток, которых в норме нет в кровеносном русле).
Геморрагический
Геморрагический инсульт чаще всего возникает после повышенных физических и эмоциональных нагрузок. Если в конце напряженного трудового дня вы чувствуете сильные головные боли, окружающее приобретает красноватый оттенок, к горлу подступает тошнота – стоит незамедлительно обратиться к медицинским специалистам. Помните: симптомы могут развиваться стремительно и в короткое время привести к инсульту!
Теряется ориентация, искажается речь, чувствительность, пульс становится редким и напряженным, резко повышается температура и давление, проступает пот на лбу, возникает состояние легкой оглушенности, которое может перерасти во внезапную потерю сознания, вплоть до комы, внезапно человек чувствует удар внутри головы, теряет сознание и падает — это уже сам инсульт. Все кровеносное давление вырывается через разрыв сосуда в ткань головного мозга. Всего нескольких минут достаточно для того, чтобы кровь пропитала значительную область и привела к отеку или даже ее гибели.
Со стороны инсульт можно выявить по следующим проявлениям.
- Громкое дыхание с хрипотой
- Повышенная пульсация шейных сосудов
- Зачастую, глазные яблоки непроизвольно отклоняться в сторону очага поражения либо, что реже, в противоположную сторону
- Может появиться рвота
- На противоположной стороне поражения возможен паралич конечностей
- Если происходит обширное кровоизлияние, оно сопровождается непроизвольным движением здоровых конечностей.
Обширный
Обширный инсульт — это обобщенное название массивных инсультов. В соответствии классификации острых мозговых ишемий (Е.И. Гусев, 1962) соответствует признакам тяжелого инсульта с резко выраженными:
- общемозговыми симптомами:
- угнетением сознания;
- отеком мозга.
- очаговыми симптомами:
- гемипарезом или гемиплегией противоположной поражению стороне;
- парезом взора в сторону парализованных конечностей;
- расстройством сознания в виде полушарных повреждений (афазия – расстройство речи, геминопсия – выпадение половины поля зрения, анозогнозия – не понимание больным своего состояния)
- вегетативными нарушениями – расстройство нервной регуляции внутренних органов и систем организма.
- трофическими нарушениями – нарушение нервной проводимости, проявляются кожными язвами.
Массивные инсульты осложняются стволовым синдромом вторичного типа в виде нарушения сознания и глазодвигательных расстройств:
- анизокория – изменение величины зрачка, увеличен на стороне пораженного полушария;
- офтальмоплегия – ослабление или отсутствие реакции зрачков на свет;
- косоглазие и стробизм (маятникообразные движения глазных яблок);
- горметония — генерализованные расстройства в виде мышечного спазма тонических мышц;
- децеребрационная ригидность – повышением тонуса мышц-разгибателей,
По локализации обширные инсульты соответствуют поражениям в бассейнах крупных прецеребральных и церебральных магистральных артерий (классификация Е. В. Шмидт, 1985 и МКБ-10).
Сведения о сравнении частоты встречаемости обширных инсультов у мужчин или женщин не найдены. Обширные инсульты являются частой причиной гибели больных или длительной (пожизненной) потерей трудоспособности.
Лакунарный
Лакунарный инсульт — это разновидность ишемического инфаркта (инсульта) головного мозга. ЛИ характеризуется ограниченным поражением следствием поражения одной из малых перфорантных артерий. Перфорантные артерии – мелкие сосуды, размером от долей до 2 мм, длиной до 10 см, соединяющие между собой более крупные глубокие и поверхностные артерии. Название получено в связи с образованием на месте инфаркта полостей (лакун) округлой формы (диаметром менее 1,5 см), заполненных жидким содержимым – ликвором.
Инцидентность (встречаемость) ЛИ в среднем 20% от иных ишемических инсультов. Для лакунарных инфарктов не характерны общемозговые и менингеальные симптомы. Характеризуются очаговыми симптомами:
- атактический гемипарез– нарушение координации половины тела;
- дизартрией – нарушение четкого произношения слов;
- монопарезом – нарушение двигательной активности одной руки или ноги.
Из группы больных с диагнозом лакунарный инсульт женщины составляют примерно 54%, мужчины 46%. Средний возраст больных с диагнозом ЛИ составляет от 48 до 73 лет.
Наиболее частая причина лакунарного инсульта – атеросклероз на фоне артериальной гипертонии. В некоторых случаях доказана эмболическая причина ЛИ, которая протекает для пациентов более тяжело в виду вовлечения в патогенез большего участка мозга после закупорки сосуда эмболом. Прогноз исхода лакунарного инсульта зависит от локализации очага и времени начала лечения.
Спинальный
Спинальный инсульт – это острое нарушение кровообращения в спинном мозге. Причинами спинального инсульта могут быть ишемический или геморрагический инсульт. Место локализации спинального инсульта в крупных артериях шейного и поясничного утолщения или мелких ветвях ретикуло-медуллярных артерий.
Встречается чаще у пожилых и старых людей. Особенность спинальных инсультов у мужчин и женщин не выявлена.
Точные данные о распространении спинальных инсультов нет. Вероятно это связано с трудностью дифференциальной диагностики. Более точная диагностика стала возможна после широкого внедрения КТ, МРТ, селективной спинальной ангиографии.
В некоторых источниках указывают на следующие предвестники спинального инсульта:
- корешковый синдром – боли разной локализации (шея, руки, ноги, поясница);
- хроническая сосудисто-спинномозговая недостаточность (ХСМН):
- периодические боли головы,
- шум и тяжесть в голове;
- кратковременные головокружения;
- повышенная утомляемость и расстройство сна;
- снижение памяти
- синдром миелогенной перемежающей хромоты – чувство онемения в ногах при длительной ходьбе и быстром исчезновении после отдыха, боль в ногах отсутствует.
Клиническая картина разнообразна, зависит от места локализации очага инсульта в позвоночном столбе.
Десять спинальных ишемических синдромов:
- вентральной половины спинного мозга или закупорки передней спинномозговой артерии или синдром Преображенского;
- передней полиомиелопатии;
- Броун-Секара;
- центромедуллярного стеноза;
- краевой зоны передних и боковых канатиков
- бокового амиотрофического склероза
- дорсальной части поперечника спинного мозга (синдром Уилльямсона)
- поперечника спинного мозга
- окклюзии артерии шейного утолщения
- выключения артерии поясничного утолщения.
Диагностика и дифференциальная диагностика с помощью инструментальны методов.
Острый
Это начальный период развития инсульта. Он длится в среднем двадцать один день, иногда меньше. В этот период происходит нарастание патогенетических процессов в тканях мозга, особенно интенсивно в течение первых шести часов заболевания.
Различают стадии:
- формирование ядра из поврежденных клеток мозга – 5-8 минут;
- увеличение пенумбры (область метаболических изменений вокруг ядра инфаркта головного мозга):
- на 50% в течении 1 часа 30 минут;
- на 80% в течение 6 часов.
Шесть часов – это время »терапевтического окна», когда возможно проведение терапевтических мероприятий с максимальным эффектом. С первых минут включается патогенетический каскад, который на клеточном уровне начинается с прекращения кровотока и заканчивается апоптозом (гибелью) клетки мозга. При отсутствии лечения апоптоз клеток расширяется в геометрической прогрессии. На 3-5 день поврежденные клетки мозга подвергаются некрозу, происходит частичная локализация процесса.
Далее происходит формирование и/или нарастание неврологических расстройств в виде общемозговых и очаговых симптомов.
Интенсивная терапия в период »терапевтического окна » включает:
- улучшение гемодинамики ткани мозга за счет капельного введения физиологических растворов.
- нейропротекцию (защиту) клеток мозга.
- улучшение реологических (вязкость) и коагуляционных (свертываемость) свойств крови.
- улучшение микроциркуляции крови.
- профилактика отека мозга.
Микро
Его еще называют малый инсульт (Микро инсульт). Название дано из-за относительно быстрого (2- 21 день) исчезновения симптомов неврологического дефицита.
Синдром неврологического дефицита два-три и более симптомов из ниже перечисленных:
- неуверенная походка,
- гипертонус мышц,
- моно-или гемипарез,
- паралич взора или головы,
- афазия/аносмия
- судороги/эпилепсия,
- беспричинное веселье/ярость,
При малом инсульте в головном мозге образуются и сохраняются очаги некроза клеток. Симптоматика МИ сходна с транзиторными ишемическими атаками (ТИА).
Принципиальное отличие инсульта от транзиторных ишемических атаках в том, что при ТИА:
- имеются симптомы неврологического дефицита;
- КТ/МТР не выявляет очаг некроза (ишемии) в головном мозге.
Развитие малого инсульта отмечается в возрастной группе от 25 до 45 лет. Половая корреляция не установлена.
Причины Микро инсульта – сочетание нескольких из перечисленных факторов:
- артериальная гипертония;
- регулярный прием оральных контрацептивов/других препаратов – повышающих вязкость крови;
- венозный тромбоз;
- системные заболевания крови;
- мигрень;
- наркотики, алкоголь;
- травмы головы, шеи.
Микроинсульт – фактор риска развития одного из видов завершенного инсульта. Часто повторяющиеся МИ – следствие снижения интеллекта и слабоумия.
Повторный
Основная причина повторных инсультов – перенесенные цереброваскулярные заболевания (ЦВБ). Следует считать, что ЦВБ – это инсульты и ТИА. В течение первого года, у лиц перенесших обширные инсульты, возможно развитие:
- повторных инсультов;
- дементных нарушений (приобретенное снижение интеллекта в разной степени);
- летальных осложнений.
Воздействие на факторы риска – реальный шанс предупреждения повторных инсультов. Профилактика должна быть последовательной и непрерывной.
Стандартный алгоритм воздействия на факторы риска при вторичной профилактике инсульта имеет обозначение – А-В-С терапия (А- антигипертензивные, В — блокаторы, С- статины), а именно использование для профилактики повторных инсультов:
- антигипертензивных препаратов (микардис, агренокс и других);
- блокаторов тромбообразования (аспирин, варфарин, агренокс, клопидогрель и другие),
- статинов (противодействие образованию холестерина), препараты из группы статины используют с целью блокировки фермента (HGM-CoA) участвующего в производстве холестерина (ловостатин, флувастатин, аторвастатин, розувастатин и другие).
Предвестники
Предвестником нарушения кровообращения в сосудах головного мозга может стать малый инсульт. Он происходит за несколько дней, недель или месяцев до обширного поражения мозга. При малом инсульте работа мозга приостанавливается на короткое время – всего на 15 минут, а затем полностью восстанавливается. Симптомы очень схожи с симптомами настоящего инсульта, но организм пока еще может справиться с нарушением кровообращения самостоятельно. Если подобное уже произошло, не следует медлить с обращением за медицинской помощью.
В подавляющем большинстве случаев, заболевание возникает на фоне определенных болезней:
- Артериальная гипертензия;
- Болезни сердца;
- Атеросклероз;
- Сахарный диабет;
- Аневризмы на мозговых артериях и артериях в области шеи;
- Васкулиты;
- Тромбоцитоз, эритремия.
Степени
Периоды инсульта:
- Острейший инсульт.
- Острый инсульт.
- Ранний восстановительный период инсульта.
- Поздний восстановительный период инсульта.
- Период осложнений и последствий инсульта.
- Резидуальный период (отдаленные последствия инсульта).
Степени тяжести инсульта:
- Малый инсульт – у больного появляются неврологические расстройства, при этом многие симптомы могут быть стерты и не замечены, либо квалифицироваться, как другие заболевания. Симптомы при малом инсульте обычно регрессируют в течение 21 дня.
- Инсульт легкой и средней степени тяжести – у больного при этом наблюдается очаговая симптоматика. Признаков расстройства сознания и отека мозга нет.
- Тяжелый инсульт – больной чаще всего находится без сознания, быстро прогрессируют неврологические нарушения. Наблюдаются признаки отека мозга. Эта степень инсульта чаще всего приводит к гибели больного.
Динамика развития неврологической симптоматики при инсульте разделяет заболевание на следующие виды:
Инсульт в развитии, или инсульт в ходу. При этом отмечается прогрессирование, нарастание неврологических нарушений, ухудшение состояния больного. Инсульт завершенный. У больного наблюдается стабилизация состояния, отсутствие прогрессирование неврологических нарушений и даже регрессия расстройств, улучшение самочувствия.
Клиническая картина
Симптомы ишемического инсульта
Ишемический инсульт — симптомы
Симптомы проявления весьма разнообразны и зависят от отдела мозга, в котором произошла ишемия.
- Нарушение сознания;
- Сильная головная боль;
- Тошнота;
- Рвота;
- Повышенное потоотделение;
- Сухость во рту;
- Нарушение походки;
- Зрительные нарушения в виде двоения, снижения зрения;
- Изменение слуха вплоть до полной глухоты;
- Дизартрия, афазия;
- Потеря памяти.
Симптомы геморрагического инсульта
Геморрагический инсульт — симптомы
Протекает кровоизлияние с проявлением тяжелейших последствий и в 50–90% наблюдается летальный исход. Развивается он очень быстро и первым предвестником предстоящей катастрофы мозга является головная боль, чувство распирания в голове, рвота, нарушение сознания. По истечении нескольких минут могут возникать парезы и утрата сознания. Время, за которое медицинские работники могут оказать помощь и предотвратить гибель пациента, очень мало и составляет от 3-х минут до нескольких часов.
- Спутанность и утрата сознания;
- Слабость;
- Рвота;
- Боль в голове;
- Нарушения гемодинамики.
- Парез, паралич конечностей, определенной стороны туловища, мускулатуры лица;
- При поражении левой височной доли происходит нарушение речи;
- Расстройство зрения, слуха.
Геморрагический и ишемический инсульт имеют довольно схожую симптоматику, разница между ними заключается в том, что при геморрагической форме заболевания симптомы более ярко выражены и состояние больного оценивается более тяжело.
Симптомы
Вслед за предвестниками возникают первые симптомы. Самочувствие после этого может ухудшиться очень быстро, так что скорость реагирования – один из главных факторов, способных обеспечить выживание.
Первые симптомы могут появиться за несколько часов до ишемического инсульта: это слабость, головные боли и головокружение, обмороки. Могут отниматься конечности с одной стороны или нарушаться зрение – причем в некоторых случаях это затрагивает только один глаз.
Другие признаки, по которым можно определить ишемический инсульт:
- больной неверно воспринимает действительность;
- его речь становится нечеткой;
- пульс учащается;
- давление то растет, то падает;
- слуховое восприятие ухудшается;
- ему трудно глотать;
- в голове шумит;
- движения не скоординированы;
- тошнота;
- высокая температура;
- лицо искажается;
- появляются боли, которых человек раньше не испытывал, например, начинает болеть грудная клетка или половина лица.
На геморрагический инсульт указывают следующие симптомы:
- голова начинает очень сильно болеть;
- возникает аритмия или тахикардия;
- давление повышается;
- дыхание становится громким и хриплым;
- больной может упасть в обморок;
- светочувствительность возрастает;
- лицо становится асимметричным, краснеет или бледнеет;
- начинаются судороги;
- взгляд утрачивает осмысленность;
- начинаются тошнота или даже рвота;
- конечности или все тело разбивает паралич;
- непроизвольно опорожняется кишечник.
Ишемический и геморрагический инсульт — способы лечения
Лечение геморрагического инсульта состоит из назначения строго постельного режима, нейрохирургического вмешательства, антибактериальной терапии (в случае черепно-мозговых травм). Наиболее часто лечение данного вида болезни производится с помощью хирургического лечения, в отдельных случаях заболевание лечится консервативно.
Отличия в лечение ишемического и геморрагического инсульта заключается в методах лечения. В случае когда происходит кровоизлияние в мозг в большинстве случаев специалисты прибегают к хирургическому вмешательству, ишемия мозга чаще всего лечится консервативными методами.
Повторный инсульт
После перенесенного приступа возникает риск рецидива, поэтому важно активно проводить профилактику. Она заключается в регулярном приеме назначенных врачом препаратов: гипотензивных, статинов, против тромбообразования.
Преимущественно повторный инсульт развивается в течение года после первого эпизода.
Он тяжелее поддается терапии, динамика выздоровления значительно замедляется. Повторная патология часто провоцирует потерю интеллектуальных, двигательных способностей, может стать причиной гибели больного.
Прогноз для больных
Ишемический и геморрагический инсульт занимают лидирующие позиции в инвалидизации и смертности населения. Важным фактом, влияющим на прогноз заболевания, считается наличие сопутствующих патологий. До 25% людей умирает в первый месяц после инфаркта мозга, 30% людей остаются инвалидами. Всего лишь 25% людей, которые перенесли ишемию живут более 10 лет.
Прогноз при геморрагическом инсульте неблагоприятный, в 60–70% случаев наступает летальный исход. Судьба человека решается впервые сутки после кровоизлияния, они считаются критическими. Наиболее весомое отличие ишемического и геморрагического инсульта это процент выживаемости. Так при инфаркте мозга выживаемость намного выше, чем при кровоизлиянии в мозг.
Спинальный инсульт
Редко встречающимся заболеванием является нарушение кровоснабжения спинного мозга (1% от общего числа инсультов). При патологии происходит прекращение или ухудшение кровотока по спинальным артериям.
Причинами выступают:
- атеросклеротические изменения;
- физическое воздействие (травмирование, операции);
- эмболия.
Спинальный инсульт дифференцируется на ишемический и геморрагический. Второй встречается редко, но требует неотложной помощи. Часто геморрагический вид диагностируют уже при образовании гематом. При их крупных размерах добиться полного восстановления удается крайне редко.
Симптоматика зависит от зоны поражения, но практически всегда происходит паралич ног или рук. Наблюдаются утрата чувствительности, памяти, боль в голове, слабость мышц, свисание головы, недержание мочи, кала.
При спинальном виде период восстановления длительный, заболевание часто приводит к необратимым последствиям.
Чем отличаются ишемический и геморрагический инсульт? Какой вид приступа опаснее?
Геморрагический и ишемический инсульты без должной медицинской помощи могут стать причиной развития опасных осложнений. Потому так важно уметь распознавать симптомы данных патологий, принципы их лечения.
В статье речь пойдет о различиях между этими понятиями, а также о том, какой из видов инсульта опаснее для здоровья и жизни человека.
Причины и факторы риска
К развитию инсульта приводят следующие причины:
- сердечно-сосудистые заболевания (атеросклероз, артериальная гипертония);
- патология сосудов головного мозга (фибромускулярная дисплазия, болезнь Моямоя, церебральный артериит, артериовенозные мальформации, разрыв внутричерепной аневризмы);
- мигрень с наличием выраженного неврологического дефицита;
- травматические повреждения внечерепных отделов позвоночных или сонных артерий с последующей окклюзией эмболом или тромбом;
- системные поражения соединительной ткани;
- гомоцистиинурия;
- серповидноклеточная анемия;
- тромбоз венозных синусов;
- лейкозы.
Факторами, повышающими риск возникновения инсульта, являются:
- мерцательная аритмия сердца;
- артериальная гипертензия (повышенное кровяное давление);
- миксоматозная дегенерация митрального клапана;
- курение;
- гиперлипидемия.
Чем отличаются эти виды?
Причины развития
Чаще всего развивается:
- при наличии гипертонической болезни второй или третьей степени;
- из-за разрыва аневризмы;
- в результате разрастания соединительной ткани, что нарушает прочность сосудов;
- из-за избыточного веса, вредных привычек, сахарного диабета.

Основная причина развития ишемического инсульта – недостаточное кровоснабжение мозга кислородом. Такое состояние наступает при:
- нарушении состава крови;
- закупорке сосудов или их повреждении;
- нарушении режима движения крови.
Также ишемический инсульт может развиться в результате перенесенного атеросклероза.
Группы риска
К факторам риска развития ишемического инсульта относят:
- повышенное давление;
- болезни сердца;
- сахарный диабет;
- высокий уровень холестерина в крови;
- врожденные или приобретённые изменения артерий;
- наследственность (при наличии инсультов, инфарктов, артериальной гипертонии у родственников);
- вредные привычки, стресс.
К провоцирующим факторам развития геморрагического инсульта относят:
- васкулит;
- заболевания крови;
- курение, прием токсичных веществ;
- физическое перенапряжение;
- хронические патологии сосудов;
- сердечная недостаточность;
- неправильное питание;
- приверженность вредным привычкам;
- регулярные стрессы;
- травмы головного мозга;
- сахарный диабет.
Течение болезни

Главная опасность геморрагического вида в том, что болезнь протекает очень быстро. Пострадавший падает, теряя сознание, может наступить припадок: судороги, нарушение дыхания, появление пены изо рта.
Течение болезни при ишемическом инсульте более медленное и плавное, при этом симптомы болезни могут возникать и быстро пропадать. Внезапное проявление симптомов обычно вызвано эмболией сосудов (перекрытие аорты).
Симптомы
Рассмотрим, как можно отличить эти два вида патологии по симптомам.
Основные признаки геморрагического инсульта:
- сильные головные боли;
- появление рвоты и тошноты;
- чувство оглушения, кома – в тяжелых случаях;
- нарушение памяти;
- речевые расстройства;
- судороги.
Если у человека ишемический инсульт, об этом могут свидетельствовать следующие симптомы:
- проблемы с речью;
- опущение уголков губ;
- асимметрия лица;
- потеря чувствительности;
- проблемы с пониманием чужой речи;
- тошнота и рвота;
- слепота, появление вспышек перед глазами.
Важно знание не только первых симптомов ишемического инсульта, но и правил оказания первой помощи при его возникновении.
Методы лечения

Лечение ишемического инсульта предполагает назначение препаратов:
- для разжижжения крови;
- ноотропов;
- антагонистов кальция.
В первые 6 часов после приступа самым эффективным считают тромболитическое лечение: введение препаратов, которые растворяют тромбы, нормализуют кровообращение головного мозга. При сужении просвета сонных артерий могут назначить хирургическое вмешательство.
Лечение геммарогической формы направлено на остановку кровотечения, стабилизацию работы всех систем и органов. Для этого прописывают (в зависимости от состояния пациента):
- кардиотоники;
- препараты для устранения гиперемии;
- лекарства для снижения АД;
- антагонисты;
- заменители плазмы.
При обширном кровоизлиянии назначается хирургическое вмешательство для устранения образовавшейся гематомы.
Реабилитационный период
Реабилитационные мероприятия при инсульте назначают после того, как будет устранена острая симптоматика, состояние пациента стабилизируется.
Профилактика
Чтобы никогда не столкнуться с инсультом, нужно заботиться о своем здоровье. Для его профилактики нужно:
- отказаться от вредных привычек;
- правильно питаться, в частности, не употреблять жирное;
- следить за весом и делать упражнения.
Ничего сложного, но если систематически соблюдать эти рекомендации год за годом – желательно с самой молодости, значительно снизится риск не только инсульта, но и возникновения многих других заболеваний. Здоровый образ жизни не только существенно ее продлевает, но и позволяет оставаться в тонусе многие годы.
Стоит подчеркнуть несколько важных нюансов. Очень важна борьба с лишним весом: каждый килограмм сверх нормы приводит к нагрузке на сердце и сосуды, и к развитию связанных с ними заболеваний. Сделать сосуды эластичнее и избавиться от повышенного давления поможет употребление овощей и фруктов.
Из физической активности особенно полезны аэробные тренировки: плавание, катание на велосипеде, бег и ходьба. Они помогут и избавиться от лишнего веса. Тренироваться нужно хотя бы по полчаса в день, но если физическое состояние запущено, предварительно стоит проконсультироваться с врачом и контролировать давление.
Интересно, что бросать пить совсем – необязательно. Конечно же, нельзя злоупотреблять, но небольшие порции спиртного могут быть даже полезными в профилактике инсульта, поскольку препятствуют образованию тромбов. Дневная порция составляет 17 мл чистого спирта – это, например, около 150 мл вина.
Но при хронических заболеваниях употребление алкоголя даже в таких умеренных количествах стоит обсудить с врачом.
Методы диагностики
К основным методам диагностики относят:
- МРТ головного мозга;
- проведение спирального КТ.
С их помощью можно изучить произошедшие изменения, которые характерны для определенного вида патологии.
Для определения геморрагического типа используют ОАК. При данной патологии наблюдается повышение индекса Кребса.
Таблица для лучшего восприятия отличий в методах диагностики инсульта:
| Диагностический метод | Инсульт | |
| Геморрагический | Ишемический | |
| ЭКГ | Указывает на гипертрофию отделов сердца. | Позволяет выявить изменения миокарда, нарушения сердечного ритма. |
| Исследование глазного дна | Метод направлен на изучение поражение сосудов, кровоизлияние. | Указывает на васкулиты, атеросклероз. |
| МРТ | Позволяет обнаружить снимки кровоизлияния, гематом, отека мозга. | Диагностический метод позволяет получить снимки инфарктных зон, выявить признаки отека. |
| ЭХО-энцефалоскопия | Метод дает информацию о наличии отека, гематом. | Позволяет обнаружить межполушарную ассиметрию. |
Зона риска
В зоне риска возникновения ишемии находятся люди, страдающие сахарным диабетом, гипертонией, люди с нарушением сердечного ритма, с низкой свертываемостью крови и имеющие наследственную предрасположенность. Также под угрозой — пациенты с избыточным весом. Последняя причина в современном обществе стала наиболее распространенной.
В основную группу риска в таком случае также попадают гипертоники и люди с ожирением. Данному типу инсульта подвержены люди с врожденной патологией сосудов. Сильная интоксикация организма также может оказаться причиной развития геморрагического инсульта, а еще авитаминоз, аневризмы сосудов и прочие воспалительные процессы.
Вредные привычки в виде курения и алкоголя тоже способствуют развитию инсульта.