Симптомы сосудистой деменции
Инсульт – одно из наиболее коварных и опасных заболеваний, последствия которого могут быть крайне тяжелыми. Одно из них – слабоумие, когда человек теряет способность мыслить и принимать решения. Причиной таких изменений является разрушение сосудов головного мозга на участках, ответственных за умственную деятельность. Деменция может сформироваться внезапно, заболевание фиксируется у 10-40% людей, которые перенесли инсульт.
Причиной слабоумия может стать, как геморрагический, так и ишемический инсульт. Если в хронической форме деменция проявляется постепенно, то после кровоизлияния в мозг наступает внезапно. До приступа полностью адекватный человек превращается в беспомощного ребенка. Обычно такие последствия наблюдаются у людей от 50 до 65 лет, поскольку инсульт — поражение не только участков головного мозга, но кровеносной системы.
Определены факторы, влияющие на развитие деменции после инсульта, когда организм больного ослаблен, и не в состоянии сопротивляться.
Такими факторами являются:
- диабет;
- запущенный атеросклероз;
- гормональный дисбаланс;
- артериальная гипертония;
- сердечная недостаточность.
Толчком к развитию слабоумия могут стать не только имеющиеся заболевания. В этом списке и вредные привычки: алкоголь, курение. Сказывается и неправильное питание, поскольку жирная пища отрицательно влияет на кровеносную и сердечную системы. Медики называют еще и такую причину, как низкий уровень интеллекта, высокоразвитый человек в детство впадает медленнее.
Сосудистая деменция развивается в результате нарушения кровотока в головном мозге, и это роднит её с инсультом. Нередко она развивается после перенесенного инсульта. В других случаях заболевание является результатом множественных «молчаливых» микроинфарктов в головном мозге. По отдельности они не дают симптомов, но со временем накладываются друг на друга.
Основной фактор риска заболевания – возраст. Чаще всего встречается сосудистая деменция у пожилых людей. Другие условия, повышающие шансы заболеть:
- сахарный диабет;
- табакокурение;
- повышенное кровяное давление;
- неправильное питание: много животных жиров, мало фруктов и овощей;
- лишний вес;
- дефицит физической активности;
- любовь к спиртным напиткам;
- атеросклероз;
- системная красная волчанка;
- височный артериит;
- инсульты и инфаркты в анамнезе;
- мерцательная аритмия.
Лучшая профилактика сосудистых когнитивных расстройств, болезни Альцгеймера, инсульта, инфаркта и других сердечно-сосудистых заболеваний – исключить эти факторы риска, вести здоровый образ жизни.
Характерные признаки заболевания:
- Проблемы с памятью. Больной не может узнать знакомые лица, не помнит, что сегодня делал, может заблудиться в собственном доме, по дороге в магазин.
- Сложности с выполнением привычных действий. Например, заядлый рыбак не может вспомнить, как использовать удочку. Человек, всю жизнь проработавший шофером, не понимает, что делать дальше, оказавшись за рулем автомобиля.
- Нарушение концентрации внимания. Человек не может сосредоточиться на чем-либо, периодически пребывает в состоянии замешательства.
- Проблемы с мышлением. Больной подолгу не может принять решение, не способен организовать свои мысли и планировать действия.
- Расстройства в эмоциональной сфере. Человек без всякого повода, в неподходящей ситуации, начинает плакать или смеяться.
- Проблемы с речью. Больному бывает сложно подбирать слова, его речь становится бедной.
- Нарушение походки. Она становится неуверенной.
- Нарушение контроля над мочевым пузырем. Частые позывы к мочеиспусканиям, недержание мочи.
- Галлюцинации и бред.
О ранней стадии сосудистой деменции сигнализируют такие симптомы, как нарушение памяти на недавние события, изменение речи, нарушение ориентирования в знакомой местности.
Выделяют две специфические формы заболевания:
- Постинсультная деменция развивается после перенесенного инсульта и имеет с ним явную связь.
- Смешанная деменция – состояние, при котором сосудистые когнитивные нарушения сочетаются с другими формами слабоумия, чаще всего с болезнью Альцгеймера.
Течение заболевания
Чаще всего старческая сосудистая деменция протекает ступенчато. На какое-то время состояние больного стабилизируется, потом наступает ухудшение. Постепенно в процесс вовлекаются всё новые и новые области головного мозга.
Иногда заболевание возникает остро, нарушения с самого начала очень выраженные. Обычно это происходит после тяжелого инсульта. Если мозговой удар был легким, либо это был мини-инсульт, познавательные расстройства нарастают постепенно, медленно. В общем в течении деменции принято выделять три стадии:
- Ранняя стадия. На этой стадии родственники зачастую не замечают, что их близкий человек болен. Возникает забывчивость, человек часто теряет вещи, не всегда может сказать, который час, теряется в знакомых местах. Периодически возникают сложности с подбором слов во время разговора.
- Средняя стадия. Человек не помнит недавние события, не узнает знакомых людей, испытывает серьезные сложности в общении, теряется в собственном доме, то и дело задает одни и те же вопросы, ему нужен посторонний уход.
- Последняя (запущенная) стадия. Больной полностью перестает ориентироваться во времени и пространстве. Он не может узнать родственников, не может ухаживать за собой и выполнять простейшие действия. У многих больных меняется поведение, они становятся агрессивными.
Постинсультная деменция относится к классу сосудистых деменций. Это заболевание, характеризующееся снижением когнитивных функций и неврологическими расстройствами вследствие острого или хронического нарушения кровообращения головного мозга.
Инсульт у больного деменцией – вторая причина по значимости развития нарушений умственных способностей. Обычно страдают люди старше 70 лет.
Сосудистая деменция возникает вследствие таких инсультов:
- Обширный лакунарный инсульт при деменции. Патология характеризуется повреждением мелких сосудов и последующим поражением белого и серого вещества мозга.
- Множественный инфаркт мозга. Состояние возникает при поражении артерий и вен среднего калибра.
- Единичный инфаркт. Характеризуется острым нарушением кровообращения в определенном участке коры или подкорковых структурах мозга.
- Болезнь Бинсвангера. Патология появляется из-за повреждения мелких артерий и вен на фоне тяжело контролируемой гипертонической болезни.
Исход любого инсульта – недостаточное кровообращение всей коры или отдельных участков мозга. Из-за ишемии и гипоксии клетки мозга погибают и со временем атрофируются. Это приводит к возникновению психических и неврологических расстройств.
Деменция имеет 4 степени:
- Легкая. Характеризуется незначительной социальной дезадаптацией и компенсируемыми расстройствами когнитивных функций. У таких больных сохраняется образ жизни: они продолжают ухаживать за собой, ходить в магазин, готовить и заниматься домашними делами. Однако профессиональный труд ограничен.
- Средняя или умеренная. Нарушается способность к самообслуживанию, имеются выраженные когнитивные нарушения.
- Тяжелая. Пациент нуждается в стороннем наблюдении родственниками. Пациенты с тяжелой деменцией не могут себя обслуживать: им нужна помощь в питании и поддержке личной гигиены.
- Крайняя. Характеризуется глубокими расстройствами когнитивной сферы и неврологических функций, сопровождается распадом ядра личности, формируется негативная или дефицитарная психическая симптоматика.
По синдромам деменция разделяется на:
- Лакунарный вариант. Поражаются отдельные психические процессы при сохранности ядра личности. Например, больной может не запоминать, где он был вчера, однако эмоции, сострадание к близким, мотивационная сфера сохраняется.
- Тотальный вариант. Характеризуется расстройством большинства психических процессов и нарушениями личности. Сопровождается распадом ядра личности: больные забывают то, кем они являются, собственное место проживание и даже собственное имя.
Деменция после инсульта характеризуется типовой для слабоумия клинической картиной, которая развивается последовательно.
После инсульта клиническая картина характеризуется неспецифическими психическими расстройствами:
- Неврозоподобные состояния: неврастения (слабость, раздражительность, головные боли), депрессивный синдром, нарушение эмоциональных реакций (вспыльчивость, трудность в удержании аффекта).
- Обострение скрытных или мало явных личностных черт. Привычная аккуратность может превратиться в крайний педантизм.
- Неспецифические нарушения психических процессов: снижение объема памяти, повышенная отвлекаемость.
По мере атрофии симптомы клинической картины усиливаются и появляются новые симптомокомплексы. Так, больше всего страдает мнестическая деятельность (память). Больные забывают недавние события, например, что купили в магазине или где были. Со временем расстройство памяти углубляется: пациенты забывают события молодости и зрелого возраста.
Нарушается мышление. Оно становится вязким, ригидным: пациенты трудно переключаются с одной темы на другую, подолгу помнят обиды. Также мышление становится обстоятельным и детализированным: больным тяжело отделить первичное от вторичного, главное от второстепенного.
На поздних стадиях или при крайней степени деменции возникают острые психотические состояния, сопровождающиеся галлюцинациями, бредом и нарушением сознания. Бред в основном носит параноидный компонент: больные утверждают, что их где-то обманули, хотят обворовать. На ночь они всегда по 5-10 раз проверяют дверные замки.
Деменция после инсульта лечится комплексно:
- Обеспечение безопасности пациента. Для этого определяется степень трудоспособности и возможности самостоятельного обслуживания. Проблема в том, что пациент может просто заблудиться и не дойти домой, или потерять ключ от входной двери. Для этого нанимаются домашние работницы, сиделки или частные службы домашней медицинской помощи.
- Формирование и организация бытовой жизни. Так, больным рекомендуется завести дневник, расписание или другие способы самоорганизации, где они бы могли отмечать прием таблеток, записывать мысли и предстоящие события.
- Медикаментозная терапия. Применяется при психотических состояниях, когда больной представляет угрозу своей жизни и жизни окружающих людей.
Течение заболевания
Сосудистая деменция после инсульта
В современном мире третье место по смертности после онкопатологии и болезней сердечно-сосудистой системы занимает острое нарушение мозгового кровообращения (инсульт). Выжившие пациенты в 20 % случаев восстанавливают физическую и умственную активность, у остальных 80 % риск развития деменции в постинсультный период невероятно высок.
Статистические данные
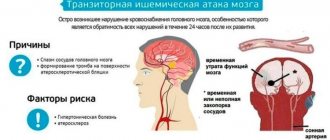
Согласно эпидемиологическим данным на 1000 человек в Российской Федерации приходится 3 случая инсульта. В качестве показателей не учитываются ситуации со стертой клинической картиной или малыми проявлениями – микроинсульт (транзиторная ишемическая атака), в связи с тем, что пациенты купируют приступ самостоятельно в домашних условиях.
При инсульте закономерно поражение вещества головного мозга с типичными когнитивными нарушениями (речевая афазия, дисграфия, дислексия и прочие).
Если поражены подкорковые структуры, принято говорить, что это деменция после инсульта, прогноз и лечение напрямую зависят от степени распространенности патологического очага и времени оказания экстренной медицинской помощи.
Наблюдается феномен разобщения – нарушение передачи нервного импульса и связи между структурами мозга.
Риск слабоумия после нарушения мозгового кровообращения (ОНМК) увеличивается до 70 %, вероятность повторной церебральной катастрофы в течение первых пяти лет – 25 %. Постинсультные когнитивные нарушения и деменция, которые диагностируются в первые три месяца после поражения, считаются истинными проявлениями.
Важно! Согласно наблюдениям ученых, постинсультная деменция коррелирует с местом церебрального инсульта, степенью поражения, возрастом и полом больного. Замечено: риск поражения мужчин слабоумием выше, нежели женщин.
По данным Henon частота слабоумия после ОНМК составляет 20 %, а частота в мире – 31 %, что доказывает наличие деменции в 11 % случаев еще до инсульта. На основании метаанализа можно сделать вывод, что в среднем риск деменции после острого нарушения церебрального кровообращения составляет от 7 % до 41 %.
Взаимосвязь инсульта и деменции
Традиционно клинические проявления после наступления церебральной катастрофы связаны с неврологическим дефицитом.
В практическом значении им уделяется больше внимания в момент терапии во избежание риска инвалидизации и для улучшения качества жизни пациента.
Однако очаговые изменения практически всегда сочетаются с психическими и когнитивными нарушениями. Требуется дополнительная бытовая, социальная и профессиональная адаптация.
Сосудистая деменция после инсульта обусловлена нарушением нормального кровотока и кровенаполнения гемососудов. «Стратегические» участки головного мозга страдают от недостачи полезных веществ, витаминов, макро- и микроэлементов. Причинно-следственная связь, доказывающая высокий риск деменции после ОНМК:
- молодые люди (до 40-45 лет) после единичного или множественного случая сосудистой катастрофы, где вероятность болезни Альцгеймера сведена к нулю;
- когнитивные свойства были сохранны до ОНМК и нарушились сразу же после патологии, кроме того, продолжают прогрессировать последующие 3-6 месяцев;
- по результатам клинического осмотра, магнитно-резонансной или компьютерной томографии очаг расположен в стратегически значимой зоне (участки головного мозга под корой);
- в анамнезе диагностирована васкулопатия.
Риск формирования слабоумия зависит от множества предикторов.
Факторы риска деменции: возраст, образ жизни, пол, наличие низкого уровня образования, нелеченная артериальная гипертензия и сахарный диабет, заболевания сердца и сосудов.
Кроме того риск постинсультного слабоумия повышается при повторном мозговом кризе, тяжелом и обширном поражении, особенности локализации с затрагиванием чрезвычайно важных структур.
Важно! В большинстве случаев возникает комбинация факторов риска и усиление взаимного влияния, но не их суммация.
Деменция у пожилых после инсульта в возрасте 60-70 лет развивается в 16-17 % случаев, у пациентов возрастной категории 70-80 лет риск осложнения в 29-30 %, старше 80 лет – 37-40 %.
Механизм развития когнитивных нарушений
Деменция и инсульт неразрывно сопутствуют друг другу в разной степени клинической выраженности. Существует два основных патогенетических звена острого нарушения мозгового кровообращения:
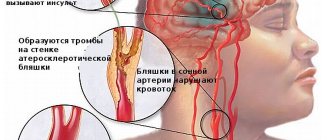
- В результате закупорки просвета кровеносного сосуда атеросклеротической бляшкой, тромбом или атеросклеротическими массами появляется недостаток крови мозгу и формируется ишемический инсульт, деменция сосудистого типа в 30 % случаев.
- При ослаблении стенки, появлении выпячивания (аневризма) и повышении артериального или внутричерепного давления высок риск геморрагического инсульта с разрывом гемососудистой оболочки.
Деменция после геморрагического инсульта или ишемического инфаркта мозга имеет крайне высокий риск при поражении более 50 мл объема головного мозга. Когнитивные расстройства проявляются остро, заметны первые 3-6 месяцев. Развитие изменений по истечению полугода можно отнести к другому виду слабоумия.
Клиническая значимость
После однократно перенесенного инсульта когнитивные расстройства могут не меняться в своей выраженности, но в ряде случаев присутствует их медленное угасание. Ступенеобразное течение типично и зачастую имеет ту же локализацию, выраженность и этиологический фактор.
У лиц старше 60 лет могут наблюдаться так называемые «тихие» инсульты с расположением в белом веществе головного мозга.
Этиологически проявляются на фоне резкого снижения артериального давления (коллапс), заболеваний сердца и венечных сосудов, других тяжелых соматических патологий.
Воспринимается как старческое слабоумие, клинически проявляется как забывчивость, неспособность самостоятельно одеться, длительное бессмысленное хождение, неспособность с первого раза узнать близкого родственника и прочее.
Когда деменция после инсульта, то, сколько живут, напрямую связано с повторными эпизодами острого нарушения церебрального кровообращения. Высокая смертность при повторном инсульте через 3-6 месяцев. Риск летального исхода у каждого 2-3 пациента.
Варианты течения
Эпидемиологические наблюдения показывают, риск деменции возрастает при повторном инсульте. Постинсультные когнитивные расстройства – гетерогенны. Отмечается разнородность неврологических, психологических особенностей и естественной динамики после острой церебральной катастрофы.
Варианты постинсультных когнитивных нарушенийПричинаОписание
| Единичный инсульт | Поражение так называемых «стратегических» зон и резкое развитие деменции после ОНМК регистрируется только лишь в 5 % случаев в результате монопричины. Такой редкий вариант характеризуется нейропсихологическими особенностями при затрагивании определенной зоны:
|
| Декомпенсация имеющейся сосудистой деменции | Чаще всего регистрируется данный вид деменции, приходится 40 % всех случаев после инсульта, прогноз болезни относительно благоприятный. При дополнительных реабилитационных мероприятиях возможно поддержание витальных и когнитивных функций. Клинически – замедление двигательных речевых и психических реакций. |
| Смешанное сосудисто-дегенеративное поражение | Сочетано угнетаются когнитивные функции, зачастую нейродегенеративный процесс распознать затруднительно. Смешанный вариант быстро прогрессирует, заметны мнестические расстройства как при болезни Альцгеймера (дисадаптация, дисмнезия, амнезия, конфабуляция*), снижение интеллектуальной продуктивности, апатия. |
*конфабуляция – замещение провалов в памяти вымышленными действиями.
Как распознать сосудистую деменцию
Поведение после инсульта у многих больных различается, одни теряют практические навыки и физическую подвижность, другие ослабевают психически. Случается и сочетание разных проявлений. Важную роль в формировании симптомов играет зона поражения:
- Очаг в коре мозга. Невнятная речь, потеря практических навыков, дезориентация в пространстве.
- Очаг поражения – в подкорке. Невнимательность, рассеянность, плохая мимика, истеричность, замедленная и неровная походка, депрессия.
Иногда признаки сочетаются, патология может развиваться за счет уже имеющихся заболеваний.
Другие симптомы, характерные для слабоумия после инсульта:
- Человек почти не управляет половиной тела.
- Недержание мочи, наблюдается в 30% случаев.
- Утрата внятной речи, навыков письма и чтения.
- Прогрессирующий склероз.
- Агнозия – утрата способности распознавать людей и предметы, давать им оценку.
- Больной не может передвигаться сам.
- Частые смены настроений, депрессия, склонность к паническим атакам.
- Появление бреда или галлюцинаций.
Выявление деменции на ранних этапах помогает сохранить личность и облегчить жизнь пациенту после инсульта.
Симптоматика приобретенной сосудистой деменции
Осложнения после перенесенного инсульта можно довольно-таки легко заметить. Как и в других случаях деменции, у человека возникают существенные проблемы с умственной активностью, моторикой и памятью. Крайне важно вовремя заметить признаки развития болезни для того, чтобы начать своевременное лечение.
Наиболее распространенные симптомы слабоумия после инсульта:
- развитие расстройства интеллектуальной деятельности человека и его мышления;
- проблемная ориентация в пространстве, из-за этого больной может резко менять направление своего движения;
- проблемы с речью, чтением и восприятием информации;
- прогрессирующий склероз;
- агнозия, человек утрачивает способности к распознанию объекта и его идентификации;
- больной полностью или частично теряет возможность самостоятельно передвигаться;
- личность человека кардинально меняется, его настроение становится непостоянным, возможны частые припадки агрессии и невроз;
- больной перестает быть полноценным членом социума, большое количество людей может вызвать паническую атаку;
- цереброспинальное заболевание;
- возможен бред и галлюцинации.
Важно заметить начало болезни на раннем этапе ее развития, это поможет не только начать своевременное лечение, но и облегчить жизнь больному, ведь такой недуг, как деменция, существенно влияет на личность человека, просто уничтожая ее.
Какие методы диагностики может назначить врач?
Чтобы удостовериться в диагнозе, больного осматривают также невролог и психиатр. Определиться с количеством и расположением очагов некроза помогает диагностическое обследование.
- УЗИ, ангиография. Определяют состояние мозговых артерий.
- Электроэнцефалография.
- Общий и биохимический анализ крови.
Не существует такого исследования или анализа, которые могли бы сразу точно диагностировать сосудистую деменцию. При помощи специальных тестов врач может выявить у пациента слабоумие, затем придется разобраться в его причинах. Диагностика должна быть комплексной. Для невролога важно знать, в чем проявляются познавательные нарушения у пациента, переносил ли он инсульт, инфаркт, страдает ли атеросклерозом, артериальной гипертензией или другими сердечно-сосудистыми заболеваниями.
Во время нейропсихологического тестирования пациенту предлагают выполнить некоторые тесты и задания, по итогам которых оценивают ряд показателей:
- Насколько хорошо человек разговаривает, пишет и понимает сказанное.
- Насколько хорошо умеет оперировать числами, производить арифметические вычисления, определять дату и время.
- Насколько хорошо запоминает новую информацию и обучается.
- Насколько хорошо умеет планировать свои действия и претворять задуманное в жизнь.
- Как реагирует на гипотетические ситуации, которые предлагает врач.
Осмотр невролога
Перед обследованием больного человека обязательно осмотрит невролог, проверит рефлексы, движения, чувствительность, силу и тонус мышц, зрение, осязание, чувство равновесия, координацию движений.
Сканирование головы
Для того чтобы разобраться в причинах деменции, врач может назначить следующие методы диагностики:
- Компьютерная томография способна обнаружить следы перенесенных инсультов, транзиторных ишемических атак, нарушения со стороны сосудов, внутричерепные опухоли.
- Магнитно-резонансная томография показывает примерно то же самое, только, по сравнению с КТ, обеспечивает врача еще более подробной информацией.
В диагностике причин слабоумия помогает анализ крови на холестерин, сахар. Иногда нужно проверить уровень гормонов щитовидной железы и других веществ.
Лечение постинсультного слабоумия
Препараты, которые предстоит принимать больному, назначаются неврологом и психиатром лишь после того, как будет проведено комплексное обследование. Наиболее частыми препаратами, которые применяются, можно назвать: донепезил, ривастигмин, мемантин и галантомин.
Человек не принимает лишь один вид препарата. Применяется специально разработанная система, что комбинирует медикаментозные средства.
В основном это:
- психостимуляторы, что действуют на центральную нервную систему, тем самым повышая ее устойчивость при реальных нагрузках;
- ноотропные препараты, они принимаются для активизации умственной деятельности и улучшения памяти. Также они способы влиять и на неконтролируемую агрессию, снижая частоту ее появления;
- медикаменты для улучшения кровоснабжения головного мозга, что тем самым предотвращают расширение участков некроза.
- антидепресанты и витаминные препараты, что улучшают общее состояние больного.
Суммируя можно сказать, что сосудистая деменция – это весьма опасное заболевание, которое является осложнением после перенесенного инсульта. Не пренебрегайте собственным здоровьем и здоровьем своих родных и близких!
В первую очередь терапия должна быть направлена на причины заболевания, которые находятся в сердечно-сосудистой системе. Должны быть достигнуты следующие цели:
- Поддержание артериального давления на оптимальном уровне при помощи антигипертензивных препаратов.
- Контроль уровня холестерина в крови. Для его снижения назначают препараты-статины.
- Нормализовать свертываемость крови и предотвратить образование тромбов. Самая простая мера, которую врачи назначают многим пациентам – ежедневный прием аспирина.
- Если пациент страдает сахарным диабетом II типа, нужно контролировать уровень сахара в крови и принимать специальные препараты.
Для лечения сосудистой деменции назначают те же препараты, что и при болезни Альцгеймера. Применяют ингибиторы холинэстеразы (галантамин, донепезил, ривастигмин) и мемантин. Всем пациентам показан курс реабилитации, в котором принимает участие команда разных специалистов.
Деменции после инсульта
Советы юристов:
1. Инвалиду 1 группы (деменция после инсульта) требуется услуга нотариуса для заверения доверенности его представителю (сыну) в Пенсионный Отдел для отказа от соцпакета. Сколько стоит услуга в Ростове на Дону, как осуществить данную процедуру?
1.1. Здравствуйте! При такой болезни не факт, что нотариус удостоверит доверенность. Нотариуса можно вызвать на дом. Обращайтесь к нотариусу. Если нотариус откажет, то только признавать недееспособным и оформлять опеку.
Вам помог ответ?ДаНет
1.2. Тарифы за услуги установлены законодательством и при оказании их вне офиса увеличиваются в 1,5 раза. Отдельные категории населения вправе рассчитывать на льготы. Это пенсионеры, инвалиды, участники ВОВ и некоторые другие социальные группы. Для них стоимость услуг на дому составляет 30-50% от базовой цены. Позвоните нотариусам г. Ростова на Дону и уточните по данной процедуре. Вам удачи и всего хорошего.
Вам помог ответ?ДаНет
1.3. Это нужно непосредственно обращаться к нотариусу и узнавать все расценки у него, но не факт, что нотариус при этом заболевании выдаст доверенность.
Вам помог ответ?ДаНет
Консультация по Вашему вопросу
8
звонок с городских и мобильных бесплатный по всей России
2. Заканчивается доверенность на получение пенсии за маму. Получали в сбербанке. Сейчас мама лежачий инвалид, деменция после инсульта. Нотариусы не заверяют, оформлять опекунство очень долго. Есть ли какой то ещё выход в такой ситуации) На дом пенсию тоже не принесут, раз мама не сможет расписаться?
2.1. Здравствуйте, Елена! Вам нужно приглашать нотариуса на дом для того, чтобы оформить данную доверенность.
Вам помог ответ?ДаНет
2.2. С 01.01.2020 зачисление пенсии и соц выплат будет производится только на карту «МИР». В любом случае вам оформлять карту. Если доверенность действующая, то уточните в Сбербанке, могут ли они по ней оформить заявление на перевод пенсии на другой банковский счёт привязанный к карте «МИР». Заявление они сами в ПФР переправляют.
Вам помог ответ?ДаНет
3. У мамы деменция после инсульта. Живёт в коммунальной купленной квартире (собственница). Ванная находится в квартире. Кухня и туалет общие. Мама находится в платной клинике. Есть доверенность на осуществление всех дел от её имени. Хотим сдать её квартиру в наём. Соседка говорит чтобы ставили себе электропечь и туалет. Правомерно ли это. Считается ли это перепланировкой? Имеем ли мы право сдать квартиру от имени мамы?
3.1. Имеете полное право.
Вам помог ответ?ДаНет
Можно ли вылечить?
Современная медицина пока не может похвастаться панацеей от деменции, речь идет только о реабилитации, чтобы облегчить симптомы и приостановить развитие недуга. Пока еще не изобретено средство, которое могло бы затормозить уничтожение нервных клеток, блокировать отложения аномальных белков в нейронах головного мозга и восстановить поврежденные некрозом ткани.
Курс лечения назначается комплексно, по специально разработанной схеме, с комбинацией разных препаратов.
Медикаменты
Очень важен в этот период прием медикаментозных препаратов:
- Психостимуляторы. Повышают устойчивость центральной нервной системы перед возможными нагрузками.
- Ноотропные вещества. Активизируют умственную деятельность, улучшают память, снижают агрессию. Обеспечивают питание мозговых тканей. Наиболее распространенные: пирацетам и ноотропин.
- Антидепрессанты.
- Витамины. Помогают восстановить утраченные функции мозга.
- Серии для улучшения кровоснабжения мозга, которые не дают расширяться участкам некроза. Чаще всего назначают тавегил, кавинтон.
- Лекарства для улучшения памяти. Хорошо зарекомендовал себя мамантин.
Назначают также сеансы лечебной физкультуры, которые способствуют восстановлению кровообращения, снимают зажатость мышц.
Помогает удерживать больного в приемлемом состоянии еще и правильное питание. Некоторые эксперименты медиков доказали, что с помощью продуктов развитие деменции даже можно притормозить.
Необходимо включить в рацион:
- Куркумин. Вещество, содержащееся в приправе карри. Считается, что индейцы не подвержены болезни Альцгеймера потому, что употребляют эти специи ежедневно. Куркумин не дает развиваться в мозгу амилоидным бляшкам.
- Природные антиоксиданты: витамины Е, С, коэнзим Q 10, ликопин и бета-каротин.
- Овощи, фрукты, бобовые, орехи.
- Оливковое масло.
- Рыба или морепродукты.
- Творог, кефир, сыр.
- Красное вино в скромных количествах.
Важно знать, что на ранних стадиях слабоумия аппетит может сильно снизиться, а на умеренной стадии – сильно возрасти. Поэтому кормить больного нужно маленькими порциями.
Лечение деменции после нескольких инсультов
Главная»Статьи»Лечение деменции после нескольких инсультов
Опубликовано: 16 декабря 2014 в 06:03
Развитие мультиинфарктной деменции происходит при повторных инсультах, и является следствием эмболии мозговых сосудов. При данном состоянии в каждом отделе сердечно-сосудистой системы возникают признаки артериосклероза. В том числе, возникают и очаговые признаки, например, повышенные рефлексы, псевдобульбарный паралич, экстрапирамидные симптомы и разгибательные рефлексы. При этом, подобные явления обнаруживаются чаще, чем в случаях с болезнью Альцгеймера. Мультиинфарктная деменция характерна выраженным размягчением вещества головного мозга, и именно этот фактор является отличающимся от особенностей болезни Альцгеймера, которая типична преобладанием сенильных бляшек.
Как обычно, начало мультиинфарктной деменции наблюдается после пятидесяти лет, более ранние случаи редки. Заболеванию в одинаковой степени подвержены представители обоих полов. Существуют признаки, отличающие деменцию от известной болезни Альцгеймера. Это ступенчатость прогрессирования, а при проведении исследования соматического состояния обнаруживаются признаки артериосклероза. Притом, больные жалуются не только на плохую память, но имеются и соматические жалобы, нередко пациентов беспокоит головная боль, обморочные состояния, звон в ушах, головокружение.
Бывает, что развиваются преходящие гемипарезы, нарушено зрение или речь. На первоначальной стадии заболевания такие нарушения могут быть восстановлены, но с течением времени процесс усиливается, делая деменцию более глубокой. Мультиинфарктная деменция вызвана различными когнитивными нарушениями. Известно, что вызвавшие ее инсульты могут быть лакунарными, то есть, ограниченными, или обширными. Так как локализация происходит в различных участках мозга, выраженность деменции всегда обусловлена размером пораженной площади. Ученые установили, что если поражено левое полушарие, то деменция встречается чаще. Это не связано с поражением речевых центров.
Неврологические нарушения при заболевании
При мультиинфарктной деменции всегда возникает и ряд неврологических нарушений, которые появляются постепенно. Развитие заболевания происходит на фоне сахарного диабета, артериальной гипертонии, распространенного атеросклероза, ишемической болезни. Обычно, проводя неврологическое исследование, выявляют нарушения очагового типа. При проведении МРТ или КТ при мультиинфарктной деменции обнаруживаются множественные инфаркты мозга. То есть, для дифференциального диагноза с болезнью Альцгеймера основанием являются данные анамнеза и результаты компьютерной томографии. Следует принимать во внимание, что нередко происходит сочетание этих двух, часто встречающихся заболеваний.
В сосудах головного мозга с возрастом происходит накапливание бета-амилоидного белка, таким образом, развивается амилоидная ангиопатия. И хотя данное состояние не ведет непосредственно к деменции, увеличивается риск внутримозгового кровоизлияния. Например, у пожилых пациентов, имеющих болезнь Альцгеймера, страдающих при этом артериальной гипертонией и амилоидной ангиопатией, риск ишемического инсульта повышается. Среди причин возникновения мультиинфарктной деменции специалисты называют не только атеросклероз гипертензию, но и некоторые заболевания, являющиеся наследственными. Под их влиянием старение артериальных стенок происходит быстрее, чем это бывает в норме.
Может происходить возникновение повторяющихся эмбол в области сердца, к примеру, из пораженных клапанов сердца или из кровяных сгустков. Что касается симптомов мультиинфарктной деменции, то в данном случае здесь на первом месте стоит постепенная потеря памяти. Когда происходят подобные эпизоды, больного возникает помутнение сознания, также обнаруживаются и прочие признаки инсульта. В основном, пациенты жалуются на проблемы с речью, онемение, слабость. В то же время, происходит постепенная, но уверенная деградация личности, меняется поведение человека, его отношение к окружающим людям и событиям. Например, заметна усиленная лабильность, неконтролируемы слезы или смех.
Лечение мультиинфарктной деменции
Лечение данного вида деменции хотя и затруднено, но при адекватно подобранной терапии можно получить хорошие результаты. К тому же, как и в случае с большинством заболеваний, значительную роль играет своевременность лечения. Диагноз устанавливается на основании физикального осмотра и сбора анамнеза. Врач производит оценку имеющихся факторов риска инсульта, и среди них первоочередное значение имеет артериальная гипертензия и кардиогенные тромбоэмболии. Нередко специалист назначает дополнительное нейропсихиатрическое обследование. Если пациент перенес инфаркт, имеется размягчение белого вещества, то это подтверждают посредством компьютерной томографии.
В качестве лечебных средств обращается внимание на активную коррекцию факторов риска инсульта. Среди них выделена гипертензия, гиперлипидемия, а также курение. В качестве профилактических мер против кардиогенных тромбоэмболий врачи назначают варфарин. Особенно это касается пациентов с фибрилляцией предсердий, инфарктом миокарда. В том числе, назначается антиагрегантная терапия, обычно это клопидогрель или аспирин. Для улучшения состояния при мультиинфарктной деменции пациентам назначаются ингибиторы ацетилхолинэстеразы.
Известно, что продолжительность жизни при мультиинфарктной деменции меньше, если сравнивать с показателями при болезни Альцгеймера. В основном, смерть бывает вызвана сердечно-сосудистыми осложнениями, такими как инфаркт миокарда. Если при данном заболевании сформирован лакунарный статус, то лечение возникшей артериальной гипертензии на стадии мультиинфарктной деменции является неэффективным. Тем не менее, если распознавание болезни произведено на ранней стадии, и лечение гипертонии начато вовремя, то профилактика слабоумия будет успешной.
Что такое подкорковая сосудистая деменция?
Другое название заболевания – болезнь Бинсвангера. Она является подтипом сосудистой деменции, при котором поражение локализуется в структурах головного мозга, расположенных ниже коры. К расстройствам в познавательной сфере присоединяются такие симптомы, как:
- повышенная утомляемость;
- снижение работоспособности;
- головные боли;
- расстройства сна;
- затруднение произнесения слов и глотания (псевдобульбарный синдром);
- недержание кала и мочи;
- нарушение ходьбы (абазия).
Сосудистая деменция
Одним из вариантов сосудистой деменции является постинсультная деменция. Проблема постинсультной деменции особенно активно изучается в течение двух последних десятилетий. Считается, что перенесенный инсульт в 4-12 раз увеличивает риск возникновения деменции. У больных старше 60 лет риск возникновения деменции в первые три месяца после инсульта в 9 раз выше, чем в контрольной группе лиц без инсульта.
Деменция возникает у 10-17% пациентов, перенесших инсульт и до инсульта не имевших выраженных когнитивных нарушений. При этом инсульт может рассматриваться как непосредственная причина деменции лишь у 50% больных с постинсультной деменцией. У остальных пациентов характер когнитивного дефекта и его последующее прогрессирующее течение заставляет предполагать первично-дегенеративную (чаще — альцгеймеровскую) природу деменции либо сочетание сосудистых и альцгеймеровских изменений. Такие случаи более правильно рассматривать, как смешанную деменцию.
Постинсультная сосудистая деменция (сосудистая деменция с острым началом) развивается в течение первого месяца (но не более 3 месяцев) после инсульта, как правило, ишемического, в редких случаях причиной может быть массивное кровоизлияние.
Причинно-следственная связь между перенесенным инсультом и возникшей в последующем деменцией может считаться весьма вероятной в следующих случаях:
- У больных молодого возраста, у которых деменция возникла после одного или нескольких инсультов, а наличие БА представляется маловероятным.
- Когда когнитивные функции были сохранны перед инсультом, нарушились сразу после него и в последующем не прогрессируют.
- При локализации очагов в стратегически значимых зонах.
- Когда подтвержден диагноз васкулопатии, которая сама по себе может являться причиной деменции.
Постинсультная сосудистая деменция может быть связана со следующими вариантами поражения мозга:
- инфарктом стратегической зоны мозга, имеющей наиболее тесное отношение к регуляции психических функций (угловая извилина, таламус, лимбические структуры, лобная доля, базальные ганглии);
- мультиинфарктным состоянием;
- внутримозговым кровоизлиянием;
- сочетанием инфарктов с диффузным поражением белого вещества;
- сочетанием сосудистого поражения мозга и альцгеймеровских изменений в мозге.
Кушнир Г.М. — д.м.н. профессор, Савчук Е.А. — к.м.н. Самохвалова В.В. — к.м.н.
«Сосудистая деменция после инсульта, развитие постинсультной деменции» — статья из раздела Деменция
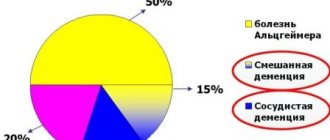
В большинстве стран основной причиной деменции считают болезнь Альцгеймера и другие заболевания, связанные только с гибелью нервных клеток. Однако появления симптомов деменции могут быть также вызваны проблемами кровообращения в головном мозге. Такие случаи называются деменцией сосудистого генеза (происхождения), или просто сосудистой деменцией.
Каков механизм развития сосудистой деменции?
При поражении сосудов в отдельных участках мозга нервные клетки не получают необходимых для их нормальной работы кислорода и питательных веществ, что приводит к их гибели. Какое-то время мозг справляется с компенсацией происходящих нарушений, и они не проявляются внешне. Но когда потенциал истощен, негативные изменения начинают влиять на состояние памяти, речи и мышления. На фоне этих когнитивных расстройств меняется и поведение больного, а также снижается его самостоятельность.
Сосудистая деменция в чистом виде составляет примерно 10–15% всех случаев деменции у пожилых. Однако, кроме этого, распространены случаи смешанной деменции, в основе которых лежит сочетание сосудистой деменции с болезнью Альцгеймера. Кстати, ученые утверждают, что по мере старения риск постановки диагноза «сосудистая деменция» у пожилых людей снижается, а вот риск развития болезни Альцгеймера, напротив, возрастает.
Поэтому особенно опасным сосудистый фактор признается в России (по некоторым оценкам, до 50%), где значительная часть населения просто не доживает до наступления деменции другого типа. Кроме России к странам, в которых сосудистая деменция имеет довольно широкое распространение по сравнению с болезнью Альцгеймера, относятся страны Юго–Восточной Азии (Япония, Китай), а также скандинавские страны (Швеция, Финляндия).
Долгое время считалось, что основная причина сосудистой деменции – острые нарушения мозгового кровообращения (инсульт ). Инсульт возникает вследствие
закупорки артерии тромбом либо эмболом (ишемический инсульт) или
при ее разрыве и кровоизлиянии в мозг (геморрагический инсульт) . Оба вида поражения приводят к необратимым последствиям – к гибели лишенных питания клеток мозга.
Установлено, что перенесенный инсульт увеличивает в разы риск возникновения сосудистой деменции. В течение первого года после перенесенного инсульта сосудистая деменция развивается у 20–30% больных. Вероятность появления симптомов и характер их проявления зависят от того, в какой зоне головного мозга произошло нарушение.
Важен и размер пораженной зоны. Обычно сосудистая деменция развивается, если поражено более 50 мл мозга. Впрочем, если нарушение кровообращения происходит в ключевой для когнитивных функций зоне (к таковым относят, например, зрительные бугры, гиппокамп, префронтальную лобную кору и другие), то даже меньший по объему инфаркт может привести к развитию сосудистой деменции. В иных случаях (при поражении других зон) возникают двигательные расстройства и прочие постинсультные осложнения.
Со временем ученые выяснили, что сосудистая деменция не обязательно связана с острыми нарушениями. Она также возникает по причине хронической церебральной ишемии – закупорки более мелких сосудов, которая может протекать незаметно для больного. (Такое явление называют «субкортикальная сосудистая деменция».
) Сегодня эти нарушения обнаруживаются благодаря распространению цифровой техники и внедрению в практику методов нейровизуализации. Приборы позволяют наблюдать «немые» сосудистые поражения головного мозга, которые оставались прежде незамеченными, так как протекали не в острой форме (не приводили к инсульту).
Сосудистая деменция также может развиваться вследствие снижения кровотока в головном мозге. Это происходит на фоне острой сердечной недостаточности, уменьшения объема циркулирующей крови, сильного понижения артериального давления. Ослабление кровотока приводит к недостаточному кровоснабжению в периферийных зонах сосудистых бассейнов и, как следствие, – к гибели нервных клеток.
Таким образом, сосудистая деменция возникает в результате двух патогенетических механизмов: острых нарушений мозгового кровообращения и хронической недостаточности кровоснабжения головного мозга. Иногда эти нарушения носят комбинированный характер и усиливают друг друга, что приводит к более заметному проявлению симптомов.
Симптомы сосудистой деменции
Обычно диагноз «сосудистая деменция» ставится, если когнитивным нарушениям предшествовал эпизод инсульта. Нередко сопутствующими признаками выступают симптомы очагового поражения мозга: например, ослабление силы конечностей (гемипарез), различия в рефлексах левых и правых конечностей, появление патологического рефлекса Бабинского.
Причина сосудистой деменции – нарушения кровообращения в головном мозге. Эти нарушения, а также связанные с ними инфаркты (гибель клеток), могут происходить в различных участках мозга. Поэтому симптомы деменции сосудистого типа существенно варьируют в каждом отдельно взятом случае. Перечислим лишь наиболее типичные.
Деменция, вызванная поражением среднего мозга. проявляется мезенцефалоталамическим синдромом. Первые его проявления – это эпизоды спутанности сознания, галлюцинации. Затем человек теряет интерес к различным сторонам повседневной жизни, замыкается в себе, перестает заботиться о своем внешнем виде, пренебрегает личной гигиеной. Его психофизическое состояние обычно характеризуется повышенной сонливостью. В некоторых случаях заметно страдает речь.
Симптомом деменции, вызванной поражением гиппокампа. принято считать прежде всего нарушение способности удерживать в памяти информацию о текущих событиях (отдаленные воспоминания могут сохраняться).
Инфаркт в префронтальных отделах лобных долей приводит к общей апатии больного (апатико–абулический синдром). Пациент ведет себя неадекватно, не осознавая этого. Он многократно повторяет либо собственные слова и действия, либо слова и действия окружающих.
При локализации нарушений в подкорковых зонах в первую очередь страдает произвольная деятельность: больному сложно концентрироваться на одном объекте или поддерживать долгое время одну и ту же деятельность; возникают проблемы с планированием деятельности, многие дела остаются незавершенными. Еще один симптом – нарушение навыков анализа информации, отделения главного от второстепенного.
Из стабильных маркеров сосудистой деменции отметим также нарушение мочеиспускания, наблюдаемое почти у всех пациентов.
Сосудистая деменция проявляется не только в когнитивной, но и в эмоциональной сфере. Общее снижение настроения, эмоциональная неустойчивость, депрессия – все это симптомы деменции сосудистого генеза. У больного снижается самооценка, утрачивается уверенность в себе, начинают преобладать пессимистические прогнозы.
NINCDS–AIREN (G.Roman и соавт. 1993 г.)
- Наличие деменции
- Наличие клинических, анамнестических или нейровизуализацонных признаков цереброваскулярного заболевания: перенесенных инсультов или субклинических эпизодов локальной церебральной ишемии.
- Наличие временной и причинно–следственной связи между поражением головного мозга сосудистой этиологии и когнитивными нарушениями.
Причиной являются цереброваскулярные нарушения вследствие множественных или единичных, корковых или подкорковых мозговых инфарктов. В зависимости от места и размера ишемического поражения, помимо сидрома деменции, наблюдаются также неврологические расстройства — такие как гемипарез, нарушения речи и глотания, ходьбы и движений или мочеиспускания.
Профилактика
Чтобы избежать рецидивов инсульта и проявлений слабоумия, надо отказаться от вредных привычек, наладить правильное питание.
Самые важные рекомендации:
- Подобрать умеренные физические нагрузки, посильные для больного.
- Контролировать артериальное давление.
- Находить время для умственных и интеллектуальных занятий.
- Употреблять продукты с низким уровнем холестерина.
Ученые составили список натуральных продуктов и трав, которые помогают блокировать развитие деменции. Если их включить в рацион, риск развития слабоумия после инсульта существенно снижается.
- Витамин С. Содержится в зеленых листовых овощах и цитрусовых. Помогает восстановить функции мозга.
- Фолиевая кислота. Есть в апельсинах, клубнике, спарже, горохе, папайе.
- Миндаль. Включает витамин Е. Чтобы получить максимальный эффект, продукт нужно кушать натощак, предварительно вымочив в воде с вечера.
- Шалфей. Замедляет свертываемость крови, расширяет сосуды, улучшает кровоток. Снимает приступы депрессии и тревоги.
- Женьшень. Помогает восстановиться пораженным клеткам мозга. В день надо выпить до 600 грамм отвара, траву заваривают, как чай, настаивают 15 минут.
- Молочный чертополох. Плоды содержат семена, богатые силимарином, это вещество предотвращает потерю связей между клетками мозга, что проявляется при слабоумии. В день надо принимать 420 миллиграмм экстракта, можно в виде настоек, таблеток или капсул.
- Мелисса. Улучшает заживление пораженных клеток мозга, тормозит процесс ухудшения памяти, снимает волнение, нормализует сон. Заваривать, как чай: чайная ложка на стакан кипятка, пить по 3 порции в день.
- Гинкго билоба. Содержит сильные антиоксиданты, которые повышают производительность памяти, увеличивают приток крови к мозгу, тормозят развитие слабоумия. Заваривают 250 мл кипятка листья 1чайную ложку на порцию, пить надо дважды в сутки.
Хотя, в отличие от возрастной деменции, постинсультное слабоумие не всегда приводит к полной деградации, риск прогрессирования недуга всегда остается очень высоким. Избежать таких проявлений реально, если распознать симптомы на ранних стадиях и сразу обратиться к медикам. С помощью лекарств состояние больного можно регулировать, удерживая на приемлемом для существования уровне.
Деменция после инсульта: что это за болезнь
После того, как медикам удается стабилизировать положение больного в палате интенсивной терапии, проводят его комплексное обследование. На этой стадии однозначно диагностировать деменцию сложно, поскольку организм пациента находится под влиянием тяжелейшего стресса.
Далее в ходе лечения основные функции мозга могут восстановиться, но сохраняется риск развития т.н. сосудистого слабоумия, или постинфарктной деменции. Пораженные в ходе инсульта участки головного мозга продолжают разрушаться, при этом поддерживаемые ими функции постепенно ослабевают.
Стадии развития и прогноз продолжительности жизни
На первой стадии это выражается в забывчивости, сложности в концентрации внимания. Человек еще здраво оценивает себя и понимает, что его возможности сокращаются. Растет раздражительность, появляются вспышки немотивированной агрессии.
Далее ослабевает память и, наоборот, возникают ложные воспоминания. Пациент обвиняет окружающих в несуществующих поступках, а когда его пытаются увещевать, отвечает агрессией.
На последней стадии заболевания может развиться острый психоз, сопровождаемый бредом, галлюцинациями и сильным возбуждением. В таком состоянии человек представляет угрозу для себя и окружающих. Жить рядом с ним просто опасно.
Этот путь занимает разное время — от нескольких недель до нескольких лет.
Сколько живут больные деменцией? Прогноз жизни зависит от своевременности обнаружения заболевания и наличия сопутствующих болезней. Многие пациенты в результате полученной терапии и поддерживающих мероприятий восстанавливают когнитивные функции в достаточном объеме и доживают до глубокой старости.
Что делать родственникам
Очень важно своевременно распознать признаки развивающейся деменции. До возникновения психотического состояния могут помочь лечащие врачи. Ложной моделью поведения близких является замалчивание проблемы, оправдания неадекватного поведения усталостью и перенесенной болезнью, потакание вымыслам больного.
При своевременном обращении к медикам ситуацию можно взять под контроль.