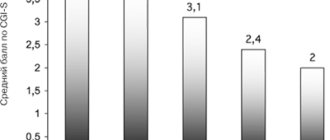
Бессонница или, используя принятую медицинскую терминологию, инсомния – очень часто встречающаяся проблема. В наше неспокойное время мало кто сможет сказать, что никогда не имел проблем со сном. Но особенно неприятно, если нарушения сна становятся хроническими. Регулярное отсутствие нормального сна нарушает качество жизни и вредит здоровью. В нашей стране лечение бессонницы часто сводится к назначению снотворных препаратов. Конечно, существует ряд случаев, когда без лекарственной поддержки обойтись никак не получится. Но если снотворное назначается необдуманно, только на основании жалобы пациента на плохой сон, то может случиться, что лекарство лишь на время подавит симптомы, но не устранит саму проблему.
С другой стороны, врачи часто не имеют иной возможности хоть как-то помочь пациенту с бессонницей. Во-первых, время стандартного амбулаторного приема часто не позволяет детально разобраться с причинами, вызвавшими нарушение сна. Во-вторых, в большинстве поликлиник и больниц просто нет специалистов, занимающихся медициной сна. Сказывается нехватка знаний о диагностике и лечении нарушений сна. В результате врачи нередко оказываются не в состоянии поставить точный диагноз и назначить эффективное лечение.
Но обратимся к зарубежной практике. Американские и европейские врачи-сомнологи в качестве первой линии лечения при хронических нарушениях сна рассматривают так называемую когнитивную поведенческую терапию.
Как КПТ-Б помогает победить бессонницу?
Давайте рассмотрим конкретный пример, в котором приводятся некоторые техники работы по улучшению сна.
Кристина, инструктор по плаванию и технике безопасности, обратилась к врачу с бессонницей. Её рассказ: «После операции на колене мне пришлось принимать лекарства от мучительной боли, от которых мне хотелось спать. Мой доктор рекомендовал соблюдать постельный режим. Лежать всё время в постели без сна трудно, и я стала спать не только ночью, но и днём. В результате дневной сон значительно нарушил ночной. Со временем боль в колене, наконец, прошла, я вновь вернулась к своей работе, однако обнаружила, что бессонница осталась».
После травмы Кристина вернулась к привычной жизни, сократила время дневного сна, тем не менее по возвращении домой ей по-прежнему хотелось спать. Девушка ложилась спать все раньше и раньше. Казалось бы, для человека, утро которого начинается в 4:00, рано засыпать — это норма; однако сложность ситуации заключалась в том, что Кристина редко спала ночью без пробуждений, а после, соответственно, чувствовала себя весь день уставшей.
Первым шагом в лечении стали лекарства. Различные рецептурные препараты не помогали, пока её врач не выписал ей «Амбиен» (снотворное из класса Z-гипнотиков). После начала приема «Амбиена» девушка больше не испытывала вялость в течение дня, а ночной сон был полноценным. Кристина, наконец, спала. Но с приемом препарата появилась новая проблема: «Амбиен» показан для кратковременного лечения бессонницы, а у Кристины краткосрочная проблема стала долгосрочной. Единственный верный выход из сложившейся ситуации — немедикаментозное лечение.
Лечащий врач предложил девушке обратиться к психотерапевту — специалисту по когнитивно-поведенческой терапии бессонницы. Несмотря на то, что сначала нежелание признавать психическую проблему своего состояния оттолкнуло от предложения врача, однако желание избавиться от своего недуга победило, Кристина решилась на помощь специалиста.
Общие сведения
Инсомния представляет собой нарушение цикла «сон-бодрствование». Патология определяется дефицитом качества и количества сна, которые являются необходимыми для нормальной жизнедеятельности человека. Заболевание встречается у 30-45% населения планеты. Для некоторых из них (10-15%) инсомния представляет серьезную проблему, требующую приема лекарственных препаратов. Следует отметить, что с возрастом проблемы с засыпанием и поддержанием физиологически полноценного сна возникают все чаще, поэтому пожилые люди сталкиваются с инсомнией чаще, чем молодые.
Бессонница – более популярное название патологии, употребляемое пациентами и даже врачами, является не корректным, так как заболевание не сопровождается полной потерей сна.
«Кто быстрее всех уснёт — получит 100 долларов». Работа с негативными убеждениями
У Кристины за время ночной бессонницы появились страх вечером ложиться спать и переживания по поводу того, как пройдет следующая ночь. Расстройства по поводу отсутствия сна заставляли ее страдать, а страдания, в свою очередь, только продлевали бодрствование.
На сессии психотерапевт разъяснил Кристине, что отсутствие страха перед бессонницей — путь к нормализации засыпания. Страх напрягает, следовательно, человек не может уснуть, пока не расслабится.
Врач рассказал об эксперименте, в котором здоровым участникам, поделенным на две группы, давали задание перед сном. Задание первой группы заключалось в том, чтобы ее участники спали, как обычно. А в задании второй группы звучало следующее: «кто быстрее всех уснет — получит 100 долларов». По итогам эксперимента оказалось, что во второй группе время засыпания превышало в среднем на 20 минут аналогичный показатель в первой группе. Почему так произошло? Засыпание — процесс пассивный, чтобы уснуть — не надо прилагать никаких усилий. Любые активные действия, мысли о том, как бы побыстрее уснуть, приводят к возбуждению, тревоге и препятствуют вхождению в сон.
Психотерапевт предложил Кристине комплекс упражнений для расслабления и работы с беспокойными мыслями, мешающими уснуть. Девушка выполняла его ежедневно, и страхи значительно уменьшились.
Классификация инсомнии
По длительности протекания инсомния делится на:
- Транзиторную, с продолжительностью не более нескольких ночей
- Кратковременную (от нескольких суток до недель)
- Хроническую (от трех недель и более)
Также выделяют инсомнию физиологическую (ситуационную) и постоянную (имеющую постоянный характер). По происхождению различают первичную инсомнию, возникающую в результате личностных или идиопатических (невыясненных) причин, и вторичную, возникающую на фоне или в результате психологических, соматических и других патологий.
По степени выраженности клинических симптомов инсомния бывает:
- Легкой степени (слабо выраженная) – редкие эпизоды нарушения сна
- Средней степени тяжести – клинические проявления умеренно выражены
- Тяжелой степени – нарушения сна наблюдаются каждую ночь и оказывают значительное действие в повседневной жизни.
Терапия ограничением сна
КПТ-Б сработала, но это было не быстро и не легко. Первые шесть недель Кристина высыпалась меньше, чем раньше. После анализа дневника сна психотерапевт объяснил, что девушке нужно прекратить дневной сон и раннее засыпание вечером (специалисты называют это терапией ограничения сна как один из основных компонентов КПТ-Б).
Кристина привыкла рано ложиться спать, но доктор категорически запретил ей это делать до полуночи. Это были самые тяжелые шесть недель в жизни девушки, как она сама потом признавалась.
Доктор Майкл Перлис, доцент кафедры психиатрии и психологии в Университете Рочестера о терапии КПТ-Б говорит: «Во время этой фазы терапии вы можете чувствовать себя хуже, чем обычно в течение дня. После нескольких дней, когда вы очень будете сонливы перед отходом ко сну, вы должны быстро заснуть. Именно это является нашей целью».
Со временем Кристина начала отмечать в своем дневнике, что её сон значительно улучшился. Психотерапевт стал постепенно разрешать ей ложиться спать раньше.
Какой врач лечит бессоницу
Диагностику расстройства сна проводит врач-психотерапевт или сомнолог. На основании полученных результатов подбирается схема лечения.
Диагностические мероприятия включают:
- Сбор анамнеза пациента.
- Ведение дневника сна.
- Физикальная диагностика.
- Полисомнография – исследование фаз сна с использованием специального компьютерного оборудования.
- Методы лабораторной диагностики (анализ крови, мочи).
- Тщательный сбор анамнеза с оценкой хронобиологического стереотипа человека.
Контроль стимула
Другое правило КПТ-Б называется «Контроль стимула». Это инструкции, которые составляют врачи после того, как изучат привычки пациента и определят, что именно ему мешает спать. Кристине психотерапевта дал следующие указания:
- не проводить время в спальне, когда она не спала;
- выходить из спальни, когда она не могла уснуть;
- не возвращаться в кровать, пока она не почувствует сонливость.
КПТ-Б включает обучение гигиене сна и индивидуальный подбор действий, которые необходимо выполнять, чтобы спать. Например, сон в прохладной темной комнате и отказ от кофеина, алкоголя и табака перед сном. Обучение гигиене сна наиболее полезно, когда оно основано на анализе поведения пациента во время сна и бодрствования. Анализ этой информации позволяет врачу индивидуально подходить к пациенту с критическим пересмотром правил КПТ-Б при необходимости.
Когда врач читает ваш дневник сна, он видит, что в вашем образе жизни мешает спать. Одна из распространенных проблем, которая затронула Кристину, — это наблюдение за часами: многие люди, заболевая хронической бессонницей, начинают одержимо смотреть на часы всю ночь.
Психотерапевт запретил Кристине смотреть на часы, поэтому она убрала все часы из спальни, оставив только будильник.
Есть хороший приём — ставить будильник под кровать, чтобы избавить себя от соблазна постоянно на него смотреть. Если человек постоянно смотрит на часы, он начинает беспокоиться и переживать, что всё ещё не спит. Если же он не переживает, то быстрее успокаивается и засыпает.
Запрет на дневной сон был самым сложным заданием для Кристины.
Психотерапевт также сообщил Кристине о важности прекращения работы ближе к ночи, которая её лишь стимулировала, а не успокаивала. Девушка перестала работать перед сном, вместо этого она начала читать, рисовать и учиться релаксации. Работа допоздна, просмотр телевизора или постоянное «сидение» в Интернете только взбадривает, а не успокаивает. Непреднамеренно человек приучает себя ассоциировать свою спальню с бодрствованием.
После первых шести недель КПТ-Б Кристина обнаружила, что начала спать значительно лучше. Несмотря на то, что встречи с психотерапевтом прекратились, она продолжала соблюдать свой режим КПТ-Б. После окончания сеанса КПТ-Б девушка сказала: «Я знаю, что существует вероятность возвращения к тому тяжелому состоянию, из которого я с трудом и не без помощи выбралась, но теперь я знаю, что делать, если бессонница вернется, и я также знаю, что всегда могу обратиться к своему психотерапевту».
И еще одна цитата Кристины: «Я пришла с надеждой на избавление от бессонницы, но не ожидала, что ее когнитивно-поведенческая терапия покажет такой великолепный результат! Теперь я могу уснуть самостоятельно, без таблеток. Для меня эта терапия стала большим и долгожданным подарком!»
Лечение инсомнии
Транзиторная инсомния обычно проходит самостоятельно или после устранения причин ее возникновения. Подострая и тем более хроническая инсомния требуют более внимательного подхода, хотя лечение первопричины является основополагающим фактором.
Успешное избавление от инсомнии предусматривает соблюдение гигиены сна. Ежедневное засыпание в одно и то же время, исключение дневного сна, активное дневное бодрствование может полностью избавить от бессонницы пожилых людей без применения медикаментозных препаратов.
Психотерапия позволяет устранить психологический дискомфорт и восстановить сон. Хорошие результаты в лечении инсомнии показали иглоукалывание и фототерапия (лечение белым светом высокой интенсивности).
Применение снотворных препаратов способствует быстрому засыпанию и предотвращает частые пробуждения, однако гипнотики обладают рядом неблагоприятных воздействий, начиная от привыкания и заканчивая зависимостью и эффектом отдачи. Именно поэтому медикаментозное лечение инсомнии начинают с растительных препаратов (пустырник, мята, душица, пион и др. лекарственные травы, обладающие седативным эффектом) и средств, содержащих мелатонин. Препараты с седативным эффектом (нейролептики, антидепрессанты, антигистаминные), назначаются с целью увеличения длительности сна и снижения двигательной активности.
Препараты имидазопиридины (золпидем) и циклопирролоны (зопиклон) имеют малую длительность воздействия, не вызывают постсомнических нарушений – это одни из самых безопасных химических снотворных. Группа транквилизаторов – бензодиазепинов (диазепам, лоразепам) в большей степени тормозит мозговые процессы, тем самым снижая тревожность и увеличивая латентность ко сну. Эти препараты вызывают привыкание, серьезно воздействуют на быстроту реакции, одновременно усиливают эффект барбитуратов и анальгетиков.
Правила приема медикаментов при инсомнии включают в себя: соблюдение продолжительности лечения снотворными — в среднем 10-14 дней (не более 1 месяца); препараты могут назначаться в комплексе с учетом их совместимости; тот или иной препарат выбирается в зависимости от сопутствующей соматической патологии и минимального набора побочных воздействий. С профилактической целью снотворные назначаются 1-2 раза в неделю. Важно понимать, что применение снотворных является исключительно симптоматическим лечением. Этот факт и масса нежелательных последствий вынуждают максимально ограничить их прием.
Электросон
Это метод электротерапии, в основе которого лежит применение импульсных токов низкой частоты. Электроды прикрепляют на веко и ток передается через сосуды глаза в головной мозг, оказывая успокаивающее действие на нервную систему. При этом возникает состояние, похожее на сон. Электросон отличается от медикаментозного сна и не дает осложнений и интоксикации организма. В тканях и коре мозга повышается углеводный и липидный обмен, кровь интенсивнее питает мозг.
Метод электросон проводится с помощью физиотерапевтического аппарата «Электросон» ЭС-10-5. Аппарат «Электросон» обеспечивает генерирование импульсов тока низкой частоты прямоугольной формы в непрерывном режиме работы. Колебания подводятся по электродам специальной маски, которая накладывается на область глазниц и затылка.
Причины
Предрасполагающие условия включают в себя биологические составляющие:
- генетическую предрасположенность;
- этиологические факторы;
- повышение скорости метаболизма;
- высокий тонус симпатической нервной системы.
Ученые получили убедительные доказательства, что предрасположенность к бессоннице может быть передана от предков к потомкам, чаще всего по материнской линии. Такая наследственность объяснена особым устройством мозга, а именно чрезмерной активностью систем, регулирующих реакции на стресс (гипоталамо-гипофизарно-надпочечниковой оси).Но помимо генетических факторов огромное влияние оказывает социальное окружение человека, усвоенное от родителей поведение, присутствие в личностном портрете психопатологических качеств и акцентуаций характера, повышенная тревожность.
Основным провоцирующим фактором является мощное стрессовое воздействие. Манифестация расстройства нередко приходится на период после сильного стресса, когда человек вынужден менять свой образ жизни в связи с кардинальной сменой обстоятельств.
К поддерживающим факторам относят формирование дисфункциональных представлений о сне и появление аномальных поведенческих реакций, например, увеличение времени пребывания в постели.
Распространенность
Предположительно, от хронической бессонницы страдает около 10% человеческой популяции. Периодические, непродолжительные, проходящие нарушения сна фиксируются значительно чаще – у 30% жителей планеты.
При этом с каждым годом увеличивается количество людей с жалобами на инсомнию. Это, скорее всего связано, со стремительным ускорением темпа жизни современников, чрезмерной умственной и психической нагрузкой, недостатком физической активности. Большая часть больных – жители крупных промышленных городов. В сельской местности с данной проблемой сталкиваются очень редко. Большинство пациентов, кому была диагностирована инсомния, заняты умственным трудом и ведут сидячий образ жизни. Расстройства сна в 1,5 раза чаще фиксируются у лиц женского пола, что связано с более тонкой организацией их эмоционального мира.
Как правило, бессонница – типичное явление в категории людей, которые не имеют постоянного дохода, не работающих, злоупотребляющих спиртными напитками. Проблемы со сном могут возникнуть на любом возрастном отрезке. Однако бессонница чаще является спутником пожилых людей, которые имеют серьезные проблемы со здоровьем.