Приступ ВСД ночью?
Одна из частых жалоб педиатру звучит так: «Доктор, я постоянно ночью просыпаюсь от ВСД. Потом не могу долго уснуть и в итоге весь день хожу нервный. Что мне делать?»
Действительно, приступ ВСД нередко происходит именно ночью.
Больному снится какой-то страшный сон, после чего он просыпается и у него возникает паническая атака.
Как правило, это происходит между 3-4 часами ночи.
За день человек может пережить множество стрессовых ситуаций.
Что запрещено делать во время приступов
Указанные рекомендации способствуют снятию симптомов, но подобные манипуляции не должны заменить основное лечение. Бороться с ними поможет только комплексная терапия под наблюдением специалиста.
Во время атак человеку категорически запрещено:
- Заниматься вещами, которые приводят организм в состояние шока. Например, экстремальные виды спорта, прыжки с высоты в бассейне.
- Практиковать голодание.
- Употреблять напитки, содержащие кофеин.
- Заниматься интенсивными физическими нагрузками.
- Просматривать фотографии, фильмы или видеозаписи, которые негативно влияют на психику.
- Курить, употреблятьалкоголь. Следует учесть тот факт, что во многих случаях частым фактором, провоцирующим криз, является похмелье.
В то же время не рекомендуется вести малоподвижный образ жизни. Человек должен как можно чаще находиться на свежем воздухе, меньше времени проводить за компьютером или перед телевизором.
Обычно атаки начинаются около трех часов. Больной просыпается, ощущает лихорадку, острую нехватку воздуха, его мучает сильная головная боль, панический страх, тревога. Нередко наблюдаются нарушения в работе сердца, резкие скачки артериального давления.
Приступ ВСД: что делать при спазмах?
Вегето-сосудистая дистония (нейроциркулярная дисфункция) – это совокупность клинических проявлений, или синдром, вызванный дисфункцией периферической нервной системы. Нарушается слаженность работы симпатического и парасимпатического отделов нервной системы. В свою очередь, это вызывает дисфункции сосудов, сбои в работе внутренних органов.
У человека, переживающего приступ ВСД, возникает ряд неприятных ощущений. Нарушается его работоспособность, концентрация внимания, память. Из-за болей в сердце, затрудненного дыхания, потемнения в глазах, изменения пульса у может наступить паническая атака, страх смерти.
Часто ВСД протекает бессимптомно. Но в силу ряда причин нейроциркулярная дисфункция может резко обостриться.
Часто ВСД протекает бессимптомно. Но в силу ряда причин нейроциркулярная дисфункция может резко обостриться.
Другие типы
Чаще всего больные имеют дело именно с перечисленными формами кризов. Они достаточно хорошо изучены, а симптомы не оставляют сомнения в диагнозе ВСД.
Отдельно выделяют два типа приступов – кардиальный и гипервентиляционный. Кардиальный вызывает больше всего тревоги. Он проявляется только нарушением со стороны миокарда, и по сути представляет собой приступ стенокардии. Проблема заключается в том, что такой криз сложно отличить от стенокардии и других заболеваний сердца, и дифференцировать с ВСД.
Гипервентиляционные приступы наблюдаются у людей с проблемами дыхательной системы. Проявляются резкой нехваткой воздуха, невозможностью сделать глубокий вдох, судорогами мышцы нижних конечностей.
Специфические симптомы криза зависят от его типа. Общие симптомы можно охарактеризовать следующим образом:
Основные симптомы криза
Человек, ранее испытывавший приступ всд, симптомы знает не понаслышке. Эти проявления могут отличаться в зависимости от того, какие органы в большей степени страдают от нарушений в вегетативной системе.
Нажмите для увеличения
Среди общих симптомов выделяют явление таких:
- внезапно возникающая паника;
- чувство, что воздуха в помещении стало критически мало;
- появление холодного пота, покрывающего всё тело;
- ускорение биения сердца;
- чувство, что руки и ноги покалывают мельчайшие иголочки;
- резкие изменения давления крови от высоких показателей к низким и обратно;
- потеря сознания;
- ощущение полной слабости, избавиться от которой не помогает даже сон;
- постоянное чувство тревоги, справиться с которым собственными силами не представляется возможным.
Обострение криза всд может протекать с болью в левой части грудины, если дистония протекает по кардиальному типу. Чтобы отличить такой приступ от сердечного, следует просто успокоиться – боль должна пойти на спад, если проблемы не в ЦНС, а в сердце, то без лекарств купировать состояние не удастся.
Нажмите для увеличения
Другим характерным симптомом криза считается боль в голове, имеющая свойство то пропадать, то снова возникать, несколько раз в течение суток. Основные правила отличия болей при дистонии, от иных патологий подчеркивают наличие:
- обильного выделения пота;
- покраснения белков глаз;
- чувства тяжести в веках;
- течения слёз;
- болезненности в верхних веках.
Согласно другой классификации, выделяют следующие виды дистонии:
Вегетативные пароксизмы
Вегетативные пароксизмы (кризы) – особые неврологические состояния, для которых характерно приступообразное возникновение эмоциональных, когнитивных, поведенческих нарушений.
Как правило, заболевание развивается на фоне обострения хронических патологий внутренних органов.
Пароксизмальные состояния чаще наблюдаются у пациентов 20-40 лет, они резко появляются и так же быстро исчезают, однако имеют тенденцию к рецидиву и требуют обязательной консультации невролога.
Вегетативные пароксизмы: вопросы патогенеза, диагностики и лечения
Одинак М.М., Михайленко А.А., Шустов Е.Б., Иванов Ю.С., Семин Г.Ф., Котельников С.А., Коваленко А.П.
В статье изложены положения об этиологии и патогенезе вегетативных пароксизмов основанные на тщательном анализе публикаций исследований как российских, так и зарубежных авторов, а также собственных экспериментальных и клинических наблюдениях.
В ходе экспериментального и клинического исследования были использованы современные методы, позволяющие оценить с позиций системного анализа разные звенья патогенеза вегетативных пароксизмов, а также предложить пути дифференциальной диагностики различных форм заболевания.
Обоснованно применение некоторых новых препаратов и направления терапии вегетативных пароксизмов, а также различные схемы лечения больных с различающимися формами данной патологии. В структуре соматической и неврологической патологии вегетативные расстройства достигают 25-80 % [14].
К числу наиболее частых форм относятся вегетативные пароксизмы (ВП), которые обычно диагностируются у лиц в возрасте 20-40 лет [11,14], составляющих большую часть численности личного состава Вооруженных Сил.
Вероятность развития заболевания увеличивается в условиях локальных конфликтов, чрезвычайных ситуаций или после выхода из них, когда военнослужащие постоянно или длительное время находятся в условиях стресса. Вегетативные пароксизмы являются также частым проявлением последствий закрытой травмы мозга [33,34]. Согласно данным И.М.
Чижа (1996) в Чеченском вооруженном конфликте отмечался высокий удельный вес числа повреждений головы, шеи и позвоночника (22,7 %), что в 1,9 раза выше, чем в годы Великой Отечественной войны [32]. Несомненно, у части этой категории военнослужащих через какое-то время разовьются вегетативные нарушения. Все это предопределяет необходимость как глубокого изучения механизмов развития вегетативных пароксизмов, так и систематизации критериев их диагностики, определения основных направлений дифференцированной терапии и профилактики вегетативных пароксизмов.
В соответствии с Руководством по заболеваниям вегетативной нервной системы (1991) вегетативные пароксизмы определяются как приступообразное проявление эмоциональных, вегетативных, когнитивных и поведенческих расстройств в относительно короткий промежуток времени [14].
Основную роль в патогенезе вегетативных пароксизмов играет нарушение вегетативной регуляции и развитие вегетативного дисбаланса. В соответствии с наиболее распространенной концепцией H.
Selbach отношения между симпатической и парасимпатической нервными системами соответствуют принципу “качающегося равновесия”: повышение тонуса одной системы влечет за собой возрастание тонуса другой [14]. Такая форма вегетативного обеспечения позволяет поддерживать гомеостаз и создавать условия для повышенной лабильности физиологических функций.
Клиникоэкспериментальные исследования обнаружили эту лабильность практически во всех системах – вариации ритма сердца, артериального давления (АД), температуры тела и других показателей. Выход этих колебаний за пределы гомеостатического диапазона повышает уязвимость системы вегетативной регуляции для повреждающих факторов.
В таких условиях экзогенные либо эндогенные стимулы могут приводить к предельному напряжению регуляторных систем, а затем к их поломке или (по А.М. Вейну) “дезинтеграции” [6] с клинической манифестацией, в том числе в варианте вегетативных пароксизмов. Ключевым звеном “дезинтеграции” регуляторных систем является дисбаланс вегетативной регуляции.
Он может возникнуть, например, при вовлечении каких-либо надсегментарных структур вегетативной нервной системы (ВНС) в “застойную циркуляцию” возбуждения.
Хронические заболевания внутренних органов и нервной системы, очаги инфекции, осложненный остеохондроз позвоночника могут вызывать существенное возрастание афферентного потока и формирование ансамблей вегетативных нейронов с повышенной возбудимостью [4,21,28].
Закрытые травмы мозга, нейроинфекции и нейроинтоксикации, хронические нарушения мозгового кровообращения и ликвородинамики могут приводить к изменению химизма мозга и биоэлектрической активности нейронов по типу “посттетанической потенциации”, что влечет образование очагов застойной циркуляции возбуждения в лимбико-ретикулярных структурах.
Другим механизмом “дезинтеграции” может стать изменение чувствительности нейронов гипоталамуса и ретикулярной формации среднего мозга к медиаторам (норадреналину, серотонину, нейропептидам) [31]. Такая динамика выявлялась после эмоционального стресса, при хроническом болевом воздействии, гипокинезии [19,31,45]. Действие различных предрасполагающих факторов наследственно-конституциональной природы, родовых травм, гормональных дисфункций может проявляться в нарушении синтеза, высвобождения и инактивации медиаторов, “поломке” механизмов ауто-и гетерорегуляции синапсов. В результате действия этих факторов в структурах мозга создается мозаичная картина чувствительности и реактивности нейронов [3,31], развивается вегетативный дисбаланс, нарушается адекватное вегетативное обеспечение жизнедеятельности.
Установлено, что на психоэмоциональный и физический стресс, под воздействием импульсации, поступающей из лимбической системы, в гипоталамусе выделяются норадреналин и другие нейротрансмиттеры [30,31,40,44,45].
Это сопровождается активацией симпатоадреналовой системы и изменением функционирования внутренних органов (сердца, легких, желудочно-кишечного тракта) [39,41,42,46].
Выше описанные патологические факторы создают в лимбической системе, гипоталамусе, ретикулярной формации предраспоженность к высокой чувствительности и реактивности нейронов на действие нейротрансмиттеров.
Поэтому, даже подпороговые стрессовые стимулы могут вызвать у таких людей чрезмерную активацию вегетативных нейронов гипоталамуса и эмоциогенных структур лимбической системы, что может манифестироваться вегетативными пароксизмами.
Кроме того, у таких лиц выявлено снижение в крови концентрации серотонина, который является функциональным антагонистом норадреналина и препятствует развитию этих реакций, и -эндорфинов, которые обладают стресс протективным действием [10,31]. В результате постоянно поддерживается очаг возбуждения и застойная циркуляция импульсов в этих структурах мозга и любой стрессовый стимул, даже незначительной силы, вызывает их активацию и развитие вегетативного пароксизма симпатической, парасимпатической или смешанной природы (в зависимости от того, какие именно ядра гипоталамуса и среднего мозга вовлекаются в возбуждение).
При хроническом стрессе, вследствие иррадиации возбуждения, могут вовлекаться новые нервные центры и истощаться содержание нейромедиаторов [31,45], что влечет изменение клинической картины и вида вегетативных пароксизмов. Пролонгированный вегетативный дисбаланс может не только усугублять течение имеющихся висцеральных дисфункций, но и способствовать формированию новых соматоневрологических синдромов.
Среди 97 обследованных нами лиц с различными вариантами вегетативной патологии у 37 больных диагностированы вегетативные пароксизмы: у 12 – парасимпатического, у 10 – симпатического и у 15 – смешанного характера. Средний возраст больных составил 35 лет, средняя длительность болезни – 5,8 года.
Всем больным выполнялись исследования вегетативного тонуса по методике Всероссийского центра вегетативной патологии [14], а также вариационная пульсометрия [2,9], реоэнцефалография (РЭГ) [15], активная ортостатическая проба (ОП), регистрировались вызванные кожные вегетативные потенциалы (ВКВП) [5,26], измерение температуры конечностей и ядра тела.
Контрольную группу составили 30 практически здоровых мужчин в возрасте 18 –25 лет.
Почти все больные перед развитием вегетативных пароксизмов имели преморбидную патологию: у 17 человек (46 %) выявлены хронические заболевания внутренних органов, у 14 (38 %) – закрытые травмы головного мозга легкой степени, у 15 (41 %) – остеохондроз шейного отдела позвоночника (в 73 % случаев – с клиническими проявлениями).
Вегетативно-сосудистая неустойчивость в детстве была у 12 (32 %), тяжелые инфекционные заболевания (пневмония, менингит, гепатит, туберкулез и другие) в анамнезе – у 7 человек (19 %). Сочетание двух факторов было у 12 (32 %). трех – у 3 человек (12 %), На момент осмотра хронические болезни имели 23 больных с ВП (62 %).
Воздействие острого или хронического стресса прослеживалось у 62 % больных.
У больных с вегетативными пароксизмами, манифестировавшими кризами преимущественно симпатоадреналового характера, клиническая картина болезни характеризовалась тахикардией, повышением артериального давления и температуры тела, ознобом, неприятными ощущениями в области сердца. У большинства больных в конце приступа отмечалась полиурия.
Вагоинсулярные пароксизмы клинически протекали с ощущением удушья, головокружения, тошноты, иногда сопровождавшейся рвотой, брадикардией, усилением перистальтики кишечника, чувством жара, гипергидрозом.
При смешанных вегетативных пароксизмах отмечались отдельные признаки обоих типов (головокружение, тошнота, повышение артериального давления, сердцебиение).
У них же выявлялась большая встречаемость хронических заболеваний внутренних органов (87 %) по сравнению с другими группами, причем из них болезнями желудочно-кишечного тракта страдали 77 % больных (главным образом хроническим холециститом и гастродуоденитом); два и больше хронических заболевания имели 53 % (8 человек из 15).
Исходя из патогенеза, клинической картины и данных нейрофункциональной диагностики, основные принципы терапии вегетативных пароксизмов должны включать:
- Коррекцию психоэмоционального состояния больного, в том числе с использованием стресс-протекторов;
- Устранение очагов патологической афферентной импульсации;
- Лечение и профилактику хронических заболеваний внутренних органов;
- Лечение неврологических проявлений остеохондроза позвоночника;
- Устранение очагов застойного возбуждения и циркуляции импульсов в лимбической системе;
- Восстановление нарушенного вегетативного баланса;
- Дифференцированный подход в назначении лекарственных средств, в зависимости от типа и тяжести вегетативных пароксизмов;
- Устранение избыточного напряжения в функционировании внутренних органов;
- Создание благоприятных метаболических условий для мозга в процессе терапии;
Профилактика вегетативных пароксизмов
Эффективным средством профилактики вегетативных пароксизмов являются стресспротекторы.
С этой целью могут широко использоваться транквилизаторы дневного действия для коррекции психоэмоционального состояния больного применяются препараты разных групп – бензодиазепиновые транквилизаторы, антидепрессанты, некоторые нейролептики и антиконвульсанты. Они также оказывают благоприятное воздействие на очаги повышенной возбудимости и “застойную” циркуляцию нервных импульсов.
Антидепрессанты в той или иной степени блокируют обратный захват норадреналина (НА) и серотонина и оказывают анксиолитическое, тимоаналептическое и седативное действие [1,23,25,35].
Для коррекции психоэмоционального состояния необходимо также использовать психотерапию, в том числе направленную на изменение личностных отношений к психотравмирующим факторам.
Клиниконейрофизиологическая диагностика вегетативных пароксизмов помогает установить избыточность или недостаточность функционирования эрготропных (симпатических) центров. Влияние на эрготропную систему оказывает ПИРРОКСАН. ПИРРОКСАН – обладает центральным и периферическим – адреноблокирующим действием [8,23,24].
Проникает через гематоэнцефалический барьер в диэнцефальной зоне и подавляет эффекты, связанные с чрезмерным возбуждением заднего гипоталамуса [18].
Он снижает общий симпатический тонус, обладает легким седативным и антитревожным действием, нормализует терморегуляцию и обмен катехоламинов [8,24]. Назначается при вегетативном пароксизме симпатоадреналового характера в начальной стадии заболевания (до 5 лет).
По нашим наблюдениям при его применении у таких больных отмечается улучшение самочувствия, нормализация показателей ВКВП и гемодинамики, снижается частота обострений.
Таким образом, возникновение вегетативных пароксизмов связанно с многофакторными воздействиями, каждое из которых предопределяет необходимость дифференциального использования определенных фармакологических средств.
Клиническая диагностика и дифференциация вегетативных пароксизмов должна подтверждаться в достаточной мере типичными изменениями ВКВП, РЭГ, показателей ортостатической пробы.
Лечебный курс должен составлять не менее 1-2 мес и соответствовать степени тяжести и форме вегетативного пароксизма.
Лечение вегетативных пароксизмов
Вегетативные пароксизмы плохо поддаются терапии и требуют комплексного подхода. Важно обеспечить не только качественную медицинскую помощь в момент приступа, но и между ними. Как правило, приступы имеют определенную периодичность, и зная ее, следует назначать эффективное лечение в период ремиссии.
Лечение при вегетативном кризе зависит от того, какой отдел нервной системы преобладает, и сопутствующей симптоматики. Вегетативные пароксизмы обычно купируются приемом следующих медикаментов:
- а-адреноблокаторы – эффективны при повышении артериального давления;
- симпатолитики – применяются при разностороннем вегетативном кризе;
- седативные средства
- антидепрессанты;
- транквилизаторы;
- нейролептики.
Обязательно лечение вегетативных пароксизмов предполагает профилактический прием лекарств между возникновением приступов. Это позволяет уменьшить их интенсивность и ускорить процесс восстановления. Особенно важно принимать терапию в период повышенного физического или умственного напряжения – перед экзаменами, серьезными встречами, соревнованиями и пр.
Положительный результат также наблюдается от психотерапии. Работа со специалистом позволяет уменьшить депрессивные проявления, повысить устойчивость к стрессам. Также назначается ЛФК, массаж, физиопроцедуры.
Список литературы
Источник: https://www.proroxan.ru/publication/vegetativnye-paroksizmy
Вегетососудистая дистония — как снять приступ ВСД
Вегетососудистая дистония (ВСД) — это хроническое расстройство работы вегетативной нервной системы. Патология характеризуется периодическими внезапными приступами — пароксизмами. Симптоматика кризов самая разнообразная — от внезапной головной боли или тахикардии до потери сознания или панических атак. В эти моменты очень важно взять себя в руки и привести свое состояние в норму. Как снять приступ ВСД и стабилизировать работу всех систем, разбираем ниже.
- сбои в работе сердца. Сердцебиение становится учащенным или замедленным;
- паническая атака;
- одышка по типу астмы и учащение дыхания;
- головокружение и слабость;
- судороги;
- потеря сознания;
- скачки артериального давления;
- усиленное потоотделение;
- снижение температуры тела и озноб.
Как справиться с приступом?
В зависимости от того, с какой формой криза имеется дело, ее устранение будет происходить по-разному. Приступ ВСД может возникать как днем, так и ночью. Больные воспринимают ночные проявления хуже, так как они кажутся более выраженными.
Если речь идет о легкой форме, справиться с ней можно и в домашних условиях. Для этого, первоначально стоит принять мысль, что проявляемые признаки не смертельны, и на них можно повлиять.
Чтобы устранить неприятные проявления, достаточно прогуляться на свежем воздухе, выпить травяного чая, прилечь полежать.
Если же это криз средней тяжести или в тяжелой форме. Здесь не обойтись без приема медикаментов. Но для этого необходимо обратиться за помощью к специалистам. После проведения дополнительной диагностики устанавливается диагноз и назначается лечение. Чаще всего назначают применение транквилизаторов, антидепрессантов.
Люди, страдающие от постоянного вегетативного криза, предчувствуют начало очередного приступа. Если есть возможность, стоит отвлечься на какое-то дело, иногда это действительно помогает. Но если приступа не избежать, чтобы облегчить состояние, стоит придерживаться некоторых рекомендаций:
- расстегнуть верхние пуговицы одежды для доступа свежего воздуха, если возможно, открыть окно;
- присесть на стул, а лучше прилечь, если это острая форма криза, поднять высоко ноги для притока крови к голове;
- выпить успокоительное;
- успокоиться, подождать пока приступ пройдет.
Если человек нашел у себя подобные проявления, чтобы облегчить свое состояние, ему необходимо отказаться от некоторых действий, которые будут только усугублять состояние.
Медикаментозное устранение приступов ВСД
Самостоятельно принимать те или иные лекарственные средства не следует. Их должен рекомендовать доктор, основываясь на первопричине, которая спровоцировала развитие ВСД.
Так, может потребоваться прием препаратов, повышающих или понижающих артериальное давление, либо применение лекарственных средств для нормализации функции щитовидной железы.
Врачи для лечения приступов ВСД активно используют такие методы, как:
Прием витаминно-минеральных комплексов;
Не допускать перегрева на солнце.
Как справиться с ночным приступом?
Внимания требуют моменты, когда необходима скорая помощь в домашних условиях при ВСД – ночные приступы. Распространенное явление, характерное как для подростков, так и для взрослых людей.
При этом паникует сам больной, что с ним среди ночи происходит что-то страшное. Могут растеряться и те, кто в этот момент находится рядом.
Поэтому близким необходимо знать, как бороться с приступами вегетососудистой дистонии (ВСД) и облегчить ее симптомы в ночное время.
Эпизод, как правило, начинается поздно, около трех часов и проявляется в различной степени. Легкий вариант – кошмары, беспокойный сон с частым пробуждением и проблемным последующим засыпанием. В более тяжелых случаях человек просыпается с чувством страха, способным перерасти в паническую атаку.
Появляется ощущение лихорадки, нехватки воздуха, развивается головная боль. Симптомы панической атаки преодолеваемы с помощью простых седативных препаратов на натуральной основе, расслабления и специальной дыхательной гимнастики.
Расположившись удобно, человек должен закрыть глаза и совершать глубокие вдохи и выдохи. Постепенно это поможет ему расслабиться и уснуть.
Если признаки синдрома выражены сильнее, у больного сильно повысилось или понизилось давление, наблюдаются боли в груди, необходимо вызвать «скорую помощь». Пытаться самостоятельно нейтрализовать подобное состояние нельзя.
Симптоматика может быть вызвана как проявлением ВСД, так и другой болезнью. В таком случае принятые препараты и задержка с врачебной помощью, способны причинить здоровью вред.
Если признаки синдрома выражены сильнее, у больного сильно повысилось или понизилось давление, наблюдаются боли в груди, необходимо вызвать «скорую помощь». Пытаться самостоятельно нейтрализовать подобное состояние нельзя.
Разновидности вегетососудистого криза
Часто приступ ВСД именуют панической атакой, поскольку термин передает состояние, в котором пребывает человек. У одного больного повторяющиеся кризы имеют схожие признаки.
Различие заключается только в их интенсивности, продолжительности, частоте повторения. Какие именно неприятные ощущения возникнут – зависит от доминирования работы парасимпатической, симпатической нервной системы, а также от типа патологического состояния – симпатоадреналового, вагоинсулярного, смешанного.
Приступы вегетососудистой дистонии могут начаться из-за внезапного выброса большого количества гормона адреналина. При этом больной испытывает:
- повышенную тревожность;
- сильное сердцебиение;
- одышку, нехватку кислорода;
- зябкость;
- тремор.
Внешне видно, что кожа лица бледнеет. Возможен скачок артериального давления, а после него – резкая слабость. Дополняется все возникновением паники, страхом смерти. Это типичный приступ ВСД.
С приближением окончания приступа активизируется работа почек, выделяется много светлой мочи. Давление постепенно нормализуется. Слабость сохраняется еще 2–3 дня.
Вагоинсулярный тип
Такой вегетативный криз – реакция организма на мощный выброс гормона, вырабатываемого поджелудочной железой – инсулина. Следствием этого становится сильное снижение уровня глюкозы – гипогликемия.
Симптомы, сопровождающие криз, выражены ярко. Человек чувствует:
- головокружение, вплоть до обморочного состояния;
- резкую слабость;
- тошноту;
- обильное слюнотечение;
- потливость.
Могут появиться другие неприятные ощущения – боли, рези в животе, активизация перистальтики кишечника. Она обычно сопровождается вздутием, громким урчанием, бурлением в животе.
Из-за резкого прилива крови кожа краснеет, больному становится жарко. Артериальное давление при таком виде вегетативной реакции обычно понижается. Уменьшается частота сердечных сокращений, зрачки становятся суженными (миоз). Страх смерти также характерен для этой формы панической атаки.
Знаком того, что атака подходит к концу, становится позыв на дефекацию. Стул жидкий, обильный. Слабость, апатия сохраняются до недели.
Приступ ВСД – это внезапное нарушение в работе вегетативной нервной системы, которое проявляется в сбоях работы многих систем организма, в том числе, пищеварительной, сердечно-сосудистой, центральной нервной.
Причины приступов
Вегето-сосудистая дистония может длительное время не проявлять себя, либо проявляться в редких случаях, но при воздействии определенных причин наступает приступ ВСД. К этим причинам относятся:
- Психологические травмы и стрессы;
- Ушибы позвоночника;
- Злокачественные опухоли;
- Инфаркты и инсульты;
- Черепно-мозговые травмы;
- Заболевания эндокринной системы;
- Травмы при родах;
- Гормональный дисбаланс в организме;
- Наследственный фактор.
Чаще всего паническая атака, как главенствующий синдром, порождает ВСД криз, развивающийся на фоне переутомлений в физическом или психологическом плане.
Кризовое состояние развивается и при серьезных изменениях в режиме сна и распорядке дня. В развитии кризовых состояний играет роль повышенная концентрация и неадекватная секреция ацетилхолина, адреналина и стероидных гормонов. В зависимости от того, какое из этих веществ преобладает в крови на момент криза, составлена классификация кризов из четырех разных состояний.
Такому приступу часто способствуют резкие смены положения – быстро встав или повернув голову, больной ощущает тошноту и рвоту, потемнение в глазах и головокружение. Кризовым состояниям характерны резкие перепады артериального давления.
Гипервентиляционный
Характеризуется высоким артериальным давлением, увеличением частоты дыхательных движений. Больной чувствует внезапную одышку, недостаток воздуха, большое напряжение в голенях, стопах, плечах. Отмечается усиленное сердцебиение, тахикардия.
Больной в кризовом состоянии ощущает дискомфорт в грудине и голове, повышается артериальное давление, частота сердечных сокращений увеличивается. Конечности становятся холодными, выступает холодная испарина. Больной чувствует страх, обеспокоенность, тревогу.
Вагоинсулярный
Из-за расширения сосудов снижается артериальное давление. Больной при приступе чувствует резкую слабость, тошноту, нехватку кислорода. Ощущается головокружение и приливы жара. Состояние облегчается в лежачем положении.
В зависимости от тяжести, приступ может длиться несколько минут или час. Средняя тяжесть приступа характеризуется длительностью до пяти часов, тяжелые приступы длятся и до восьми часов. Иногда длительность приступа может достигать нескольких дней, тогда говорят о тяжелом затяжном кризовом состоянии вегето-сосудистой дистонии.
Синдром нейроциркуляторной дистонии все чаще встречается как среди молодых людей, так и среди тех, кому уже давно не двадцать лет. По статистике им страдают 80% населения, однако, симптомы ВСД проявляются лишь у трети. Что же такое синдром вегето-сосудистой дистонии?
По мнению ученых, ВСД – это не болезнь. Это всего лишь совокупность клинических симптомов, возникающих из-за сбоев в работе ВНС. Какие именно признаки синдрома нейроциркуляторной дистонии проявятся у больного, зависит от того, какой отдел его ВНС пострадал (парасимпатический или же симпатический).
ВСД — это совокупность клинических симптомов, которые возникают в результате нарушения работы вегетативной нервной системы человека
Приступ ВСД
Синдром нейроциркуляторной дистонии может протекать бессимптомно. Человек может даже не подозревать о его наличии, однако же, под воздействием некоторых факторов синдром ВСД может оповестить человека о своем существовании в самых ярких красках. Так, у больного могут начать потеть конечности, появиться головные и сердечные боли, возникнуть тошнота и рвота. Все эти признаки говорят о том, что у человека произошел приступ вегето-сосудистой дистонии.
Патогенез криза ВСД
Сбой в ВНС может возникнуть вследствие:
- родовых травм;
- стрессов;
- сотрясения мозга;
- курения и злоупотребления спиртными напитками;
- неправильного образа жизни;
- неврологических болезней;
- гормональной перестройки оранизма;
- резкой перемены погоды;
- генетической предрасположенности;
- эмоциональных перегрузок;
- эндокринных болезней;
- травм позвоночника.
ВСД возникает по разным причинам, в том числе и из-за неправильного образа жизни, переутомления, физической усталости
Сбой работы отделов ВНС проявляется в срыве выделений гормонов медиаторов, надпочечников, а также других желез. Из-за этого-то и возникают все симптомы кризов ВСД.
| Вид криза вегето-сосудистой дистонии | Как себя проявляет |
| Вагоинсулярный | Нарушается функционирование парасимпатического отдела. В кровь поступает значительное количество инсулина, в то время как уровень сахара резко снижается. Сначала больной начинает ощущать общую слабость организма. Затем у него появляется головокружение и тошнота, ему начинает не хватать воздуха. Снижается кровяное давление, становится реже частота сердцебиения. Больной начинает сильно потеть. У него может возникнуть рвота. |
| Вегетативно-вестибулярный | Человек также может начать испытывать головокружение, тошноту. Его главным отличием от предыдущего приступа нейроциркуляторной дистонии является то, что во время него могут начать происходить скачки кровяного давления, которое может как резко повышаться, так и понижаться. |
| Симпато-адреналовый | Из-за сбоя, произошедшего в симпатическом отделе, в кровь начинает быстро и в большом количестве поступать адреналин. При этом кризе ВСД симптомы следующие: боль в области сердца, учащенный пульс, головные боли, высокое артериальное давление, озноб. Кроме того, у больного во время этого приступа возникает странное возбуждение, появляется чувство тревоги, беспокойства, ощущение онемения конечностей. |
| Гипервентиляционный | Больному начинает не хватать воздуха, из-за чего он начинает чаще дышать. У него развивается тахикардия, повышается кровяное давление, напрягаются мышцы стоп, предплечий, голеней, кистей. |
Предлагаем ознакомиться: Кардиомагнил — инструкция, показания, применение
Существует отдельная классификация приступов вегето-сосудистой дистонии
Кроме того, приступы ВСД бывают:
- гипертензивные. Его симптомы следующие: повышенное кровяное давление (около 140-180 мм. рт. ст.), учащенный пульс (примерно 110-140 ударов в минуту), пульсирующие головные боли, высокая температура (38-39 градусов), боль в грудной клетке, присутствие непонятного волнения;
- гипотензивные. Во время этого приступа кровяное давление снижается до 90-50 мм. рт. ст., пульс становится реже 45-50 ударов в минуту. Также появляется слабость во всем теле, возникает ощущение нехватки воздуха, удушья. Появляются боли в животе и в сердце; к голове подступают приливы жара; возникает тошнота, рвота, а также головокружение. Возможна потеря сознания во время приступа;
- кардиологические. Во время него больному начинает недоставать кислорода. У него появляется боль в области грудины, сбивается сердечный ритм, происходят остановки в сердцебиение; может возникнуть аритмия. Ему начинает казаться, что у него скоро разорвутся сосуды сердца.
Так как приступ может произойти в любой момент, то знакомым человека, страдающего нейроциркуляторной дистонией, необходимо знать, как правильно оказывать ему помощь при ВСД.
Сколько будет длиться приступ ВСД, зависит от степени его тяжести.
Так, если это легкий криз, то его продолжительность составит примерно 15 минут. Во время такого приступа вегето-сосудистой дистонии симптомы практически никак себя не проявляют. Астении после него не бывает.
Если у больного произошел криз средней тяжести, то длиться он будет не менее часа. При таком приступе ВСД симптомы не смогут остаться незамеченными. Их очень много. Плюсом к этому, сразу после криза начинается астения. Ее длительность составляет 24-36 часов.
Приступ ВСД как снять
Приступ ВСД, как снять его, зависит от индивидуальных симптомов. Однако, исходя из общей характеристики панической атаки, можно рекомендовать несколько приемов снятия приступа.
Общее описание приступа можно представить, как внезапное ощущение тревоги, страха, паники, дезориентации в пространстве, сопровождающееся спазмом мышц и сосудов тела: бронхов, диафрагмы, сердца, плечевого пояса.
Спазм может проявляться прерывистым дыханием, удушьем или ощущением нехватки воздуха, учащенным пульсом, болями в области сердца, изменением артериального давления, ознобом, судорогами, головокружением, иногда обмороком, а также тошной, рвотой и болями в животе.
Приступы ВСД рассматриваются как проявление расстройства вегетативной нервной системы, состоящей из двух подвидов: симпатической и парасимпатической.
Ускорение сердечного ритма является результатом стимуляции сердца симпатической нервной системой, поэтому излишнее нервное напряжение или негативные мысли, страхи приводят к сужению кровеносных сосудов и уменьшают питание организма кровью.
А поскольку человек обладает механизмами самозащиты, организм сразу же реагирует на нехватку питания ускорением сердечного ритма и приступом панической атаки.
Если в результате комплексного медицинского обследования исключены поражения внутренних органов, и поставлен диагноз вегето-сосудистой дистонии, можно предложить семь приемов по снятию симптомов.
Приступ ВСД, как снять симптомы панической атаки:
- При первых ощущениях приближающегося приступа сесть или лечь, если возможно, и постараться расслабиться.
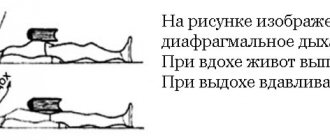
2. Вдохнуть животом, то есть диафрагмой, если не перехватило дыхание. Затем сделать длинный выдох и затаить дыхание. Как можно дольше не вдыхать.
Тем самым снизится гипервентиляция и увеличится концентрация углекислого газа в крови, что расширит кровеносные сосуды и снимет спазм мускулатуры.
Можно подышать в пакет, банку или сложенные в пригоршню ладони.
3. Выпить стакан теплой воды с сахаром или медом. Это позволит насытить мозг глюкозой, уровень которой во время приступа резко падает.
4. Умыться холодной водой, если позволяет состояние.
5. Улыбнуться, механически растянуть губы в улыбке несколько раз. Тем самым вы «обманете» свой мозг, и он отреагирует положительными эмоциями, как на полноценную улыбку, что успокоит вас.
6. Прочитать молитву, например, «Отче наш», если вы в сознании и можете это сделать.
7. Перевести внимание со своего состояния на воспоминание приятной «картинки», например, отдыха на море или нежных объятий любимого человека и т. д.
Если ваше состояние во время панической атаки не позволяет сделать ни одно из рекомендуемых действий, смиритесь с симптомами и ждите, когда «отпустит».
При этом, помните, что приступ не опасен, и не может привести вас к смерти или к тяжелому заболеванию (если, конечно, вы обследовались и знаете, что ваша ВСД – просто невроз – функциональное нарушение).
На вопрос: «Приступ ВСД, как снять?» медицинские работники скорой помощи отвечают, что при таких приступах экстренная помощь не нужна, а пациент должен заниматься профилактикой проявлений своего невроза.
Профилактика приступов ВСД заключается, в первую очередь, в осознании их причины, и изменении своего мышления, принципов поведения.
Основной принцип нашего мышления – негативизм, а поведения – вечная гонка за материальными выгодами. Такое мышление и поведение напрягают биоэнергетическую оболочку нашего тела. Тело управляется мозгом, а мозг – эмоциями.
Мы живем в постоянном напряжении, вот наш мозг и старается защитить тело от разрушения такими приступами – разрядками.
Помогите себе сами, подумайте и отпустите свою спешку. Куда спешить, жизнь дана, чтобы ценить то, что имеешь, чтобы быть счастливым здесь и сейчас.
А вечные гонки за материальными благами, вечные страхи за себя и близких, вечная борьба с ветряными мельницами утомляют, изнашивают организм и интеллект.
Уже давно научно доказано, что наше сознание – это тончайшая и динамичная форма энергии, которая свободно течет в нашем организме и сообщается с энергией Вселенной. Поэтому наши страхи и мысленные образы становятся реальными событиями, то есть материализуются.
Какая мысль у вас возникла, такая и отразилась во Вселенной (а Вселенная – без эмоций принимает вашу мысль однозначно). Пожелаете сгоряча, себе или другим чего-нибудь плохого, именно это плохое к вам и возвращается.
Необходимо учиться мыслить положительно. Здоровье и наше мышление определяют друг друга. Об этом можно прочитать по ссылке.
Ваши приступы посланы вам Вселенной (Богом) для того, чтобы вы переосмыслили свое отношение к себе и миру, и перешли на более высокий уровень саморазвития.
В профилактике приступов ВСД особую роль играет освоение техники расслабления, другими словами, медитации.
Более подробно о симптомах и профилактике приступов ВСД как снять их поговорим в следующей статье.
Если у вас возникли вопросы, предложения или пожелания, направляйте их мне с помощью формы обратной связи, которая есть на сайте, указав ваше имя и e-mail.
Не паникуйте! Обследуйтесь! Читайте, думайте и меняйте свои мысли!
На вопрос: «Приступ ВСД, как снять?» медицинские работники скорой помощи отвечают, что при таких приступах экстренная помощь не нужна, а пациент должен заниматься профилактикой проявлений своего невроза.
Первая помощь
Неправильно оказанная первая помощь больному в кризовом состоянии может вызвать новую волну приступа вегето-сосудистой дистонии, с еще более выраженными симптомами и продолжительностью.
Помощь оказывают симптоматическую, то есть, направленную на устранение симптомов.
- Больному во время приступа нужно обеспечить полный покой в психологическом плане – нервничать, торопиться и паниковать в этом случае не стоит, так как это может усугубить состояние.
- Необходим также и физический покой, когда больной принимает лежачее положение. Под ноги нужно положить подушку или сложенное одеяло – так обеспечивается усиленное кровоснабжение головного мозга. Комнату, в которой находится больной, нужно хорошо проветрить.
- Среди лекарственных препаратов на первых порах приступа следует отдавать предпочтение максимально натуральным – настойкам. Например, принимают двадцать капель валокордина или корвалола, лучше растворить их в стакане воды.
- Также рекомендуется медленно опустить ноги в теплую, но не горячую воду.
Более серьезные препараты принимают только в случае ухудшения состояния больного и кризового состояния. В случае развивающегося криза первое, что делать – вызывать бригаду скорой помощи, так как причины криза могут быть и бытовыми, и достаточно опасными, угрожающими жизни больного.
Для обеспечения доступа свежего воздуха больному нужно открыть окно.
Если у человека случился пароксизм, в первую очередь его нужно успокоить. Доктора рекомендуют разговаривать с больным, чтобы отвлечь его от мыслей о приближающейся смерти и настигающей симптоматики. Самому пациенту важно помнить, что это всего лишь приступ, который через определенное время пройдет. После этого следует расстегнуть тесную одежду и выйти на воздух, чтобы обеспечить поступление кислорода в легкие.
После этих манипуляций потребуется принять горизонтальное положение и приподнять нижние конечности. Такая поза способствует поступлению крови к головному мозгу. Лицо пациента следует сбрызгивать холодной водой. Когда человек начинает терять сознание, нужно воспользоваться нашатырным спиртом. Если такой возможности нет, допустимо прибегнуть к помощи одеколона с резким запахом.
Затем нужно дать больному «Корвалол». Когда приступ сопровождается повышением показателей артериального давления, первая помощь при ВСД предполагает употребление лекарства, которое поможет его снизить. При повышенном же давлении алгоритм действий обратный. Чтобы нормализовать биение сердца, рекомендуют надавить на глаза.
Как лечить приступы вегето-сосудистой дистонии?
Сбой вегетативной нервной системы получил определение приступ ВСД. Организму человека сложно переносить стрессы и физические нагрузки, поэтому может возникнуть ВСД – сердечное заболевание для которого характерны функциональные сбои в работе сердца и вегетативной системы.
Присутствие данного заболевания приводит к появлению приступов, требующих превентивных мер в виде медикаментозной терапии. В зависимости от классификации приступа доктор приписывает комплексное лечение.
- Причины
- Кризы ВСД
- Типы приступов
- Распознаем приступ ВСД
- Как распознать в первые минуты
- Действия во время приступа
- Что делать после купирования приступа
- Лечение
- постоянные стрессовые ситуации и неврозы;
- повреждение позвоночного столба;
- перенесенные инсульты;
- заболевания щитовидной железы;
- наследственная предрасположенность;
- гормональный сбой;
- травмирование головного мозга;
- наличие опухолей в организме;
- заболевание надпочечников.
Лечение обострений ВСД
На сегодняшний день при лечении обострений ВСД применяется ряд консервативных методик:
- медикаментозная терапия;
- психологическая коррекция;
- акупунктура;
- гидротерапия;
- траволечение.
Безусловно, лечение обострений проводится в комплексе, включающем в себя несколько из вышеуказанных методов.
Безусловно, лечение обострений проводится в комплексе, включающем в себя несколько из вышеуказанных методов.
Первая помощь при приступе вегетососудистой дистонии
В случае обострения хронической вегетососудистой дистонии (ВСД), важно точно знать, как справиться с приступом и снять все главные симптомы дома, без помощи врачей.
Ведущим условием является проработка проблемы. Избавиться от синдрома можно только после того, как будет выявлена и устранена причина, провоцирующая начало кризов.
Помочь в этом способен курс занятий с психологом. Он позволит заранее спрогнозировать возможное обострение проблем на фоне каких-либо жизненных событий, переживаний и подобрать способ избавления от них.
Напомним: чтоб говорить о наличии вегетососудистой дистонии, сначала нужно исключить органическую патологию сердца, сосудов, мозга. Для этого потребуется пройти комплексную диагностику организма.
Членам семьи больного стоит знать, что делать при приступе вегетососудистой дистонии (ВСД), как его купировать, облегчить или убрать симптомы.
Помочь в этом способен курс занятий с психологом. Он позволит заранее спрогнозировать возможное обострение проблем на фоне каких-либо жизненных событий, переживаний и подобрать способ избавления от них.
Диагностика
Перед назначением комплексного лечения врач обязательно проводит исследование организма.
Для обследования пациента врач может выбрать процедуру МРТ.
УЗИ сердца и электрокардиограмма помогает выявить проблемы в сердечно-сосудистой системе. Часто делают эхограмму головного мозга, МРТ, КТ и ЭЭГ, чтоб охарактеризовать работу нервной системы. Дополнительно проводят исследование ЖКТ и позвоночника для выявления причины возникновения болезни. Обязательно проверяют кровенаполнение сосудов и их тонус. Пациента также направляют на консультацию с психотерапевтом.
Вегетососудистая дистония — как снять приступ ВСД
Вегетососудистая дистония (ВСД) — это хроническое расстройство работы вегетативной нервной системы. Патология характеризуется периодическими внезапными приступами — пароксизмами. Симптоматика кризов самая разнообразная — от внезапной головной боли или тахикардии до потери сознания или панических атак. В эти моменты очень важно взять себя в руки и привести свое состояние в норму. Как снять приступ ВСД и стабилизировать работу всех систем, разбираем ниже.
Клиническая картина дистонии при кризе меняется в зависимости от пострадавшей на конкретный момент системы. А поскольку вегетативная НС отвечает за работу сердца, регуляцию температуры тела, частоту и ритмичность дыхания, нормализацию АД, то симптомы приступа проявляются по-разному. Это могут быть внезапно начавшиеся:
Как проявляется ВСД
Вегетососудистую дистонию отличает непостоянство признаков, зависящих от степени тяжести недуга. Они бывают постоянными или периодическими. При остром течении ВСД признаки недуга проявляются ежедневно.
Периодичность симптомов зависит от вида и характера патологии. Очень часто признаки ВСД путают с похожей симптоматикой заболеваний других органов. Врачу бывает очень трудно поставить правильный диагноз.
К периодически возникающим симптомам криза ВСД относят:
- приступы паники;
- болевой синдром головы, носящий изменчивый характер: внезапно возникает и уходит;
- учащение сердечного ритма;
- затекание конечностей;
- повышенная потливость;
- нарушение дыхательной функции;
- вялость, астения;
- нарушение сна;
- повышение тревожности.
Часто приступ вегетососудистой дистонии сопровождается сердечной болью, отдающей в левое предплечье, верхнюю конечность, под лопатку.
Вышеуказанные симптомы вегетативного криза могут появляться и исчезать, затем снова возвращаться. Это связано с индивидуальными особенностями организма. Ярче всего признаки ВСД проявляются в жару.
Необходимая профилактика
Чтобы препятствовать возникновению приступов, необходимо придерживаться некоторых правил:
- полноценный сон;
- достаточный отдых;
- по возможности избегать стрессовых ситуаций;
- употреблять достаточное количество воды;
- заниматься спортом (йога, гимнастика);
- иметь при себе седативные препараты;
- стараться не допускать перенапряжения в физическом, эмоциональном и умственном планах;
- отказаться от вредных привычек;
- придерживаться рекомендаций врача.
Чтобы не допустить развития приступов вегетососудистой дистонии или уменьшить их частоту, нужно придерживаться следующих рекомендаций:
- Достаточно времени выделять на отдых.
- Соблюдать режим дня.
- Стараться избегать стрессовых ситуаций.
- Не допускать перегрева на солнце.
- Всегда иметь при себе бутылку с чистой негазированной водой.
- Не выходить из дома без седативных лекарственных препаратов.
- Вести здоровый образ жизни.
- Отказаться от вредных привычек.
- Если доктор назначает прием лекарственных средств, то необходимо четко следовать его рекомендациям.
- Категорически нельзя допускать умственного и физического перенапряжения.
Важно придерживаться правильного питания, что позволит не только предотвратить приступы ВСД, но и уменьшить степень их выраженности.
Автор статьи:Соков Андрей Владимирович | Врач-невролог
Образование: В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Другие врачи
‹
6 мифов о ГМО: правда, о которой не принято говорить (научные объяснения)
7 запахов тела, говорящих о болезнях
›
Для предотвращения повторных приступов следует соблюдать несколько важных правил:
- Курс прописанных невропатологом препаратов должен быть закончен полностью, даже после улучшения бросать его нельзя.
- Избегайте стрессовых ситуаций, например, не вступайте в полемику, не водите слишком быстро автомобиль.
- Избавьтесь от курения и злоупотребления алкоголем. Кроме того, препараты, лечащие ВСД, нередко назначаются для купирования синдрома отмены при алкогольной и никотиновой зависимости.
- Избегайте длительного нахождения на открытом солнце в летний период.
- Следите за правильностью рациона и полноценностью режима сна.
Пациенту с подобным состоянием необходимо всегда при себе иметь наиболее эффективный в его случае препарат для купирования приступа, подобранный с врачом, а также успокаивающие, например, Корвалтаб, Валериану или Валидол в таблетках.
Профилактические меры при кризах вегетососудистой дистонии играют немаловажную роль. Начинать нужно с коррекции режима трудовой деятельности и отдыха. Следует избегать переутомления не только физического, но и умственного. Рекомендуется исключить из своего рациона жареное, копченое и маринованное.
При учащенных приступах ВСД стоит всегда иметь при себе успокаивающие средства и обезболивающие на случай возникновения мигрени.
Важно своевременно консультироваться у врача, а также заниматься физическими упражнениями, так как это позволит снизить частоту проявлений кризов ВСД.
К дополнительным профилактическим мерам относятся:
- избегание чрезмерно палящего солнца;
- выполнение самомассажа головы и области шеи;
- принятие контрастного душа.
Профилактика вегетососудистой дистонии подразумевает комплексное лечение. Следует совмещать сразу несколько способов, так как единичные варианты не дадут видимых результатов.
Помните слова Сократа: «Здоровье не всё, но всё без здоровья ничто». Берегите свое здоровье, придерживайтесь рекомендациям врачей, и вы сможете надолго забыть о таком диагнозе как вегетососудистая дистония.
Нормализовать работу сосудистой, вегетативной нервной системы трудно без помощи опытного невролога.
Он пояснит, как бороться с недомоганием, назначит специальные препараты для мозгового кровообращения, а также успокоительные седативные средства, если есть необходимость.
Принимают их, даже когда самочувствие нормальное, не дожидаясь очередного обострения. Если выпить лекарство после начала атаки, немедленного эффекта не последует – большинство таблеток действует, в отличие от внутривенных инъекций, спустя несколько часов.
- Чтобы избежать внезапного снижения уровня глюкозы, чувствуя приближение проблемы, выпейте стакан теплой воды, чая с растворенной чайной ложкой меда или сахара. Еще один вариант – съешьте сладкую конфету. Результатом станет приток источника энергии – глюкозы – к мозговым структурам. Кроме того, состоится выброс порции серотонина – гормона, улучшающего настроение, приводящего к релаксации. Однако подобный способ вряд ли подойдет людям, страдающим диабетом (им стоит быть осторожными).
- Действенное средство, которое рекомендуют врачи больному, борющемуся с паническими атаками – ежедневные продолжительные прогулки на свежем воздухе. Причем совершать их следует, независимо от самочувствия, настроения, погоды.
- Если позволяет здоровье, рекомендованы дозированные физические нагрузки, предусматривающие упражнения без резкой смены положения тела (оздоровительное плавание, йога). Однако чаще всего больные предпочитают пешую ходьбу.
- Массаж головы, затылка, сделанный самостоятельно, стимулирует прилив крови, одновременно остановив развитие неприятных симптомов. Стоит заставить себя улыбаться – сигнал от мышц лица поступит к мозгу, стимулировав выработку гормона радости. Страх, паника отступят.
Зацикливаться, постоянно думать о болезненном состоянии – только ухудшать его. Постарайтесь отвлечься, заняться интересными делами или даже привычными – уборкой, легкой работой.
Сделать вегетативные кризы редкими можно, придерживаясь правильного распорядка дня, высыпаясь и радуясь мелочам.
Метки: первый, помощь, приступ
Об авторе: admin4ik
« Предыдущая запись