Медуллобластома головного мозга – злокачественное новообразование, берущее начало из эмбриональных клеток в зоне задней черепной ямки, где находится средняя линия мозжечка. Чаще всего опухоль данного вида диагностируется в детском возрасте, у взрослых встречается значительно реже. Комплексное лечение предполагает оперативное удаление медуллобластомы, назначение химио- и лучевой терапии.
Что такое
Медуллобластома имеет множество названий: нейроспонгиома, гранулобластома, нейроспонгиобластома, саркоматозная глиома, сферобластома, эмбриональная нейроглиоцитома, изоморфная глиобластома. Все эти термины означают одно и то же заболевание – раковая опухоль центральной нервной системы.
Локализуется новообразование на средней части мозжечка, на так называемом черве. Если патология начинает развиваться после 6 лет, то опухоль образуется под наметом мозжечка, стремительными темпами поражает червь и разрастается на всю полость четвертого желудочка мозга.
Характерной чертой патологии считается быстрое распространение метастазов по линии прохождения спинномозговой жидкости (ликвора). Стремительное разрастание опухоли ухудшает отток ликворной жидкости, в результате чего увеличивается давление внутри черепной коробки и формируется ярко выраженная внутричерепная гипертензия.
Проведение гистологического анализа дает возможность обнаружить большое количество низкодифференцированных, овальной формы эмбриональных клеток, которые обладают тонкой цитоплазмой и гиперхромным ядром.
Классификация
При назначении лечения учитывается вид и месторасположение новообразования. Наиболее часто используется несколько видов классификаций.
В зависимости от локализации:
- Опухоль в черве мозжечка (медуллобластома желудочка) – обнаруживается в 80% случаев.
- Опухоль обоих полушарий – диагностируется в 20%, наиболее распространениа у детей после 6-ти лет.
По гистологической структуре :
- Классическая медуллобластома – в состав входят клетки мышечной ткани.
- Медулобластома с глиальной дифференцировкой.
- Низкодифференцированная – характеризуется стремительным ростом и агрессивностью.
- Меланотическая – состоит из нейроэпителиальных клеток, структура которых из меланина.
- Десмопластическая – отличается более высокой плотностью, содержит элементы соединительной ткани и огромное количество мелких сосудов.
- Липоматозная – структура из жировых клеток, имеет благоприятный прогноз относительно других видов.
- Анапластическая – характеризуется стремительным распространением мутированных клеток.
Классификация метастазов по системе Чанга
Метастазирование и степень распространенности метастаз определяется по классификации Чанга:
- М0 — метастазов нет.
- М1 — аномальные клетки в малом количестве выявляются в спинном мозге.
- М2 – опухолевые клетки обнаруживаются в мозжечке, в третьем, четвертом желудочке головного мозга.
- М3 – раковый процесс с распространением метастаз поражает спинной мозг.
- М4 – метастазы присутствуют в экстраневральной области.
Врач может говорить о прогнозах на будущее может, исходя из вида новообразования, размера, стадии поражения и распространенности.
Прогноз выживаемости
Лечение медуллобластомы во многом зависит от стадии, на которой был обнаружен рак. Больных разделяют на две группы, согласно прогнозу выживаемости. В первую входят пациенты на стадии Т1 или Т2 М0. В этом случае при тотальном радикальном удалении опухоли успех лечения оценивается достаточно высоко, 75% больных проживут 5 лет или более. Во второй группе больные с Т3, Т4, (4 степени/grade IV) и наличием метастатического процесса разной стадийности, при субтотальном удалении новообразования прогноз выживаемости будет умеренный или плохой. Более трех лет проживут лишь 35% пациентов, при условии адекватного комплексного лечения.
Самые худшие прогнозы у больных с рецидивами или если диагностирована медуллобластома 4 степени. В этом случае большинство больных не проживет более полутора лет.
Причины
До сих пор ученые пытаются выяснить этиологию формирования медулобластомы. Однако на сегодняшний день известны только предрасполагающие факторы, присутствие которых увеличивает риск развития патологии, сюда относятся:
- Детский возраст от 5 до 10 лет. У людей постарше патология чаще выявляется от 20 до 40 лет.
- Мужской пол – судя по статистике, мужская половина человечества страдает от заболевания практически в 3 раза чаще, чем женская.
- Воздействие радиации на организм, перенесенная ранее радиотерапия.
- Регулярный контакт с канцерогенными веществами.
- Наследственная предрасположенность.
- Присутствие таких синдромов, как Тюрко, Горлина, голубых невусов, Рубинштейна-Тейби.
Основной опасностью заболевания является быстрое распространения метастазов, которые неблагоприятно воздействуют на пути оттока ликворной жидкости, что приводит к ухудшению циркуляции. Это нередко провоцирует формирование осложнений, которые ухудшают и без того неблагоприятный прогноз на будущее.
Симптомы
Проявление заболевания отличается в зависимости от очага формирования.
Локализация опухоли в мозжечке:
- «Мозжечковая походка» — больной при ходьбе шире расставляет ноги, размахивает руками, что дает возможность удерживать равновесие.
- Шаткость при ходьбе – пациент отклоняется от прямого маршрута то вправо, то влево (пьяная походка).
- Регулярные травмы – возникают на фоне частых падений больного, особенно при поворотах.
- Ухудшение функции глотания.
- Неконтролируемые движения глазными зрачками, причем очень быстрое (до 300 движений за минуту).
- Нарушение дыхания – возникает в том случае, если новообразование затронуло ствол головного мозга.
- Ухудшение чувствительности ног и рук – при поражении спинного мозга. В более тяжелых случаях возникает паралич.
Поражение одного полушария:
- Повышенная раздражительность.
- Судороги.
- Потеря ориентации в окружающей среде, во времени.
- Взбудораженность.
- Тошнота, рвота.
- Сильные боли головы, особенно по утрам.
Помимо этого, больной перестает узнавать близких, самого себя. С самого начала возникновения метастазов состояние пациента существенно ухудшается, что является отличительной чертой медуллобластомы от других опухолей головного мозга.
Чаще всего первичные очаги дают метастазы непосредственно на центральную нервную систему. Реже могут поражать легкие, печень, костные структуры, происходит это примерно в 5% случаев.
В зависимости от локализации поражения метастазами возникают дополнительные симптомы. При затрагивании печени появляются признаки желтухи и боль в правом подреберье. При вторичных очагах в легких боль появляется в области грудной клетки.
Также следует помнить, что протекание заболевания у взрослых людей менее агрессивное, чем у детей.
Патологическая анатомия и локализация медуллобластомы головного мозга
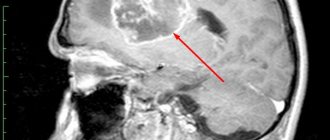
Морфологически опухоль имеет вид узлового новообразования розово-серого цвета, обособленного от здоровых тканей головного мозга. Гистологическая структура медуллобластомы представлена густыми недифференцированными клетками, формирующими правильные или неправильные ряды, напоминающие колонны. Также для этих опухолей свойственно формирование розетковидных структур, образованными патогенными клетками, имеющими кольцевидное расположение. При этом их отростки локализованы в центре, образуя форму, напоминающую розетку.
Для клеток медуллобластомы головного мозга характерна высокая скорость деления (митотическая активность). Клеточные ядра чаще темные большие и круглые, однако, они могут быть овальной или удлиненной формы, или крупные, содержащие мало хроматина, с отчетливо различимым ядрышком.
Строма новообразования пронизана небольшой численностью капилляров. Рост опухоли инфильтративный, т. е. клетки прорастают в соседние ткани головного мозга и его мягкие оболочки. Формирование кист или некрозов для данного вида рака не характерно.
Обратите внимание. Медуллобластомы головного мозга принадлежат к редкому типу злокачественных новообразований ЦНС, для которых характерен метастатический процесс.
Метастазирующие клетки, отделившиеся от опухоли, распространяются в основном через циркуляцию спинномозговой жидкости в ткани головного и спинного мозга, а также их оболочки. Вторичные очаги напоминают небольшие белесые узелки, которые разрастаются. В редких случаях метастатический процесс распространяется за пределы ЦНС.
Локализация медуллобластомы: чаще всего первичная опухоль образуется в области средней линии мозжечка. Это область низа затылка головного мозга, которую называют задней черепной ямкой. Такая локализация обуславливает проявление характерных клинических признаков, потому что мозжечок ответственен за координацию, равновесие и движение.
Диагностика
Для выяснения заболевания требуется провести ряд диагностических мероприятий. В первую очередь невролог назначает общие исследования мочи и крови, а также биохимический анализ крови. Наличие патологических клеток скажется на показателях.
В крови определяются онкомаркеры, если наблюдается нарушение концентрации, то можно заподозрить присутствие раковой опухоли.
Возникает необходимость проведения пункции спинномозговой жидкости, однако подобное исследование дает точные результаты. В 50% случаев при метастазировании в отделы спинного мозга получают отрицательный результат.
По теме
- Нейроонкология
Как болит голова при раке мозга
- Ольга Владимировна Хазова
- 3 декабря 2020 г.
К более точным методам относится нейросонография, но ее применяют только при диагностировании заболевания у маленьких детей, у которых еще не успел закрыться родничок.
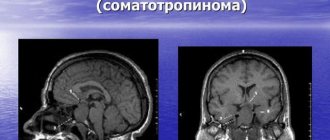
Для выявления патологии у взрослых проводится компьютерная томография, которая дает возможность определить локализацию и размер новообразования.
Для выяснения структурных нарушений мозга и других тканей внутри черепной коробки осуществляется магниторезонансная томография.
Наличие метастазов и их распространенность выявляется с помощью позитронно-эмиссионной томографии.
Лечение
Забор пункции спинномозговой жидкости проводится не всегда, поскольку она относится к хирургическому вмешательству. Любого рода операции на головной мозг становятся причиной постоперационного отека, существенно увеличивается риск проникновения инфекции.
Есть несколько видов хирургического вмешательства, которые назначаются в зависимости от разрастания опухолевого процесса.
Стереотаксическая биопсия
Данная процедура считается целесообразной, если удаление опухолевого узла по каким-либо причинам запрещено. Забор биоматериала проводится не менее чем из 2-х зон мозга.
Подобный метод очень опасен, назначается преимущественно взрослым пациентам, поскольку в четвертом желудочке и мозжечке расположены жизненно важные центры.
Открытая биопсия
Подобная процедура подразумевает проведение трепанации черепной коробки. Результатом является понижение гидроцефального синдрома.
Нередко совместно с открытой биопсией устанавливаются шунты, проводятся дополнительные действия для улучшения оттока ликвора. Такое действия необходимы для того, чтобы выиграть определенный промежуток времени для осуществления радикальной хирургии в будущем.
Хирургическая терапия
Оперативное устранение опухолевого узла может быть полным либо частичным. Подобное лечение проводится для уменьшения размера новообразования, уменьшение размера новообразования, устранение последствий неврологических отклонений.
Также во время процедуры проводится забор биоматериала для проведения гистологического исследования.
Радиотерапия
Может использоваться радиохирургия и радиотерапия. Облучение направлено на место удаления образования спустя 0,5-1,5 месяца после проведения операции. Назначается чаще взрослым, полностью противопоказана детям до 3-х лет.
Химиотерапия
Лечение продолжается и для этого используются комбинации Этопозида, Циклофосфамида, производных платины.
На сегодняшний день проводится разработка генно-биологических лекарств с противоопухолевым воздействием на основе вирусов цитомегаловируса и кори. Однако полученные результаты пока противоречивы.
Медикаментозная терапия
Для снижения отека пациентам назначаются мочегонные препараты и кортикостероиды. Дозы врач определяет индивидуально в зависимости от проявления симптомов, степени нарушения психомоторики, размера опухоли и возраста пациента.
При наблюдении судорог назначаются противосудорожные лекарства. Для устранения боли необходимо применение анальгетиков, противовоспалительных средств. При сильном болевом синдроме используются препараты группы Карбамазипина и его аналоги, например, Катодолон (Флупиртин).
Борьба с опухолью
Лечение медуллобластомы не такой уж и сложный процесс в нашем 21 веке. Если не было выявлено никаких противопоказаний, то подобную опухоль полностью удаляют, желательно на её ранних стадиях. Её удаляют при помощи методов микрохирургии. Во время операции используются микрохирургические методики и интраоперационная МРТ навигация.
Чем позже обнаружена опухоль, тем больше последствий при оперативном вмешательстве.
В зависимости от развития опухоли, её разрастания и осложнений, больной проходит комплекс мероприятий:
- После успешной операции на опухоли и чистых, без метастаз, органах назначают радиотерапию в низких дозах. В случаях, когда опухоль не была вырезана под корень, осталась её часть и даже с остатками разросшейся ткани, терапию применяют в больших дозах;
- Если медуллобластома сильно разрослась, то её размеры уменьшают лучевой терапией до операбельной;
- После операции и лучевой терапии, возможно прибегание и к химиотерапии.