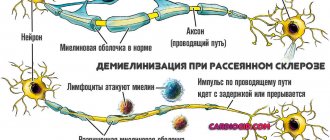
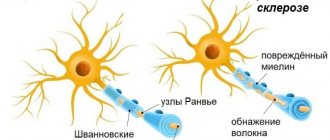
Демиелинизирующие заболевания — болезни нервной системы, при которых повреждается миелиновая оболочка нейронов. Это повреждение ухудшает проводимость сигналов в пораженных нервах. В свою очередь, снижение проводимости способность вызывает снижение чувствительности, двигательной активности, восприятия и т.д. — в зависимости от уровня и локализации поражения.
Некоторые демиелинизирующие заболевания генетически обусловленные, некоторые из них вызываются инфекционными агентами, аутоиммунными реакциями, или вообще неизвестными факторами. Отдельно следует сказать о химические агенты — промышленные, бытовые и даже лекарственные. Известно, что органические фосфиты, класс химических веществ, активных ингредиентов коммерческих инсектицидов, гербицидов, препаратов против блох для домашних животных и т.д., также демиелинизують нервы. Даже некоторые психотропные препараты, например, нейролептики также могут привести к демиелинизации.
Демиелинизирующие заболевания традиционно классифицируют на два вида: миелинопатии и миелинокластии. В первой группе нормальный и здоровый миелин разрушается токсичными, химическими или аутоиммунными веществами. Во вторую группу входят заболевания, в основе которых лежит ненормальная структура и дегенерация миелина. Заболевание второй группы были названы дисмиелиновимы заболеваний согласно «критериям позер» (диагностическими критериями рассеянного склероза).
В случае известного примера, рассеянного склероза, есть достоверные свидетельства, что собственная иммунная система тела, по меньшей мере, частично ответственна и задействована в патологическом процессе. Представители системы приобретенного иммунитета, так называемые Т-клетки, как известно, присутствующие на месте повреждений. Другие клетки иммунной системы, так называемые макрофаги (и, возможно, мастоциты тоже) тоже способствуют повреждению.
Известно также, что дефицит витамина B12 дефицит может привести к демиелинизации.
Эволюционные теории патогенеза
Роль длительной кортикальной миелинизации в эволюции человека было признано фактором, способствующим некоторым демиелинизирующим заболеванием. В отличие от других приматов , люди обладают уникальным образцом постпубертатный миелинизации, который может способствовать развитию психических расстройств и нейродегенеративных заболеваний, присутствующих в раннем зрелом возрасте и за его пределами. Длительный период миелинизации коры головного мозга человека может обеспечить большую возможность для нарушений миелинизации, в результате чего начинаются демиелинизирующие заболевания. Кроме того, было отмечено, что люди имеют значительно больший объем префронтальной белого вещества, чем у других видов приматов, имеет большую плотность миелина. Увеличение плотности миелина в организме человека в результате длительной миелинизации может вызвать структурный риск для миелиновой дегенерации и дисфункции. Эволюционные соображения о роли длительной кортикальной миелинизации, как фактора риска демиелинизирующих заболеваний особенно важны, учитывая, что гипотезы, которые ставят на первое место генетику и аутоиммунный дефицит, не в состоянии объяснить многие случаи демиелинизирующих заболеваний. Как уже отмечалось, такие заболевания, как рассеянный склероз не могут быть обусловлены только аутоиммунным дефицитом, но сильно чувствительны к порокам развития в патогенезе заболевания. Таким образом, роль специфического для человека длительного периода коры миелинизации является важным эволюционным фактором в патогенезе демиелинизирующих заболеваний.
Демиелинизирующие заболевания нервной системы
Болезни нервной системы (МКБ-10 по международной классификации), которые объединены похожим способом поражения миелина, обусловлены несколькими причинами возникновения – от аллергических до вирусных агентов. Характеризуется эта группа патологий тем, что демиелинизирующими заболеваниями ЦНС часто болеют трудоспособные мужчины и женщины, которые впоследствии приходят к инвалидности. Как правило, демиелинизация головного мозга приводит к стойкому снижению интеллекта. Чаще встречаются следующие демиелинизирующие заболевания головного мозга:
- рассеянный склероз;
- мультифокальная лейкоэнцефалопатия;
- острый энцефаломиелит.
Рассеянный склероз
Что такое рассеянный склероз, в последнее время нередко узнают молодые люди от 15 до 40 лет. Особенностью этого заболевания является одновременное поражение сразу нескольких отделов ЦНС, что приводит к разной симптоматике у пациентов. Болезнь чередуется периодами ремиссии и обострения. Основа рассеянного склероза – это возникновение очагов разрушения миелина в спинном и головном мозге, которые называют бляшками. Их размеры небольшие, но иногда образовываются и крупные соединения. Нередко такая патология приводит к болезни Марбурга или атеросклерозу.
Прогрессирующая мультифокальная лейкоэнцефалопатия
Болезнь относится к вирусной инфекции нервной системы, которая развивается при иммунодефицитном состоянии пациента. Патология быстро прогрессирует и в течение года может привести больного к смерти. Часто причиной возникновения мультифокальной лейкоэнцефалопатии является реактивированный вирус, который в организм попадает еще в детстве и находится в почках или тканях в латентном состоянии. Развивается заболевание в случае, когда человек попадает в зону риска: СПИД, трансплантация органов, лимфома, лейкемия, синдром Вискотта-Олдрича и прочие болезни.
- 7 лучших садовых тракторов
- Поиск объявлений по номеру телефона — пошаговая инструкция для проверки продавца
- Какие препараты назначают при климаксе
Острый энцефаломиелит
Рассеянный энцефаломиелит представляет собой заболевание, при котором происходят разнообразные воспалительные процессы в спинном и головном мозге. Патология характеризируется очагами поражения, рассеянными по всей нервной ткани. Само название (энцефалит и миелит) свидетельствует о тяжести заболевания, а прогноз выздоровления пациента зависит от активности процесса, адекватности и своевременности лечения, начального состояния организма. Исходом острого энцефаломиелита может быть, как выздоровление, так и инвалидность или даже смерть больного.
Признаки и симптомы
Симптомы и признаки, которые присутствуют при демиелинизирующих заболеваниях различны для каждого состояния. Но основными являются следующие:
- затуманивание и двоение в глазах
- неврологические «очаговые» симптомы
- атаксия
- клонус
- дизартрия
- усталость, слабость
- неуклюжесть движений
- дискоординация (нарушение координации движений)
- моно парез или моноплегия верхних конечностей
- гемипарез
- спастический пара парез
- генитальная анестезия
- парестезии
- дискоординация (нарушение координации движений)
- моно парез или моноплегия верхних конечностей
- гемипарез
- спастический пара парез
- генитальная анестезия
- парестезии
- паралич взгляда
- нарушение зрения
- потеря чувствительности
- недержание мочи
- проблемы со слухом
- проблемы с речью
Болезнь Бинсвангера на МРТ
Болезнь Бинсвангера. Это подкорковая энцефалопатия, которую иногда называют слабоумием, вызванным повышенным артериальным давлением. При этой патологии мелкие сосуды разрываются из-за постоянного повышенного давления, а диапедезное кровоизлияние приводят к лакунам в головного мозге. На МРТ головного мозга белое вещество больного синдромом Бинсвангера будет выглядеть как сыр с множественными продырявленными повреждениями. При данном демиелинизирующем процессе у человека нарушаются когнитивные функции, страдает память, происходит изменения в движении — возникает так называемая “магнитная походка”. Стопы у больного всегда прилеплены к полу. Поскольку подкорковая зона головного мозга поражена, он не может поднять ногу и свободно двигаться. Такие люди страдают также гиперактивным мочевым пузырем и часто вынуждены жить с недержанием мочи.
Диагноз
Для диагностики демиелинизирующих заболеваний используются различные диагностические методики и подходы.
- Исключения других заболеваний, имеющих сходные симптомы (Диференциальный диагноз)
- Магнитно-резонансная томография (МРТ) — метод медицинской визуализации, применяемый в рентгенологии для визуализации внутренних структур тела в деталях. МРТ использует свойства ядерного магнитного резонанса (ЯМР) для изображения ядер атомов внутри тела. Этот метод является надежным, так как МРТ оценивает изменения в протонной плотности. Изменения изображения могут возникать в результате изменений в водосодержащих структурах мозга.
- Вызванный потенциал — это электрический потенциал, записанный со стороны нервной системы после представления стимула, как обнаружено с помощью электроэнцефалографии (ЭЭГ), электромиографии (ЭМГ), или других электрофизиологических записывающих методов.
- Анализ спинномозговой жидкости (СМР) может быть чрезвычайно полезным для диагностики инфекции центральной нервной системы. Посев и микроскопическое исследование СМР может обнаружить микроорганизм, который вызвал инфекцию.
- Протонная магнитно-резонансная спектроскопия (МРС) является неинвазивным методом анализа, который введен для изучения метаболических изменений в опухолях головного мозга, при инсультах, эпилепсии, болезни Альцгеймера, депрессии и других заболеваниях головного мозга, а также для изучения метаболизма других органов, таких как г. мышцы.
- Диагностические критерии учитывают определенные сочетания признаков, симптомов и результатов тестов, врач использует в попытке определить правильный диагноз.
Диагностика
Первым признаком, который может обнаружиться при первичном осмотре, является нарушение речевого аппарата, нарушение координации движений и чувствительности.
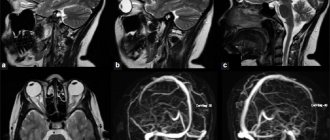
Для окончательного диагностирования применяется магнитно-резонансная томография (МРТ). Только на основе этого исследования врач может установить окончательный диагноз. МРТ является наиболее точным методом диагностирования многих заболеваний.
Наиболее точным методом диагностирования является МРТ с введением контрастного вещества.
Именно при помощи такого исследования можно выявить как единичный очаг демиелинизации, так и множественные поражение мозга и нервных тканей.
Пример очагов демиелинизации при рассеянном склерозе
Если при первом прохождении магнитно-резонансной томографии обнаруживаются очаги, а на последующем прохождении отмечается, что один из очагов исчез, то это является свойственным для рассеянного склероза.
На экране МРТ очаги отображаются в виде белых пятнышек, по которым нельзя определить воспалительный процесс, демиелинизация, ремиелинизация, или какой именно другой процесс протекает в тканях.
Если очаг пропадает при повторном исследовании, то это указывает на то, что глубокого повреждения тканей не произошло, что является хорошим признаком.
Демиелинизирующий процесс головного мозга требует проведения тщательного диагноза:
- МРТ – магнитная томограмма показывает гиперсигнальные очаги в белом веществе головного и спинного мозга на изображениях Т2 и гипосигнальные очаги – на Т1 (количество коррелирует с тяжестью заболевания);
- исследование цереброспинальной жидкости – интратекальный синтез IgG, наличие по меньшей мере 2 олигоклональных полос в щелочной части спектра, не присутствующей в сыворотке, плейоцитоз мононуклеарных клеток (до 100/3), распространенность лимфоцитов;
- исследование вызванных потенциалов (визуальных и соматосенсорных) – увеличение латентности волн;
- офтальмологическое обследование (в случае ретробульбарного неврита) – в острой стадии присутствует отек папилы, позднее – его временное замирание (проявление атрофии);
- гистология – указывает на присутствие воспалительных изменений в голове, дистрофические процессы, дегенерацию нейронов (глиоз).
Лечение
Лечение обычно включает в себя улучшение качества жизни пациента. Это достигается за счет лечения симптомов или замедление темпов демиелинизации. Лечение может включать медикаментозный влияние, изменения образа жизни (например, бросить курить, корректировки распорядка дня для увеличения периодов отдыха, изменения рациона питания), релаксацию, физические упражнения, обучение пациентов и, в некоторых случаях, глубинной таламичной стимуляции (в случае инкурабельного тремора). Также, в зависимости от фазы и течения заболевания, применяется лечение, которое влияет на врожденный иммунитет.
Лечение конкретного пациента и зависит от симптомов, которые присутствуют с расстройством, а также от фазы заболевания.
Прогноз
Прогноз зависит от самого заболевания. Так при рассеянном склерозе прогноз зависит от подтипа заболевания и особенностей больного: возраст, пол, начальные симптомы и степень потери трудоспособности. Ожидаемая продолжительность жизни у пациентов с рассеянным склерозом (по данным журнала Lancet.), На 5-10 лет меньше, чем у здоровых людей. Рассеянный склероз — воспалительное демиелинизирующее заболевания центральной нервной системы (ЦНС), которое развивается у генетически предрасположенных лиц после воздействия неизвестных факторов окружающей среды. Причины до сих пор точно неизвестны, но существует научно обоснованное подозрение привлечения иммунных реакций, направленных против аутоантигенов, в частности миелина.
Демиелинизация головного мозга и ЦНС — часто вопрос жизни и смерти
Автор Александра Балан-Сенчук
04.11.2019 09:01
Здоровье
Демиелинизация головного мозга и ЦНС — это патология, характеризующаяся повреждением оболочки нервных волокон и нарушением их проводимости.
0 поделились
Любое расстройство, которое приводит к разрушению миелинового покрытия, называется демиелинизирующим заболеванием. Повреждение миелиновой оболочки дестабилизирует проводимость нервного сигнала, что приводит к неврологическим симптомам, таким как снижение чувствительности, когнитивных способностей и движений, которые зависят от нервной «сигнализации».
Механизмы, лежащие в основе демиелинизации, не совсем понятны медикам, но факторы, которые могут быть вовлечены, включают:
- Генетическую предрасположенность.
- Определенные инфекции.
- Некоторые аутоиммунные расстройства.
- Воздействие токсичных химикатов.
Демиелинизирующие заболевания
Несколько состояний приводят к демиелинизации, и одним из наиболее известных нейродегенеративных заболеваний является рассеянный склероз. Здесь иммунная система направлена на миелиновую оболочку или клетки, которые ее формируют и поддерживают. Это заболевание встречается в два раза чаще среди женщин, чем среди мужчин. Недугом больше других страдают жители центральной России и Сибири
Течение заболевания при рассеянном склерозе обычно рецидивирует, но оно также может прогрессировать с начала заболевания или становиться прогрессивным после периодов ремиссии. Латентная фаза между начальным проявлением симптома и первым рецидивом является переменной.
- Поперечный миелит, при котором наблюдается воспаление спинного мозга.
- Неврит зрительного нерва, который относится к воспалению зрительного нерва.
- Острый диссеминированный энцефаломиелит, при котором наблюдается воспаление спинного мозга и головного мозга
- Адреномиелоневропатия, или адренолейкодистрофия, которые являются редкими типами нарушений обмена веществ.
Симптомы демиелинизирующих заболеваний
Демиелинизирующее заболевание обычно приводит к мышечной слабости и ригидности, потере зрения, ощущений и координации, к боли и нарушению функции кишечника и мочевого пузыря. Более полный список симптомов и признаков, соответствующих демиелинизирующим заболеваниям:
Моторные симптомы: нарушение походки, слабость в конечностях, спастичность, нарушение равновесия, гиперрефлексия.
Визуальные: диплопия (двойное зрение), помутнение зрения, потеря зрения и колебание объектов в поле зрения.
Сенсорные: парастезия (ощущение покалывания), дизестезия (ненормальное чувство осязания), онемение, боль в области туловища, невралгия тройничного нерва (сильная лицевая боль), гиперпатия (повышенная чувствительность и порог боли), аллодиния (боль от безболезненных раздражителей) и ненормальное движение из-за аномального восприятия.
Мочеполовые: запор, импотенция, недержание мочи, частое мочеиспускание, аноргазмия и диспареуния (боль во время секса).
Нервные: тревога, депрессия, раздражительность, нарушение внимания, концентрации и ухудшение памяти.
Лечение демиелинизирующих заболеваний
Демиелинизация головного мозга — часто вопрос жизни и смерти. Не существует лекарства от демиелинизирующих заболеваний или предотвращения их прогрессирования, но раннее вмешательство в процесс может помочь минимизировать последствия приступов, справиться с симптомами и изменить течение болезни.
В зависимости от конкретных нарушений доступен ряд методов лечения, которые могут включать препараты, снижающие частоту образования новых очагов. Подходы к лечению симптомов включают миорелаксанты, физиотерапию и лекарства для снятия усталости и боли.
Фото: labroots.com
Обсудить
Темы цнс мозг склероз мочевой пузырь рассеянный склероз
Эпидемиология
Частота демиелинизирующих заболеваний отличаться в зависимости от расстройства. Некоторые условия, такие как спинные Туберкулез (третичный сифилис с поражением нервной системы, нейросифилис) появляются преимущественно в мужчин, и начинается в середине жизни. Неврит зрительного нерва с другой стороны, возникает преимущественно у женщин, обычно в возрасте от 30 до 35 лет. Другие состояния, такие как рассеянный склероз различаются по распространенности в зависимости от страны и населения, и могут появиться как у детей, так и взрослых.
Типы
Демиелинизирующие заболевания могут быть разделены на тех, которые влияют на центральную нервную систему и периферическую нервную систему, представляя различные варианты демиелинизации. Они также могут быть разделены и по другим критериям на воспалительные и невоспалительные (по наличию или отсутствию воспаления), и, наконец, подразделение также может быть сделано в зависимости от основной причины демиелинизации на миелинопатии и миелинокластии (повреждение миелина веществами извне и миелиновые дегенерации без внешних причинам)
Демиелинизирующие заболевания ЦНС
К демиелинизирующих заболеваний центральной нервной системы относятся:
- Миелинокластичные болезни, при которых миелин атакуемого внешними веществами стандартный рассеянный склероз, оптикомиелит (болезнь Девика) и другие нарушения при участии иммунной системы называют воспалительными демиелинизирующими заболеваниями.
- Лейкодистрофии (миелинопатии) — болезни, при которых производится «неправильный» миелин: ЦНС- Нейропатии вызваны дефицитом витамина В12
Демиелинизирующие заболевания периферической нервной системы
- Синдром Гийена-Барре
- Анти-MAG периферической нейропатии
- Болезнь Шарко-Мари-Тута
- Дефицит меди и соответствующие состояния, которым обусловлены: периферическая нейропатия, миелопатия, и редко нейрооптикопатия.
- Прогрессивные воспалительные нейропатии
Статья 22. Воспалительные, демиелинизирующие болезни центральной нервной системы и их последствия
| Статья расписания болезней | Наименование болезней, степень нарушения функции | Категория годности к военной службе |
| Статья 22. | Воспалительные, демиелинизирующие болезни центральной нервной системы и их последствия: | |
| а) со значительным нарушением функций | «Д» | |
| б) с умеренным нарушением функций; | «В» | |
| в) с незначительным нарушением функций; | «В» | |
| г) при наличии объективных данных без нарушения функций | «Б-4» |
Статья предусматривает инфекционные и паразитарные болезни центральной нервной системы, поражения головного или спинного мозга при общих инфекциях, острых и хронических интоксикациях, демиелинизирующие заболевания центральной нервной системы.
К пункту «а» относятся болезни нервной системы, сопровождающиеся глубокими параличами или парезами, выраженным вторичным паркинсонизмом, выраженными распространенными гиперкинезами, частыми (5 и более в год) эпилептическими приступами, атактическими расстройствами, гидроцефалией, синдромом повышения внутричерепного давления с выраженными клиническими проявлениями.
Лица, страдающие рассеянным склерозом, освидетельствуются по пункту «а» вне зависимости от степени нарушения функций.
К пункту «б» относятся остаточные явления и последствия заболеваний, которые по степени нарушения функций центральной нервной системы ограничивают возможность прохождения военной службы, но не исключают ее полностью (остаточные явления энцефалита с умеренно выраженным гемипарезом в форме понижения силы мышц, повышения мышечного тонуса, гидроцефалия с синдромом повышения внутричерепного давления с умеренно выраженными клиническими проявлениями), а также с частыми (2 и более раза в год) и длительными (не менее 4 месяцев) периодами декомпенсации болезненных расстройств (у военнослужащих — при условии лечения в стационарных условиях, пребывания в отпуске по болезни или полного освобождения).
К пункту «в» относятся последствия и остаточные явления поражения центральной нервной системы с незначительным нарушением функций, отдельными органическими знаками, сочетающимися с вегетативно-сосудистой неустойчивостью и астеноневротическими проявлениями при безуспешности лечения. При улучшении состояния и восстановлении способности исполнять обязанности военной службы освидетельствование проводится по пункту «г».
К пункту «г» относятся последствия и остаточные явления поражения нервной системы, при которых имеются незначительный астенический синдром, вегетативно-сосудистая неустойчивость и отдельные стойкие рассеянные органические знаки, не сопровождающиеся расстройством двигательных, чувствительных, координаторных и других функций нервной системы.
Наличие указанных в этой статье расстройств должно быть подтверждено медицинскими документами, сведениями из характеристик с места работы, учебы или военной службы о влиянии таких расстройств на трудоспособность или исполнение обязанностей военной службы, а диагноз должен быть подтвержден результатами клинических и специальных исследований. При этом заключение о категории годности к военной службе граждан при первоначальной постановке на воинский учет, призыве на военную службу (военные сборы) выносится после обследования в стационарных условиях.
При оценке выраженности синдрома повышения внутричерепного давления учитывают клинические проявления заболевания (головная боль, рвота, глазодвигательные нарушения, когнитивные нарушения, нарушение походки, нарушение функции тазовых органов), показатели ликворного давления при люмбальной пункции, наличие застойных изменений на глазном дне, вторичной атрофии дисков зрительных нервов, наличие гидроцефалии по данным компьютерной (магнитно-резонансной) томографии.
При наличии эмоционально-волевых или интеллектуально-мнестических расстройств, возникших вследствие перенесенного органического поражения головного мозга, инфекционного заболевания или интоксикации, освидетельствование проводится по статье 14 расписания болезней.
Расширение желудочковой системы головного мозга оценивают по данным компьютерной (магнитно-резонансной) томографии. Признаками гидроцефалии считают отношение максимальной ширины передних рогов к расстоянию между внутренними пластинками лобных костей на этом уровне свыше 0,5 (менее 0,4 — норма, 0,4 — 0,5 — пограничное значение, свыше 0,5 — гидроцефалия), индекс Эванса (отношение ширины передних рогов к максимальному расстоянию между внутренними пластинками теменных костей) свыше 26, индекс III желудочка (до 20 лет — свыше 3,0, до 50 лет — свыше 3,9, 50 лет и старше — более 4,5). Наличие перивентрикулярного отека оценивают по данным компьютерной томографии (понижение плотности перивентрикулярного белого вещества), магнитно-резонансной томографии (сигнал высокой интенсивности на Т2 изображениях).
Критериями выраженных клинических проявлений синдрома повышения внутричерепного давления считают:
- наличие головной боли, рвоты, глазодвигательных нарушений, когнитивных нарушений, нарушений походки, нарушений функции тазовых органов, застойных дисков зрительных нервов или вторичной атрофии дисков зрительных нервов;
- ликворное давление при люмбальной пункции свыше 300 мм вод. ст.;
- перивентрикулярный отек.
Критериями умеренно выраженных клинических проявлений синдрома повышения внутричерепного давления считают:
- наличие головной боли, начальных явлений застоя на глазном дне;
- ликворное давление при люмбальной пункции свыше 200 мм вод. ст.
Вы также можете узнать:
- Берут ли в армию с астмой?
- Берут в армию с плоскостопием?
- Берут ли в армию с гастритом?
- Как получить военный билет после 27 лет?
Вернуться на главную страницу
Всё ли вам понятно в этой статье Расписания болезней?
Если есть хоть минимальные сомнения, то лучше проконсультироваться с врачом – это поможет вам сэкономить кучу времени и сил, а, вероятно, и спасёт от армии. Бесплатно задать вопрос врачу вы можете по этой ССЫЛКЕ
ИЛИ
в ЧАТЕ ДЛЯ ПРИЗЫВНИКОВ
Исследования
Исследования ведутся в различных специфических областях. Основное внимание данного исследования направлено на получение более подробная информация о демиелинизирующие расстройства, влияющие на центральную нервную систему и периферическую нервную систему,, как они развиваются и каким образом эти нарушения влияют различные внешние воздействия. Большая часть исследований направлена на изучение механизмов, развития болезней и нарушений функций для разработки методов лечения.
Идеи
В настоящее время считается, что N-кадгерин играет важную роль в процессе миелинизации. Эксперименты показали, что N-кадгерин играет важную роль в создании ремиелинизацийно-благоприятных условий. это было показано на животных моделях.
Влияние соматических факторов
Эксперименты показали, что управление уровнем тиреоидных гормонов может рассматриваться в качестве стратегии улучшения ремиелинизация и предотвращения необратимым повреждением у пациентов с рассеянным склерозом. Агонисты N-кадгерина были определены и исследованы как стимуляторы роста и миграции клеток, развития аксонов и ремиелинизация после травмы или болезни. Было показано, что интраназального введения АТФ (трансферрин) может защитить миелин и стимулировать ремиелинизация.
Причины
В основе этиологии демиелинизирующих заболеваний лежит совокупность наследственной предрасположенности и воздействия внешней среды.
Из внешних факторов наибольшее влияние оказывают:
- вирусные заболевания (краснухи, кори, герпеса и т.п.);
- бактериальные инфекции;
- кампилобактериальные инфекции;
- интоксикация организма химическими веществами;
- неправильное питание (слишком большое количество жиров и белков);
- сильные стрессы;
- плохие экологические условия.
По наследству человеку могут передаться патологии следующих генов:
- гистосовместимости;
- цитокинов;
- иммуноглобулинов;
- белков миелина.
Механизмы развития этой группы заболеваний похожи и заключается в развитии аутоиммунных реакций на нейроантигены (ряд белков, а также липидов миелиновой оболочки).
Затем аутореактивные лимфоциты проникают в нервную систему и выделяют провоспалительные цитокины.
Из-за того, что в мозгу резко увеличивается количество медиаторов воспаления, микроокружение быстро меняется, и образуются антимиелиновые антитела.
Первичная форма может быть купирована, но вторичная дегенерация приводит к стойким нарушениям неврологического плана.
Демиелинизирующие заболевания у животных
Демиелинизирующие заболевания / нарушения были диагностированы у мышей, свиней, крупного рогатого скота, хомяков, крыс, овец, сиамских котят, ряда пород собак (в том числе чау-чау, спаниеля, далматина, золотистого ретривера, сенбернара, Венгерская выжла, веймаранера, австралийского шелковистого терьера, и смешанных пород.
Не только у животных суши, но и в морских животных диагностирован данный тип заболевания. Самый известный из случаев — Зигги Звезда, самка северного морского котика, которая лечилась в морском Центре млекопитающих начиная с марта 2014. Это был первый зафиксированный случай такого заболевания морских млекопитающих. Позже она была перевезена в Mystic Aquarium & Institute for Exploration (Мистический аквариум и Исследовательский Институт) на пожизненный уход.