У многих людей слово «инсульт» или «инфаркт мозга» ассоциируется с яркой симптоматикой и тяжелыми, часто необратимыми, последствиями. Однако существуют и такие нарушения тока крови в головном мозге, которые не проявляются параличами или нарушениями речи, такими характерными для инсульта симптомами. К таким нарушениям кровообращения и относится лакунарный инфаркт. Но нужно отметить, что даже бессимптомный инсульт может быть коварным и привести к тяжелым последствиям.

Лакунарный инфаркт головного мозга: что это такое?
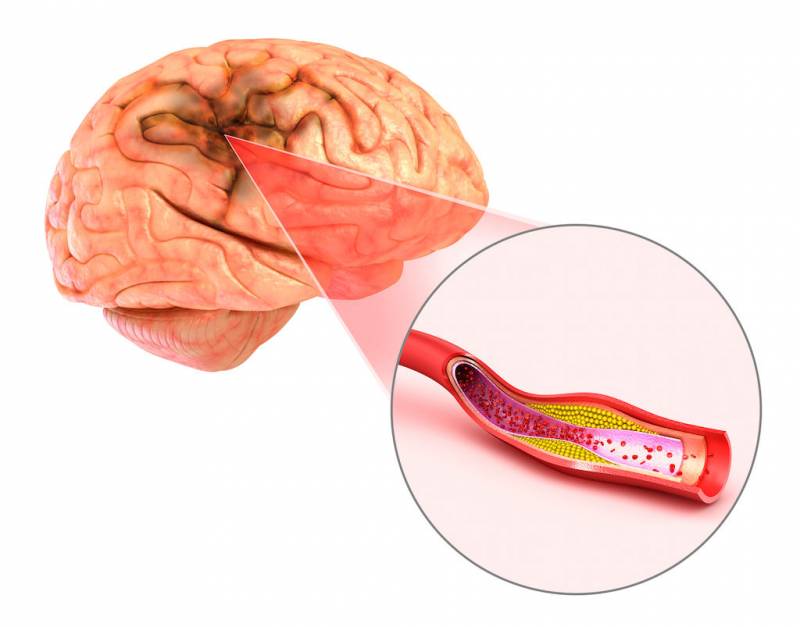
Это один из видов инсульта, то есть острого нарушения кровообращения в головном мозге, который характеризуется наличием очагов отмирания ткани мозга (некроза) небольших размеров, расположенных глубоко в тканях больших полушарий или ствола головного мозга. Такой размер некроза определяется небольшим диаметром сосудов, закупоренных тромбом или эмболом (при ишемическом инсульте) или же поврежденных разрывом истонченной стенки (при геморрагическом инсульте). Чаще всего возникает именно лакунарный ишемический инфаркт, а не геморрагический.
Так как диаметр поврежденных сосудов незначителен, изменения в головном мозге часто обнаруживают случайно, при обследовании по поводу других заболеваний. Если участок некроза имеет малый диаметр, то даже современная магнитно-резонансная томография неспособна визуализировать его. А некроз размером более 20 мм встречается крайне редко и получил название гигантского.
Классификация
Данное нарушение мозгового кровообращения подразделяют в зависимости от того, в сосудах какого бассейна кровоснабжения головного мозга произошла катастрофа. Всего существует два сосудистых бассейна: каротидный и вертебробазилярный. Таким образом, существует два вида инфаркта головного мозга:
- лакунарный инфаркт в области базальных структур — возникает при нарушении кровотока в вертебробазилярном бассейне;
- инфаркт в области больших полушарий — появляется при нарушении каротидного кровообращения.
Как распознать патологию
Симптоматика лакунарного инфаркта мозга выражена слабо или приступ протекает бессимптомно. Проявления лакунарного синдрома делят на общие и локальные.
Общие проявления
Эти симптомы возникают вне зависимости от места, где локализован лакунарный очаг:
- односторонний гемипарез (больные жалуются на нарушение мимики, снижение силы в руке или ноге);
- появление участков со сниженной чувствительностью кожи (обычно на лице, ноге или руку, реже снижается чувствительность на туловище);
- нарушение координации (одна сторона тела слушается хуже: походка становится шаткой, рукой на стороне поражения сложно поднимать привычные предметы или выполнять точные действия);
- затруднение речи (снижение подвижности мимических мышц и частичное онемение языка затрудняет артикуляцию, больной говорит так, словно у него «каша во рту»).
Отличительная особенность приступа – никогда не страдает интеллект, сознание или зрение. Если лакунарный инфаркт повторяется неоднократно и лечение не проводилось, то постепенно развивается стойкая деменция.
Локальные признаки
Признаки лакунарного ишемического инсульта зависят от локализации очага ишемии:
- Лакунарный инсульт в таламусе. Небольшие повреждения таламуса или ствола мозга сопровождаются снижением чувствительности. Если затронут двигательный нервный пучок, то дополнительно появляются признаки гемипареза. Другой симптоматики может не быть.
- Лакунарный инсульт в бассейне правой СМА. С левой стороны появляется слабость и изолированная гемианестезия. При поражении средней артерии мозга возможно появление дизартрии слева. Больной будет жаловаться, что рука или нога «не слушается», что трудно ходить и выполнять точные движения.
- Лакунарный инсульт в бассейне ЛСМА. Симптомы похожи на те, что возникают при ПСМА, но признаки нарушения двигательной активности и чувствительности появятся справа.
- Лакунарная ишемия в базальных ядрах. Серое вещество, находящееся среди белых структур головного мозга называется базальным ядром и отвечает за сон, теплообмен, врожденные и приобретенные рефлексы. Инфаркт в области базальных структур вызывает бессонницу, нарушение терморегуляции (зябкость или повышенная потливость), могут возникать патологические рефлексы (хватательный, непроизвольные навязчивые движения и др.).
- Единичный лакунарный очаг правой лобной доли. Чаще образование лакуны проходит бессимптомно. Иногда при поражении этого участка у больного появляется снижение самокритики, повышенная болтливость и затруднение мотивации при совершении определенных действий.
Основные причины
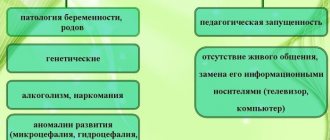
Причины развития инсультов, в том числе лакунарного, очень индивидуальны. Патология, которая вызвала лакунарный инфаркт мозга у одного человека, может никогда не вызвать таких проблем у другого. Однако нужно знать, что перечисленные ниже факторы риска развития инсульта требуют консультации врача с целью их коррекции и предотвращения развития тяжелых последствий. К основным причинам лакунарного инфаркта относятся:

Что это такое, особенности состояния
Лакунарный инфаркт мозга (англ.: lacunar infarct – LACI) – это расстройство, характеризующееся двигательными и сенсорными нарушениями. Возникает на основании тромбоза или эмболии мелких мозговых артерий. Тромбоз возникает из-за атеросклероза сосудов. Эмболия обычно вызывается образованием тромба в другом месте сосудистой системы (часто при мерцательной аритмии – фибрилляции предсердий) и его проникновением в церебральные сосуды.
Лакунарный мозговой инфаркт чаще всего влияет на подвижность различных частей тела, но раннее лечение (до 3-6 часов после начала приступа) существенно повышает шансы полностью вылечить неврологические последствия.
Особенности лакунарного инфаркта мозга (инсульта):
- возможность незаметного проявления – можно обнаружить только на МРТ;
- после завершения приступа формируется полость (лакуна);
- неврологические проявления легкие или преходящие (преходящий гемипарез, гемигипестезия, дизартрия, атаксия).
Лакунарный ишемический инсульт головного мозга был описан в 1965 г как проявление гипертонической энцефалопатии.
При развитии такого вида патологии у больных не страдает кора головного мозга. Лакуны локализованы:
- в белом веществе, основных нервных узлах, внутренней капсуле и зрительном бугре;
- в мозжечке и варолиевом мосте.
В отличие от других видов инсульта, при развитии лакунарной формы наблюдаются нарушения не в базилярной артерии, а в капиллярах, размер которых всего несколько десятков микронов. Они локализованы внутри головного мозга, и их функция заключается в обеспечение кровотока в этом органе.
Для поражения перфорантных артерий характерно следующее:
- при повреждении почти невозможно их замещение вспомогательными сосудами;
- патологические очаги локальные, размеры повреждения максимум 2 см;
- могут образовываться микроаневризмы, которые станут причиной кровоизлияния;
- в этих сосудах не бывает холестериновых бляшек.
Общие клинические проявления
Как уже было отмечено выше, лакунарный инфаркт часто проходит бессимптомно, не вызывая у пострадавшего никаких неудобств. Но при наличии более крупных очагов некроза может развиваться стертая симптоматика, которая склонна к постепенному нарастанию при увеличении размера поврежденной мозговой ткани.
Для всех видов лакунарного инсульта характерными являются такие особенности:
Клинические проявления в зависимости от локализации
Кроме размера повреждения, симптомы также зависят от того, в каком бассейне кровоснабжения головного мозга произошло нарушение кровообращения: каротидном или вертебробазилярном.
Так, если произошла закупорка сосуда в каротидном бассейне, характерным будет медленное, в течение нескольких часов или даже дней, нарастание очаговой симптоматики: легкая слабость в мышцах конечностей, лица, которая сменяется более сильной (парезы), нарушение чувствительности кожи. Такие изменения обычно возникают изолированно, то есть только на одной руке или ноге, или же только на лице. Также они склонны к быстрому восстановлению, примерно через полгода чувствительность и двигательные функции полностью возвращаются в норму.
Если же произошли изменения в вертебробазилярном бассейне, пациент испытывает головокружение, головную боль, тошноту, редко — рвоту. Развитие парезов и нарушение чувствительности не характерно.
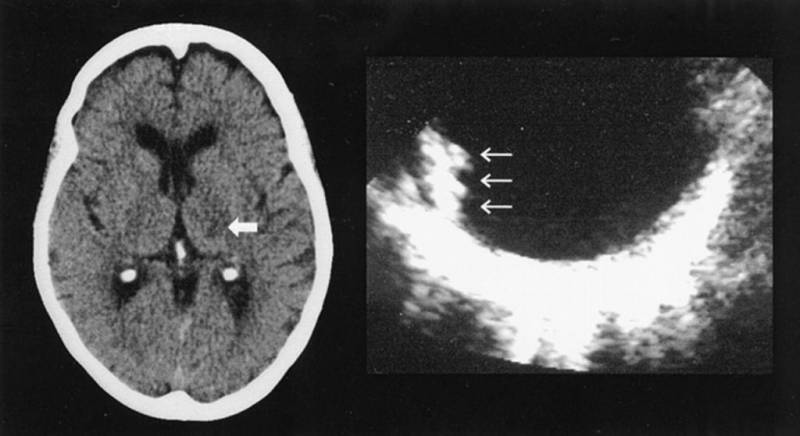
Диагностика
Определить очаг лакунарного инфаркта в головном мозге довольно трудно, учитывая его маленький размер и частое отсутствие или незначительность симптомов, которые и заставляют больного обратиться к врачу. Поэтому такой очаг визуализируется только при его размерах более 15 мм. Часто это происходит спонтанно, при обследовании по поводу других заболеваний.
Основные методы визуализации головного мозга при любом инсульте, в том числе и лакунарном:

Последствия заболевания
Так как лакунарный инсульт характеризуется своим, в большинстве случаев бессимптомным течением, часто его диагностика, а следовательно, и своевременное лечение затруднены, что приводит к развитию осложнений. Среди основных последствий лакунарного инфаркта головного мозга выделяют как те, что возникают в кратковременный срок после инфаркта (первые полгода), так и более отдаленные последствия.
В первые шесть месяцев может возникнуть прогрессирование сосудистых нарушений с развитием более тяжелого инсульта, повторные лакунарные инсульты.
Среди более отдаленных последствий, которые развиваются спустя несколько лет после эпизода лакунарного инсульта, наиболее часто встречаются сосудистая деменция, то есть слабоумие, и нарушения психического здоровья. Это проявляется резкими перепадами настроения, изменением поведения вплоть до полной невозможности самообслуживания.
Основным исходом лакунарного инфаркта, не представляющим опасности, является образование кисты головного мозга. Это полость круглой формы, заполненная жидкостью. Именно ее визуализация на МРТ подтверждает перенесенный в прошлом лакунарный инсульт.
Симптомы и диагностика
Клиническая картина лакунарного инфаркта головного мозга типична легкими или преходящими симптомами.
Хотя 2/3 лакунарных инфарктов происходит без предвестников, примерно в 1/3 случаев предупреждающие сигналы присутствуют. Для лакунарного инфаркта характерны следующие симптомы:
- потеря мышечной силы или внезапное начало неуклюжих движений части тела, особенно в одностороннем порядке (на лице, верхней или нижней конечности);
- онемение или другие необычные ощущения в некоторых частях тела, особенно если оно односторонние;
- двусторонняя или односторонняя полная или частичная потеря зрения;
- неспособность говорить или понимать речь;
- потеря равновесия, неопределенность при ходьбе, неожиданное падение;
- любое другое внезапное временное ухудшение состояния здоровья (головокружение, головная боль, затруднение глотание, внезапное ухудшение памяти);
- необычно сильная внезапная головная боль;
- необъяснимое нарушение сознания, судороги.
Позже расстройство может проявиться психологическими изменениями, в основном:
- замедлением психических процессов;
- снижением памяти, особенно, в отношении свежих впечатлений (старые воспоминания в памяти сохраняются);
- потерей интересов;
- апатией;
- депрессией.
Принципы лечения
Лечение лакунарного инфаркта проводится в отделении неврологических болезней. Должно проводиться не только лечение непосредственно нарушения мозгового кровообращения, но и терапия факторов риска, которые привели к его развитию, восстановление нервной ткани, профилактика рецидивов лакунарного инсульта и предотвращение развития отдаленных последствий и осложнений.
Исследования, статистика
Частота инсультов, в т.ч. лакунарных, в нашей стране в 2 раза выше, чем в других странах Западной Европы. Это третья по распространенности причина смерти в мире. В 85% процентах случаев расстройство вызывает закупорка кровеносных сосудов и прекращение подачи насыщенной кислородом крови в определенную часть мозга.
В 90% случаев инсульт происходит у людей старше 45 лет, преимущественно, у мужчин. Но у женщин состояние протекает более драматично. Это часто связано с гормональным бременем женщин (роды, климакс, гормональная терапия, контрацепция) и более высокой заболеваемостью в старших возрастных группах.
Определить причину повышенной заболеваемости в нашей стране непросто. Ряд исследований показывает связь с нездоровым образом жизни, отсутствием физической активности, типом питания, большим количеством курильщиков. Но в некоторой степени неблагоприятные статистические данные также ассоциируются с недооценкой факторов риска, приводящих к инсульту.
Терапия нарушения кровообращения
Лечение непосредственно лакунарного инсульта зависит от его вида. При ишемии, то есть закупорке тромбом, применяются антиагреганты (препятствуют склеиванию тромбоцитов и образованию тромба) и антикоагулянты (предотвращают образование факторов свертываемости — белков, сгущающих кровь). Основной антиагрегант — ацетилсалициловая кислота, антикоагулянт — гепарин, варфарин.
При геморрагическом инсульте терапия направлена на остановку кровотечения в паренхиму головного мозга из разорванного сосуда. Для этого применяют ингибитор фибринолиза — альфа-аминокапроновую кислоту.
Иногда при обнаружении значительного стеноза артерии (больше 80 %) и большом очаге некроза показано нейрохирургическое вмешательство. Но хирургия — большая редкость у больных с лакунарным инфарктом.

Терапия
При раннем начале специфического лечения лакунарный инфаркт головного мозга относительно других видов инсульта имеет благоприятный прогноз. Поэтому при малейшем подозрении крайне важно как можно скорее отправить пациента на неврологическое обследование.
Непосредственная терапия назначается в соответствии с диагнозом. Учитывается причина (этиология), клинические данные, время возникновения расстройства. Лечение острой стадии должно отвечать двум основным целям:
- защита клеток мозговой ткани путем уменьшения ишемической полутени;
- увеличение кровотока в очаге инсульта.
Преимущественно, лечение заключается в приеме следующих препаратов:
- ацетилсалициловая кислота – наиболее важный антитромботический препарат, снижающий агрегацию тромбоцитов (Анопирин, Аспирин);
- пентоксифиллин, улучшающий свойства крови за счет снижения адгезии лейкоцитов к слизистой оболочке сосудов (Агапурин Ретард);
- лекарства с блокаторами кальциевого канала (Нимотоп);
- ноотропы, улучшающие дефицитный метаболизм (Энербол, Энцефабол);
- Гепарин, предотвращающий образование тромбов и эмболизацию.
Применение вазоактивных веществ в острой стадии проблематично. Благотворно действует Оксифиллин, что можно объяснить снижением гиперемии, отсутствием тканевого давления и образования отека мозга в непосредственной близости от ишемического отложения при его приеме, а не широко описанными разносторонними фармакологическими эффектами этого препарата.
Лечение заболевания проводится в больнице. Обязательным условием является коррекция артериальной гипертензии, иначе положительных результатов не будет.
Пациент должен:
- высыпаться;
- избегать стрессовых ситуаций, не нервничать;
- бросить курить;
- соблюдать диету, рекомендуется стол № 10, из меню стоит исключить жирное, острое, сладкое, соленое, кофеиносодержащие и спиртные напитки, в рационе должны преобладать кисломолочные продукты, курица, овощи и несладкие фрукты.
Все терапевтические мероприятия делятся на базисные и специфические.
Базисное лечение заключается в следующем:
- прием медикаментов устраняющих гипертензию;
- если у пациента наблюдается нарушение углеводного обмена, ангиит, атеросклероз, то нужно принимать лекарства, которые помогают держать заболевание под контролем;
- контроль за свертываемость крови, в случае необходимости — прием препаратов, которые ее снижают;
- предупреждение отека мозга, для этого назначают диуретики;
- прием успокоительных медикаментов;
- назначение антиконвульсантов по показаниям.
Специфическая терапия включает следующее:
- в течение 6 ч после приступа проводится тромболитическая терапия, капельно в вену вводят фибринолизин;
- назначают медикаменты, которые предупреждают образование тромбов (препараты на основе ацетилсалициловой кислоты, например, Тромбо АСС, КардиАСК, Кардиомагнил, антитромботические средства);
- прием лекарств, улучшающих мозговое кровообращение, таких как Мексидол, Пирацетам, Омарон;
- назначение препаратов, предупреждающих повреждение нейронов головного мозга, например, Церебролизина.
Если лечение проведено правильно и своевременно, то клинические проявления проходят спустя 3-6 месяцев.
Если же заболевание не лечить или не соблюдать схему терапии, то восстановление после инсульта не происходит, наоборот, все развивается повторно. Если он повторяются очень часто, то у пациента наблюдаются нарушения со стороны психики:
- отмечаются проблемы с памятью, человек забывает имена и лица членов семьи, друзей;
- больной становится нервным, плаксивым;
- человек не ориентируется в пространстве и времени, вновь «проживает» молодость.
Устранение факторов риска
Так как практически в 100 % случаев развитие лакунарного инсульта сопровождается повышением артериального давления, необходимо проводить медикаментозную терапию для его снижения. Однако следует помнить, что снижение давления должно быть постепенным и не очень значительным. В стационаре чаще всего в этих целях применяется магнезия, также возможно использование ингибиторов АПФ («Каптоприл», «Эналаприл»), мочегонных («Фуросемид»), блокаторов кальциевых каналов («Нифедипин», «Верапамил»).
Для профилактики повторных ишемических инсультов при наличии у больного повышенного уровня холестерина в крови применяются препараты для его снижения. Наиболее эффективной является группа статинов («Аторвастатин», «Ловастатин»). Стоит отметить, что для достижения эффекта необходимо также придерживаться диеты, а препараты принимать систематично.
Если же у больного присутствуют заболевания сердечно-сосудистой системы, необходима консультация кардиолога, который подберет необходимые лекарства. Например, при аритмии помимо применения антиаритмических препаратов, необходимым также является прием антикоагулянтов для профилактики повторных тромбозов и эмболий.
Профилактика
Профилактика развития лакунарного инсульта заключается в соблюдение ряда правил. Нужно:
- регулярно уделять время физическим нагрузкам, бывать на свежем воздухе;
- проходить аутотренинги, заниматься йога-терапией;
- отказаться от никотина и спиртных напитков;
- нормализовать массу тела;
- исключить из меню продукты провоцирующие развитие атеросклероза, ограничить употребление соли, фастфуда;
- принимать таблетки для нормализации давления, постоянно следить за ним;
- если был инфаркт миокарда, то нужно пройти полный курс реабилитации;
- если доктор выпишет, принимать медикаменты, которые предупреждают образование тромбов, на фоне лечения постоянно следить за протромбиновым индексом;
- при первых признаках инсульта безотлагательно посещать врача и выполнять все его рекомендации, иначе последствия лакунарного инсульта будут очень тяжелыми.
Родственники больного и медперсонал должны проявлять к перенесшему лакунарный инсульт особую чуткость, так как от их доброжелательного отношения во многом зависит благоприятный исход заболевания.
Препараты для восстановления нервной ткани
Чтобы укоротить восстановительный период после лакунарного инсульта и обеспечить полное восстановление нервной системы, применяют такие препараты, как:
Прогноз
Прогноз при развитии лакунарного инсульта при своевременной диагностике благоприятный, характерно быстрое и полное восстановление. Однако рецидивы инсульта, наличие множества очагов поражения уменьшают шансы на полное восстановление.
Существуют данные, что спустя 10 лет после перенесенного лакунарного инсульта в живых остаются лишь 30 % больных, у многих из которых определяются признаки сосудистой деменции.
Многих также интересует вопрос: можно ли работать с лакунарным инфарктом головного мозга? Во время лечения и реабилитационного периода стоит отказаться от повышенных умственных и физических нагрузок, так как это может привести к рецидиву инфаркта или же развитию в дальнейшем неблагоприятных последствий (слабоумия, нарушений психики).
Можно сделать вывод, что такая, с первого взгляда, незначительная патология, как лакунарный инсульт, может привести к необратимым последствиям при отсутствии своевременной диагностики и лечения. Поэтому данной патологии должно уделяться особое внимание неврологов и лучевых диагностов, а человек, который почувствовал у себя перечисленные выше симптомы должен не откладывать, а немедленно обратиться за квалифицированной помощью. Ведь наше здоровье в наших руках!
Симптомы лакунарного инсульта
В отличие от других разновидностей, лакунарный инфаркт головного мозга не сопровождается острым нарушением жизненно важных функций, так как в патологическом процессе не принимают участие корковые структуры. И у большинства пациентов заболевание диагностируется уже на запущенной форме, патологический процесс протекает бессимптомно или же признаки выражены скудно. Симптомы обычно нарастают постепенно и зависят от расположения полости, степени воздействия на подкорковый центр.
Ишемический лакунарный инсульт проявляется следующими симптомами:
- артериальная гипертензия, которая присутствует при данной форме инфаркта;
- общемозговые знаки в виде тошноты, рвоты, головокружения, не проявляются, как и обморочные состояния;
- неврологическая симптоматика проявляется в ночное и утреннее время. Вечером человека начинают беспокоить головные боли, а на утро он просыпается с признаками инсульта;
- все нарушенные функции мозга и расстройства со временем восстанавливаются, но может остаться частичный неврологический дефицит;
- результаты ангиографии не дает результатов, а проведение КТ и МРТ позволяет выявить очаги диаметром не менее 1,5 см, которые становятся заметными через неделю после приступа. Если инфаркт маленький, то исследования ничего не покажут.
Комплексы симптомов соединяются в синдромы, которых в медицине около 20 клинических синдромов, сопровождающих развитие лакунарного инсульта. Выделяют лакунарные синдромы:
- изолированный моторный тип. Проявляется и характеризуется образование патологии в заднем бедре внутренней капсулы. Наблюдается паралич той стороны тела, где не происходят патологические реакции, а симптомы отсутствуют;
- изолированный чувствительный тип. Находится на втором месте по распространенности и встречается у 20% пациентов. Особенностью является нарушение всех видов чувствительности, симптомы возникают в области головы, конечностей и туловища. Со временем чувствительность возвращается;
- атактический гемипарез. Встречается в 12% случаев и характеризуется проявлением мышечной слабости конечностей, пирамидными нарушениями и атаксией;
- неловкая верхняя конечность и дизартрия. В процессе патологии происходит образование лакун в слоях нервной ткани. Нарушается функция речи, возникает неловкость при движении и паралич головы или частей тела. Этот тип диагностируется в 6% из всех случаев.
Кроме симптоматики, присущей каждому из синдромов, при лакунарном ишемическом инсульте бывают симптомы:
- судороги и напряжение в мышцах;
- неконтролируемое мочеиспускание и стул;
- синдром неловкой руки, онемение суставов;
- шаткая ходьба маленькими шагами;
- синдром Паркинсона.
Клиническая картина проявляется как мгновенно спустя несколько часов после инфаркта, и так на протяжении нескольких дней. До наступления приступа пациенты наблюдают у себя повторяющиеся гипертонические кризы или учащенные атаки транзиторной ишемии. Люди отмечают головные боли по вечерам и неконтролируемое повышение артериального давления. После обнаружения изменений, необходимо обратиться к врачу, который сможет установить симптомы инсульта и поставить правильный диагноз.