Прозрачная перегородка головного мозга представляет собой два листка, идущие параллельно друг другу, располагающиеся между полушариями головного мозга. По строению перегородка – это скопление белового вещества и глии. Между стенками перегородки есть пространство – полость. Она содержит цереброспинальную жидкость. Это пространство иногда называют пятым желудочком, которое таковым не является.
Перегородка формируется после 12 недели жизни плода. Затем образуется полость. В норме размер пространства не превышает 10 мм. Несмотря на отсутствие прямых сообщений с ликворопроводящими путями, в пятом желудочке все же содержится спинномозговая жидкость.
В норме после второго триместра полость между листками начинает закрываться. Однако окончательных сроков заращения пространства нет: облитерация может закончиться, например, к 40 году жизни, либо остаться открытой до конца жизни.
Существуют патологии, связанные с этими дефектами этого строения:
- Отсутствие перегородки.
- Киста в полости перегородки.
- Незаращение листков прозрачной перегородки.
Эти патологии могут выступать как самостоятельные заболевания, так и в комплексе других синдромов. Иногда эти явления рассматриваются как индивидуальные особенности строения мозга, если они не нарушают адаптацию человека и не влияют на здоровье.
Следует помнить, что ни одна из этих патологий не угрожает жизни человека. Максимум – это периодический дискомфорт.
Причины
Патологии перегородки мозга встречаются редко, поэтому точных причин нет. Однако существуют предположения:
- Хроническая гипоксия плода во время беременности.
- Перенесенные инфекции мамы в период вынашивания плода, например, токсоплазмоз, или воспаление легких.
- Травмы черепа и мозга, если болезнь перегородки имеет приобретенную природу.
- Недоношенность. В таком случае полость прозрачной перегородки головного мозга у грудничка в 100% содержит кисту.
- Материнский алкоголизм.
- Приобретенное расширение полости может образоваться из-за продолжительных занятий боксом.
- Киста перегородки может быть врожденный и приобретенной. Первый вариант встречается при вышеназванных причинах, второй – при травмах черепа, геморрагических инсультах и нейроинфекциях.
Перегородка может отсутствовать из-за:
- Нарушения формирования мозолистого тела.
- Голопрозэнцефалии – дефекта, из-за которого полушария не разделяются совсем.
- Септо-оптической дисплазии – нарушения развития нервной системы, при котором нарушается формирование передних структур головного мозга.
Симптомы
Незаращение листков прозрачной перегородки не развивает клиническую картину. Однако некоторые американские научные издания сообщают, что незаращение пластинок увеличивает риск развития психических расстройств: биполярно-аффективное расстройство, шизофрения, диссоциальное расстройство личности.
Киста прозрачной перегородки, если она врожденная, считается разновидностью нормальной анатомии. Приобретенный вариант развивает клиническую картину общемозговому типу:
- Головная боль. Появляется из-за повышения внутричерепного давления, которое провоцируется увеличением размеров кисты. Головная боль обычно имеет распирающий и ноющий характер.
- Периодические нарушения сознания. Чаще всего развивается по типу сомноленции – легкий вариант расстройства сознания, при котором больной заторможен, апатичен, сонлив и дезориентирован. Также наблюдается вялость и безучастие к любой деятельности.
- Головокружение.
- Рвота, появляющаяся без предшествующей тошноты и часто не связанная с приемом пищи. Обычно рвота приносит облегчение пациенту.
- Судорожные припадки. Появляются при повышении внутричерепного давления.
Прозрачная перегородка головного мозга у новорожденных может содержать кисту больших размеров. Тогда, из-за раздражения мозговых оболочек, в клинической картине появляются менингеальные симптомы:
- Головная боль.
- Возбуждение.
- Тошнота и рвота.
- Чрезмерная чувствительность кожи, сверхчувствительность к звуку, светобоязнь.
- Ребенок может принимать специфическую менингеальную позу – позу лягавой собаки. Руки прижимаются к груди, ноги подтягиваются к животу, который втягивается. Также, из-за гипертонуса мышц затылка, голова запрокидывается назад.
Отсутствие прозрачной перегородки головного мозга встречается редко. Чаще патология фиксируется изолированно. Клинической картины не развивает.
Синдром слабости синусового узла
Термин был введен в 1962 году американским кардиологом Бернардом Лауном. Диагноз может быть поставлен, если хотя бы один из типичных результатов на электрокардиодиаграмме был продемонстрирован:
- неадекватная брадикардия коронарного синуса;
- замирание синусового узла;
- синоатриальный блок;
- мерцательная аритмия;
- трепетание предсердий;
- наджелудочковая тахикардия.
Наиболее частой причиной синдрома слабости синусового узла является артериальная гипертензия, которая приводит к хронической нагрузке на предсердие, а затем к чрезмерному растяжению мышечных волокон. Ключевым методом обследования является долговременная ЭКГ.
Коронарный синус может быть поражен при кардиопатиях и заболеваниях, нарушающих функции сердца. В большинстве случаев эти болезни связаны с патологиями коронарных артерий. Самые распространенные из них:
- Ненормальное венозное возвращение. Эта редкая патология соответствует врожденному пороку развития, поражающему коронарный синус. Она вызывает дисфункцию органа, которая может привести к сердечной недостаточности.
- Инфаркт миокарда. Называемый также сердечным приступом. Он соответствует разрушению части миокарда. Лишенные кислорода клетки разрушаются и умирают. Это приводит к дисфункции сердечного сокращения и остановке сердца. Инфаркт миокарда проявляется нарушением ритма и недостаточностью.
- Стенокардия. Эта патология соответствует угнетающей и глубокой боли в грудной клетке. Чаще всего это происходит во время стресса. Причиной боли является неправильное поступление кислорода в миокард, что часто связано с патологиями, влияющими на коронарный синус.
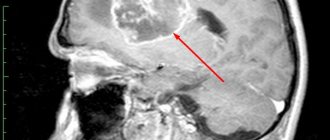
Диагностика и лечение
Специфических симптомов и жалоб нет, поэтому объективные данные дает только инструментальный метод исследования: магнитно-резонансная томография.
На послойных срезах при агенезии и недоразвитии перегородки наблюдается увеличение расстояния между передними отделами боковых желудочков. Нередко боковые желудочки объединяются в одну полость.
Киста на МРТ выглядит как образование с пониженной плотностью, которое локализуется между передними отделами боковых желудочков.
Для новорожденных детей и беременных можно использовать нейросонографию. Метод позволяет выявить кисту мозга у плода, определить ее размеры и локализацию.
В лечении заболевания прозрачной перегородки головного мозга не нуждаются из-за скудной клинической картины. Терапия назначается в случае, когда манифестируют симптомы. В таком случае лечение симптоматическое.
В ходе терапии стабилизируют внутричерепное давление. Для этого назначают мочегонные, которые уменьшают количество жидкости в пределах мозга. Если они не помогают – в экстренном случае назначается вентрикулотомия – прокалывание желудочков мозга и дренаж цереброспинальной жидкости.
Для всего остального применяются симптоматическое лечение. Для купирования судорог и психического возбуждения назначаются антиконвульсанты и седативные средства. Для уменьшения головных болей пациенту дают анальгетики. При частых рвотах следует балансировать водно-солевое и кислотно-щелочное состояние.
Павел Дубровный, Специалист по медицинской психологии Не нашли подходящий ответ? Найдите врача и задайте ему вопрос!
Особенности лечения
Вылечить агенезию современная медицина не может, но существуют методики коррекции заболевания. Они подбираются отдельно для каждого клинического случая. Врач учитывает общее самочувствие ребенка, а также выраженность агенезии мозолистого тела.
Для облегчения симптоматики используются специальные лекарства. Однако врачи уверены: большинство методик не способно навсегда избавить от симптомов. Для терапии применяются сильнодействующие средства:
- Фенобарбитал. Уменьшает количество приступов при инфантильных спазмах.
- Бензидиазепины. Психоактивные продукты, которые затормаживают психомоторные реакции и сокращают количество судорожных приступов.
- Кортикостероиды. Необходимы для борьбы с эпилептическими припадками.
- Нейролептики. Используются для лечения психических отклонений.
- Ноотропы. Применяются для коррекции функций головного мозга.
- Диазепам. Корректирует поведенческие расстройства.
- Нейропептиды. Улучшают связь между нервными окончаниями.
Кроме медикаментов, иногда используют оперативное вмешательство для стимуляции блуждающего нерва. Для этого вводят генератор электроимпульсов.
Назначение такой операции возможно лишь в случае, если агенезия мозолистого тела грозит острыми патологиями важных органов.
Также операцию назначают, если другие методы терапии не дают никаких результатов. Установка генератора проводится в подключичную зону. После установки стимулятора ребенок должен посещать врача каждые несколько месяцев. Преимущество установки стимулятора при агенезии мозолистого тела – значительное сокращение количества приступов.
Пациенты лучше переносят любые симптомы, однако в некоторых ситуациях возможна неэффективность устройства. Иногда патология вызывает сколиоз, в этом случае для лечения назначают ЛФК и физиотерапию. Реже требуется операция на позвоночнике для улучшения состояния костных тканей.
Агенезия мозолистого тела (АМТ) характеризуется частичным или полным отсутствием (агенезией) мозолистого тела. Мозолистое тело состоит из поперечных волокон. Причина агенезии мозолистого тела обычно неизвестна, но она может быть наследственной либо по аутосомно-рецессивному типу, либо по Х-сцепленному доминантному типу.
Кроме того, агенезия также может быть вызвана инфекцией или травмой в течение от 12 до 22 недели беременности (внутриутробной жизни), что приводит к нарушению развития мозга плода. Внутриутробное воздействие алкоголя также может привести к АМТ. В некоторых случаях при АМТ может возникнуть умственная отсталость, но интеллект слабо нарушенным, а также могут присутствовать тонкие психосоциальные симптомы.
Частичная агенезия мозолистого тела
АМТ часто диагностируется в течение первых 2х лет жизни. Приступы эпилепсии могут быть первым симптомом, указывающим на то, что ребенка следует тестировать на дисфункцию мозга. Расстройство также может быть без видимых симптомов в самых мягких случаях в течение многих лет.
Морфология
Классические нейрорадиологические признаки агенезии мозолистого тела:
- Передние рога и тела боковых желудочков широко расставлены и параллельны (не изогнуты). Передние рога узкие, остроугольные. Задние рога часто диспропорционально увеличены (кольпоцефалия). Вогнутые медиальные границы боковых желудочков обусловлены протрузией продольных пучков.
- III желудочек обычно дилатирован и приподнят с различной степенью дорсального расширения и смешения между боковыми желудочками. Межжелудочковые отверстия часто удлинены.
- Межполушарная борозда кажется продолжением переднего отдела III желудочка, так как отсутствует колено. В корональной проекции межполушарная борозда расширяется книзу между боковыми желудочками по направлению к крыше III желудочка. В сагиттальной плоскости обычная поясная извилина отсутствует, и средние борозды имеют радиальную или спицеобразную конфигурацию. Вокруг III желудочка часто видны межполушарные кисты. При увеличении размеров эти кисты могут приобретать аномальную конфигурацию и скрывать нижележащие пороки.
- Отсутствие мозолистого тела и прозрачной перегородки.
- Ангуляция передних рогов боковых желудочков и вдавленность их по медиальной поверхности пучками Пробста.
- Радиальный паттерн борозд и извилин отходящих от крыши III желудочка.
Определение
Септооптическая дисплазия (синдром de Morsier) является одной из форм лобарной голопрозэнцефалий. Характеризуется отсутствием прозрачной перегородки, гипоплазией зрительных нервов, хиазмы и воронки.
Эпидемиология
Чаще встречается у женщин.
Сочетанная гипоплазия зрительных нервов и отсутствие или гипогенезия прозрачной перегородки, в 2/3 случаев сопровождающаяся гипоталамо-гипофизарной дисфункцией.
Морфология
Прозрачная перегородка не формируется, таким образом отсутствует разделение боковых желудочков, так же отсутствуют межжелудочковые отверстия, связывающие боковые и третий желудочек и в результате образуется единая вентрикулярная полость. Кроме того имеется двустороннее недоразвитие зрительных нервов, диаметр их уже.
Рис.1
Сопутствующие изменения
Возможные сочетанные аномалии развития, сопровождающие септооптическую дисплазию включают:
- корковые дисплазии
- агенезия мозолистого тела
- шизэнцефалия
- гипогипуитаризм
- агенезия I пары черепных нервов
- шизэнцефалия
Дифференциальный диагноз
- с гидранэнцефалией,
- с кистами Денди-Уокера,
- с гидроцефалией тяжелой степени.
Отсутствие или частичное формирование фалькса и межполушарной щели свидетельствуют в пользу голопрозэнцефалии.
Клиническая картина, лечение и прогноз
Клиническая картина варьирует от легких нарушений зрения до амавроза, расстройства обоняния вплоть до аносмии, эпиприпадки могут возникать при корковых дисплазиях, а так же возможны гипоталамо-гипофизарные дисфункции и задержка психомоторного развития.
Лечение симптоматическое, включает заместительную гормональную и противоэпелептическую терапию, прогноз благоприятный.
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
врач-рентгенолог, к.м.н. Власов Евгений Александрович
Расширение наружных ликворных пространств
20 июня, 01:15
Расширение наружных ликворных пространств…
Девочки, у кого было по результатам УЗИ головного мозга “расширение наружных ликворных пространств, желудочков головного мозга”? Какие опасности это за собой несет и что с этим делать? Сегодня написали это заключение после УЗИ. Теперь идти к неврологу, а она говорят любит пичкать деток лекарствами по любому поводу и без него. И как бы узнать про этот диагноз получше? Читать далее →
Невролог…
Начну с того, что у меня большая голова. У старшего-большая. Размеры к сожалению не помню(чтобы сравнить с той картиной, которая сейчас у младшего). В 1,5 месяца на приеме невролог сказала, что у младшего окружность головы больше нормы-39,5 см. Родился 35 см.Сегодня были на узи. Через 4 дня нам 2 месяца.
Результаты:межполушарная борозда 5 мм, субарахноидальное пространство 4,2 мм.диагноз: умеренное расширение наружных ликворных пространств.Направляют в детское отделение, лечиться.Я говорю-наследственное это, они настаивают на госпитализации.Ребенок спокойный, кушает, спит, гулит, активничает. Нет никакого…
Читать далее →
Расширение наружных ликворных пространств
Девочки кому такое ставили? насколько расширено было? у нас 5,5 и 5,7, кто нибудь знает норму? нам прописали диакарб и аспаркам…но что то я сомневаюсь, запишусь на прием к грамотному специалисту но интересно ваше мнение…. Читать далее →
Результаты НСГ. Расстроена..
Первая НСГ в 1 месяц была хорошая. Пошли на вторую по рекомендации педиатра – стал синеть носогубный треугольник и кожа вокруг губ. Повылазили синие венки на голове и веках.
Результаты успокоения не принесли – расширена межполушарная щель 3,7 мм, увеличен левый желудочек 3,2 мм, увеличены передние рога боковых желудочков, расширение наружних ликворных пространств.
Узист сказала, что косвенно это может быть причиной посинения вокруг губ, а также плаксивости, тревожности ребенка, и что нужна консультация невролога и лечение сосудистыми препаратами, ноотропами и… Читать далее →
Гидроцефалия есть или нет??
Девочка моя родилась на 41й неделе,путем пкс,т.е в срок и доношенная.Но черепные швы не закрылись и между ними можно было просунуть палец,родничок был и есть огромный!а нам почти 11 мес.Я в инете прочитала,что это признак гидроцефалии.На нсг жидкости не было.
Невролог грит,что это признак рахита а не гидроцефалии. Но вот на мрт в заключении написано:”Картина умеренного расширения наружных ликворных пространств больших полушарий головного мозга в лобных отделах.”т.е получается есть жидкость.
Но если бы была гидроцефалия,там же было бы написано да? Читать далее →
расширены желудочки
мы дома. В больнице 10 дней с ротовирусом и поносом. Понос пока периодически повторяется… в Сперанского мне сделали нсг сама попросила и пришла в шок. Узистка тетя кропотливая дотошная любит свою професию безумно..и что намеряла она нам расширенные желудочки( вот пишу…vls 4.9 мм тело 2.
7 мм vld 6 мм тело 4 мм vt 3.4 мм. стенки желудочков тонкие большая цистерна не расширенна мпщ 4.5 мм ликворные среды прозрачные субарахноидальное пространство 5.3 мм ссосудистые сплетения симмеиричны. эхопризнвки умренных гипоксически ишемичнских изменений…
Читать далее →
хождение по мукам(много букв)
просьба к модераторам- перенести в нужную категорию, если я ошиблась.Наши мучения с младшим сыном Никитой начались еще в роддомеСами роды были легкими и безболезненными, но это совсем другая история. Малыш родился с обвитием, но 8/9 по Апгар. Претензий к нему не было.
К груди приложили в род.зале, малыш присосался и не хотел отдавать. Перевели нас в послеродовое отделение и понеслось… Пришла какая-то злобная медсестра из детского, сказала, что малыша забирает, потому что он родился с обвитием и ночь…
Читать далее →
Мы здоровы!!)))
Выписались мы из больницы в 1.5 мес,диагнозов было куча:1.Малая аномалия развития сердца,открытый артериальный проток.2.Респираторный дистресс-синдром тяжелой степени.3.Анемия недоношенных тяжелой степени4.Двусторонний катаральный атит.% 5.Возможное развитие ретинопатии6.Перинатальное поражение гол.мозга гопоксически-геморрагического генеза тяжелой степени.ПВК 1-2 степени слева.
Синдром мышечгной дистонии.Сейчас нам почти 6 месяцев,решили лечь на обсладование,выписались на днях и вот наш результат:1.Признаки структурных изменений органов брюшной полости не выявлены,признаки струкрурных изменений почек и надпочечников не выявлены.2.Признаки структурных изменений глазных яблок не выявлены.3.Признаки умеренного расширения…
Читать далее →
Вегетативно-весцелярная дисфункция
Добрый вечер, девочки! Были на плановом осмотре у невролога в 3 месяца.
В общем по осмотру все хорошо, только не понравилось ей , что как-то ручки выворачиваем и спину выгибаем( ребёнок просто пытался перевернуться на бочок), голову держим, на ноги опираемся, окружность головы в норме (40,5), окружность живота тоже. Родничок 0,5*0,5.
Улыбаемся, активно “разговариваем”. Из моих жалоб только увеличилось количество срыгиваний , может срыгнуть через час после еды, но не фонтаном, какой-то прозрачной водичкой. Слюней у нас много уже с… Читать далее →
Срочно. Заключение УЗИ
Завтра пойдем к врачу, но возможно кто-то может пояснить заключение УЗИ:Особенности по УЗИ: В области каудоталамической борозды слева субэпендимная киста 5 мм. В области конвекситальных поверхностей полушарий мозга на уровне лобных долей жидкость высотой до 4 мм.
Заключение:УЗ признаки расширения боковых желудочков и наружных ликворных пространств, субэпендимной кисты левого бокового желудочкаВобщем киста у нас и жидкость в мозгеЕсть тут кто-нибудь с похожими диагнозами? Насколько это страшно? Могут ли допустить ошибку в заключении? Что спросить у врача? Читать далее →
Такие вот дела…
Коль выдалась возможность, поедем завтра на дачу, воздухом дышать. И до выходных.Кстати, были сегодня на УЗИ мозга, нашли у нас вот что:”эхо-признаки расширения наружных ликворных пространств”Что за фигня? Сами узистки ничего не объясняли, сказали, обратиться к неврологу.
Теперь думаю, где у нас поблизости можно найти платного врача, чтобы без месячной очереди к нему сходить, всё таки мозг, дело нешуточное……Ооох, как задолбали уже эти врачи, больницы, поликлиники …. Муж со своими грядущими операциями никак не разберется, теперь…
Читать далее →
Результаты нсг, динамика, схема лечения
Сделали нам третью НСГ. Заключение – Грубых нарушений не выявлено. Умеренная дилетация передних рогов боковых желудочков. На словах узистка сказала, что имеется расширение наружных ликворных пространств, но на верхней границе нормы. В заключении этого писать она не стала.
Вторая НСГ была в ноябре, ее заключение – Расширение наружных ликворных пространств. Умеренное расширение передних рогов боковых желудочков.Первая НСГ была в августе, там все хорошо было.Вообщем положительной динамики нет.
В интернете начиталась, что такие состояния массажами-физиотерапией не лечатся, необходимы медикаменты… Читать далее →
Сыночку 4 месяца!
Вот и исполнилось сыночку 4 месяца. Не самый простой выдался у нас месяц. Сменили смесь с Нан на Нестожен, пока все хорошо. Ушла слизь из каках и белые комочки. На коже все еще шершавые пятнишки. Мажу их топикремом второй день, вроде помогает.
На прием пойдем только 6го, поэтому рост/вес пока не знаю, но по ощущениям в весе снова не сильно прибавили. Слипы 68 размера уже впритык))) Делали уколы кортексин+физ раствор, электрофорез. Закончили курс массажа, очень рада что сделали его. Хорошо…
Читать далее →
Гидроцефалия есть или нет у нас?
Девочка моя родилась на 41й неделе,путем пкс,т.е в срок и доношенная.Но черепные швы не закрылись и между ними можно было просунуть палец,родничок был и есть огромный!а нам почти 11 мес.Я в инете прочитала,что это признак гидроцефалии.На нсг жидкости не было.
Невролог грит,что это признак рахита а не гидроцефалии. Но вот на мрт в заключении написано:”Картина умеренного расширения наружных ликворных пространств больших полушарий головного мозга в лобных отделах.”т.е получается есть жидкость.
Но если бы была гидроцефалия,там же было бы написано да? Читать далее →
Источник: https://www.BabyBlog.ru/theme/rasshirenie-naruzhnyh-likvornyh-prostranstv
Симптомы и клинические проявления
Гипоплазия мозолистого тела у новорожденного диагностируется, как правило, после первых двух месяцев жизни, но чаще это происходит в период внутриутробного развития.
Если до рождения ребенка врачи просмотрели недуг, то в течение 2 первых лет жизни ребенок будет развиваться гармонично, как и подобает нормальному младенцу, и лишь по прошествии указанного времени родители могут заметить некоторые отклонения, такие как:
- инфантильные спазмы;
- судороги;
- эпилептические припадки;
- ослабевание крика;
- нарушение осязания, обоняния и зрения;
- снижение коммуникативных навыков;
- проявления, связанные с мышечной гипотонией.
Инфантильные спазмы – судороги, характеризующиеся внезапным сгибанием и разгибанием рук и ног, мышечная гипотония – состояние, характеризующееся сниженным мышечным тонусом, может развиваться в сочетании со снижением мышечной силы у больного.
В том случае, если в детском возрасте, по какой-либо причине не удалось диагностировать и распознать наличие заболевания, оно обязательно проявится в зрелом возрасте, к симптомам можно отнести:
- нарушение зрительной или слуховой памяти;
- гипотермия – проблемы с терморегуляцией организма (снижение температуры тела ниже 35 градусов);
- проблемы с координацией движения.
Симптомы патологии можно разделить на две части: несиндромные и синдромные формы (Davila-Guttierez, 2002).
Несиндромные формы наиболее распространены. Неизвестный процент случаев остается бессимптомным или случайно выявляется только благодаря большим размерам головы. У большинства пациентов отмечается задержка умственного развития, судороги и/или большие размеры головы. Часто обнаруживаются гипертелоризм. В исследовании Jeret et al. (1987) 82% пациентов имели умственную отсталость или задержку развития, 43% страдали судорогами и у 31% развился церебральный паралич. Однако нормальное когнитивное развитие наблюдалось у 9 из 63 детей, возможно, и чаще, поскольку бессимптомные случаи, вероятно, не диагностированы. Возможны судороги любого типа, включая инфантильные спазмы, но чаще — очаговые. Хотя характерно увеличение размеров головы, иногда более 5-7 СО от среднего, показания к шунтированию достаточно строги, так как многие случаи «гидроцефалии» спонтанно стабилизируются, не причиняя каких-либо проблем. Макроцефалия может быть частично связана с наличием гигантских кист, расположенных кзади от третьего желудочка. Специфические расстройства межполушарной передачи либо отсутствуют, либо только минимальные. Тем не менее, имеются сообщения о тонких нарушениях межполушарной связи и топографической памяти. В редких случаях может наблюдаться эндокринологическая патология.
Синдромные формы перечислены ниже:
Субарахноидальное пространство: причины, симптомы и диагностика его расширения :: SYL.ru
Субарахноидальное пространство (САП) существует у всех людей. Оно расположено между мягкой и паутинной (арахноидальной) оболочками мозга. Его предназначение – циркуляция ликвора, то есть спинномозговой жидкости.
Расширение САП возникает, когда ликвора образуется много, или затруднен его отток. Так как мозг помещен в ограниченную полость черепной коробки, то при увеличении объема жидкости его структуры подвергаются сдавлению.
Бывает общее (равномерное) расширение и локальное.
Субарахноидальная щель – листки оболочек мозга расходятся над углублением извилины и соединяются над ее поверхностью, эти пространства называют щелями. Понятие расширения САП – это только заключение, полученное при рентгенологической, ультразвуковой или томографической диагностике. Для определения нужны дополнительные обследования.
Причины патологии при равномерном и локальном: повышенное образование спинномозговой жидкости; нарушение всасывания при воспалении, отечности; препятствия оттоку – опухоль, киста, кровоизлияние.
Могут возникнуть еще в период внутриутробного развития. Младенец в таком случае рождается с гидроцефалией (водянкой мозга).
Факторы-провокаторы: пороки развития; аномалии строения черепа, соединения его с позвоночником; травма при родах; инфекционные болезни матери.
Особая форма болезни – атрофия (уменьшенный объем) мозга и заполнение образованных пространств жидкостью. Характерна для пожилых пациентов на фоне атеросклероза, злокачественного течения гипертонической болезни, осложнений диабета.
Клинические признаки:
- У взрослых: головная боль, на которую не действуют обезболивающие; тошнота, рвотные позывы; ощущение давления на глаза. Признаки появляются внезапно или постепенно усиливаются, возможно периодическое стихание и обострение. При атрофии головного мозга расширения САП является случайной находкой при обследовании. Осложнения при несвоевременном лечении: шаткость при ходьбе; головокружение; неустойчивость при смене положения; затруднение координации движений; ощущение шума в ушах, зрительные нарушения, вплоть до слепоты; частичная обездвиженность или паралич; мышечные спазмы; потеря сознания, судороги; перепады настроения, агрессия, психоз.
- У грудничков: набухшие вены на поверхности тонкой кожи; шарообразная голова; большой родничок напряжен, неподвижен (нет пульсации); расхождение швов; при простукивании появляется звук, как при ударе по треснувшему горшку; взгляд вверх ограничен, на глазном дне отек дисков глазных нервов. Последствия: отставание в психомоторном развитии; позднее приобретение навыков; повышенный тонус мышц ног; низкая двигательная активность, ожирение; психические нарушения – апатия, нет привязанности к родителям, снижен интеллект.
Обследования при поражении лобных и теменных долей: визуальный осмотр, рентгенография, УЗИ, МРТ, консультация окулиста, пункция, ПЦР-исследование.
Лечение расширения субарахноидального пространства. Медикаментозная терапия показана при менингитах, энцефалитах, травмах, инсультах. В комплекс включают мочегонные (Лазикс, Диакарб).
Показания для операции: аномалии развития черепа и САП; доброкачественные и злокачественные новообразования; внутримозговое кровоизлияние; абсцесс мозга; спаечный процесс при арахноидите.
Если нельзя провести радикальное устранение причины гидроцефалии, то создают дополнительные пути оттока из полости черепа методом шунтирования.
Читайте подробнее в нашей статье о расширении субарахноидального пространства, его признаках, лечении.
Клинические признаки
Проявления расширения САП отличаются во взрослом возрасте и у грудничков.
Источник: https://medspina.ru/diagnostika/subarahnoidalnoe-prostranstvo-rasshireno.html
Как ставят диагноз
Агенезия мозолистого тела достаточно сложная в процессе диагностики. Большую часть случаев определяют еще во время беременности на последнем триместре. Для постановки диагноза используют такие методики:
- Эхографию. Процедура заключается в изучении структуры органа с помощью ультразвуковых волн. Но она позволяет выявить проблему не во всех случаях. Если наблюдаются частичные аномалии развития, то заметить их с помощью этого исследования достаточно трудно.
- Ультразвуковое исследование.
- Магнитно-резонансную томографию.
Выявить агенезию трудно из-за того, что она очень часто развивается в сочетании с другими генетическими нарушениями. Чтобы точно определить наличие агенезии, проводят кариотипирование. Это исследование, в ходе которого анализируют кариотип (признаки набора хромосом) клеток человека. В дополнение к этой методике используют магнитно-резонансную томографию и ультразвуковой анализ.
Применение этих диагностических процедур позволяет точно определить состояние головного мозга ребенка.
Как проявляется патологический процесс
При агенезии мозолистого тела могут быть разные симптомы. Все зависит от того, какие нарушения возникли во внутриутробном периоде, и насколько плохо развит головной мозг. Если данная аномалия присутствует у ребенка, то это будет иметь следующие проявления:
- Происходят атрофические процессы в слуховых и зрительных нервах.
- В месте соединения полушарий мозга образуются кистообразные полости и опухоли.
- Наблюдается недостаточное развитие тканей мозга.
- Повышается склонность к судорожным приступам, которые очень тяжело переносятся.
- Есть нарушения в виде лицевого дизморфизма.
- Органы зрения недостаточно развиты.
- В полушариях мозга возникают кисты.
- В глазном дне есть патологические нарушения.
- Психомоторное развитие замедляется.
- В коре головного мозга образуются аномальные щели.
- Могут возникать липомы. Это доброкачественные новообразования, состоящие из жировых клеток.
- Желудочно-кишечный тракт неправильно развит, и в нем могут быть новообразования.
- Рано наступает половое созревание.
- Тонус мышц на низком уровне.
- Нарушена координация движений.
Кроме этих признаков, о наличии агенезии может свидетельствовать синдром Айкарди, когда головной мозг и органы зрения аномально развиты. Это довольно редкое заболевание. При агенезии могут также наблюдаться поражения кожного покрова и костной ткани. Подобная клиническая картина крайне негативно отражается на состоянии и развитии ребенка и отличается довольно низкими шансами на благоприятный исход.
Легкое расширение VLS и минимальные признаки гипорезорбции
Сразу же хочу вас предупредить о том, что я не педиатр и не детский невролог. Зачитал ваш рассказ своей супруге, поскольку она много лет проработала детским врачом. Мои ответы будут базироваться, как на моих,так и на знаниях и опыте моей супруги: 1) Каковы могут быть реальные причины увеличения левого желудочка? (У жены на беременности были проблемы с гемоглобином. Принимала ферлатум, мальтофер Р, ферретаб, потом капельницы — венофер). Ответ: возможные причины для внутренней гидроцефалии необходимо рассматривать в комплексе. Это может быть гипоксия головного мозга плода из-за анемии матери, быстрого изъятия новорожденного из утробы матери и билирубинемии, 2) Может ли увеличение левого желудочка быть индивидуальной нормой для данного ребенка? Ответ: нет, это не норма, но, с другой стороны, вы сами пишите о том, что со слов детского невролога: » у вашего бэби легкое расширение VLS и минимальные признаки гипорезорбции», что в переводе на понятный язык может означать: » Никаких грубых отклонений нет, но во время беременности плоду не хватало кислорода ( гипоксия головного мозга, Горбатов ), из-за этого отмирали клетки головного мозга ( несколько преувеличено, Горбатов ), в результате чего, левый желудочек расширен ( не совсем так, Горбатов ). В дальнейшем могут быть проблемы с развитием речи ( полная ерунда, Горбатов ). Кроме того, жидкости, которой омывается головной мозг, выделяется больше, чем всасывается ( это и есть гидроцефалия, что означает, что ликвора больше, чем должно быть из-за несколько нарушенного его оттока, что и привело к незначительной гидроцефалии, которая, в свою очередь, вызвала расширение левого желудочка мозга, Горбатов )». 3) Давит ли увеличенный левый желудочек на головной мозг и может ли в дальнейшем провоцировать повышение внутричерепного, и, как следствие, глазного давления? Ответ: судя по результатам сонографического исследования головного мозга вашего ребенка, расширение левого желудочка мозга у него минимальное, по причине также минимальной гидроцефалии, поэтому, говорить о том, что расширенный левый желудочек своим давлением на вещество мозга может причинить ему грубые нарушения не стоит, а что касается ликвороной гипертензии, то она существует уже сейчас. Ликворная гипертензия не имеет никакого отношения к повышению внутриглазного давления ( глаукоме ). 4) Насколько опасна гипорезорбция? Ответ: во-первых, она, судя по заключению сонографии, минимально выражена, что и вызвало незначительное повышение внутричерепного давления, что, в свою очередь, и привело к крайне незначительно выраженному расширению левого желудочка. Скажем так, что, по мере развития вашего ребенка и увеличения объёма его головного мозга, обнаруженные при сонографическом исследовании минимальные нарушения его структуры полностью нивелируются и не окажут на нервно-психическое развитие абсолютно никакого негативного влияния. Вам можно посоветовать лишь одно, прекратить себя накручивать, успокоиться и заниматься воспитанием вашего ребенка, не забывая проводить периодические, по рекомендации вашего детского невролога, исследования головного мозга ( сонографию, чуть позже ЭЭГ ). В плане возможного негативного влияния перенесенной вашим ребенком внутриутробно-родовой травмы головного мозга на его нервно-психический статус, то она, из-за своей крайней незначительности, будет играть намного меньшую или даже нулевую роль, по сравнению с возможной передачей ему генетической предрасположенности к тем или иным душевным расстройствам либо от вас, либо от вашей супруги. Кто-то из вас производит на меня впечатление чрезвычайно тревожно-мнительной личности. 5) Нужно ли проводить какое-либо медикаментозное лечение в нашем случае? Ответ: если у вашего ребенка отсутствуют какие-либо жалобы, то необходимости в лечении, я лично не вижу. Но решение о том, нужно или не нужно вашему наследнику назначить терапию полностью находится в компетенции вашего лечащего врача-невролога. 6) Каков Ваш прогноз по нашему вопросу? Ответ: с моей точки зрения, исходя из приведенной вами информации, прогноз на будущее у вашего ребенка, по причине перенесенной им внутриутробной или родовой травмы очень и очень благоприятный. Что касается вопроса о том, кто должен проводить наблюдение за вашим ребенком. Конечно, на сегодняшний день, детский врач-невролог. Детский психиатр вам в настоящее время не нужен.
Наша история появления и борьбы за жизнь…
Выписали нас домой когда состояние нормализовалось. Сегодня мы весим 3870кг и 51см. Артериальный проток у нас минимальный и к году должен закрыться сам. Стридор тоже пройдет сам к году. Паховую грыжку проопрерируем после 6 мес. Вентрикуломегалию усердно лечим. И это не так просто. Внутричерепное давление уже сняли. Идет положительная динамика. Каждое утро мы начинаем с приема лекарств. На сегодняшний день мы умеем поворачиваться на бочек, увлыбаемся не часто. Головку не держит хорошо. Спим спокойно ночью. Вот сколько на крошечного ребенка свалилось испытаний. А прчина всему нарушенный пуповинный кровоток, из-за которого началась внутриутробная гипоксия, повлекшая за собой столько проблем.
Причины и предрасполагающие факторы
В нормальном состоянии мозолистое тело представляет собой плотное сплетение из нервных волокон, призванное объединять правое полушарие мозга с левым и обеспечивать процессы обмена информацией между ними. Эта структура формируется с 10 по 20 неделю беременности, мозолистое тело образуется на сроке 6 недель.
Агенезия может проявляться в разной степени тяжести: отсутствием, частичным или неправильным формированием, а также недоразвитием мозолистого тела. В большинстве случаев причину такого нарушения установить не удается, однако существует ряд факторов, способствующих возникновению подобной патологии.
К предрасполагающим факторам можно отнести:
- процесс спонтанной мутации;
- наследственные причины;
- перестройку хромосом;
- действие токсинов вследствие приема лекарств в период беременности;
- недостаточное обеспечение плода питательными веществами в период внутриутробного развития;
- вирусные инфекции или травмы, перенесенные матерью в период беременности;
- нарушение обменных процессов в организме матери;
- алкоголизм в период беременности.
Выявление причин возникновения подобных патологий затруднительно, есть возможность всего лишь установить факторы, которые могут спровоцировать их развитие.
Этиопатогенез
Как сказано выше, развитие агенезии может быть спровоцировано наследственностью, но чаще всего причины ее возникновения установить невозможно. У этой патологии есть два клинических синдрома. В первом случае сохраняются интеллектуальные способности больного и его двигательная активность, а заболевание проявляет себя в качестве нарушений в процессах передачи импульсов от левого полушария к правому и наоборот. К примеру, больной, который является правшой, не может определить, какой предмет находится в его левой руке, потому что для этого нужна передача информации от правого полушария к левому, где расположена речевая зона. Во втором случае совместно с агенезией мозолистого тела у больного присутствуют и другие пороки развития мозга, в том числе нарушения в процессах миграции нейронов или гидроцефалия. В таких случаях больные страдают от тяжелых судорожных припадков, а также отстают в умственном развитии.
В группу риска попадают мамы, которые:
- употребляют алкогольные напитки во время беременности;
- переболели краснухой, во время беременности, ровно как токсоплазмозом или тяжелыми формами гриппа;
- подвергались радиационному облучению;
- были подвержены общей интоксикацией организма.
Данное заболевание относится к разряду редких и согласно статистике, встречается у каждого 10-тысячного младенца.
Проблема расширения субарахноидального пространства
Никто не поспорит с тем, что мозг человека устроен достаточно сложно. На него возложено множество задач, которые тот должен стабильно выполнять на протяжении всей жизни. Чтобы мозг правильно функционировал, его нужно обеспечить полноценным питанием посредством правильного кровоснабжения.
Патологии, связанные с работой мозга – это всегда серьезно. Одна из распространенных проблем – расширение субарахноиладьного пространства. Согласно МКБ (Международная классификация болезней), расширение субарахноидального пространства у взрослых встречается редко, чаще такую патологию обнаруживают у новорожденных. Мы расскажем о ее причинах, диагностике, лечении и способах профилактики.
Структурные особенности мозга
Чтобы понять суть данной патологии, важно знать, какие оболочки покрывают мозг. Их три:
- паутинная;
- твердая;
- мягкая.
Субарахноидальное пространство располагается между паутинной и мягкой оболочками. Первая покрывает всю поверхность головного мозга, ее в свою очередь обволакивает эндометрий.
Для связи с остальными тканями используются сплетения под паутинной оболочкой – перепонки. Из подпаутинных сосудистых сплетений состоит система желудочков спинного и головного мозга.
Ее составляют 4 резервуара, в которых постоянно циркулирует спинномозговая жидкость.
Субарахноидальные пространства – это небольшие полости в головном мозге, заполненные особой жидкостью (ликвор). Их задача – питать и защищать мозг.
В ликворе сосредоточены питательные вещества, которые используются для поддержания жизнедеятельности нервных клеток и желудочков мозга. Через ликвор также удаляются продукты жизнедеятельности тканей.
Если субарахноидальное пространство расширено, оно начинает сдавливать прилегающие ткани, сосуды. Страдают клетки мозга, которые не получают должного питания.
Ликвор непрерывно циркулируют в полостях мозга. Это обеспечивают сердечные сокращения, дыхание, положение тела. В норме объем жидкости, заполняющей ликворные пространства, не должен превышать 140 мл.
Что значит этот диагноз
Чаще всего диагноз «Расширение субарахноидального пространства» ставится грудничкам. К такой патологии может привести родовая травма, отклонение в развитии мозга. При подозрении на расширенное субарахноидальное конвекситальное пространство проводится УЗД мозга. Это основной метод диагностики.
Если произошло расширение ликворных пространств головного мозга, ликвор неравномерно распределяется и выливается за пределы субарахноидального пространства. Результатом становится гидроцефалия (водянка), повышенное внутричерепное давление, расширение желудочков мозга. Ликворная система при этом работает неправильно, из-за чего страдают ткани мозга и внутренние органы.
Расширение наружных ликворных пространств приводит к различным патологиям (асимметрия черепной коробки, нарушение зрения, речи, координации, некоторых функций головного мозга, психического развития и т.д.).
Степень развития таких патологий напрямую зависит от того, насколько сильно расширено субарахноидальное пространство. Слабое и умеренное расширение наружных ликворных пространств поддается комплексному лечению, если начать его своевременно.
Если желудочки не расширены, то есть шансы, что к двухлетнему возрасту состояние мозга грудничка нормализуется, гидроцефалия уйдет.
Важно, чтобы родители не ждали, что все пройдет само собой. Можно упустить драгоценное время. Кости черепа укрепятся, а водянка может остаться. Следует обязательно провести полную диагностику и, при необходимости, пройти курс лечения.
Иногда расширение субарахноидальных пространств может наблюдаться при опухоли, кистозном образовании или воспалительном процессе. Это крайне опасно, так как нередко приводит к летальному исходу. Если медицинская помощь оказана вовремя, прогноз достаточно благоприятный.
При воспалительном процессе, например, менингите, ликвора вырабатывается больше, чем нужно. Большое количество жидкости приводит к расширению пространства (дилатация). Если же дело в опухоли, то она мешает правильно циркулировать жидкости внутри мозга, создавая ей физическую преграду. Другими причинами могут быть абсцесс, гематома, из-за которой начался отек головного мозга.
Диагностика
Сейчас патологии мозга достаточно легко диагностируются. Для этого применяются аппаратные методы (УЗИ, МРТ), а при необходимости и люмбальная пункция. Последняя позволяет не только обнаружить опухоль, но и рассмотреть все ее слои, структуру. Такой метод позволяет максимально точно подобрать схему лечения при кистовидных и других образованиях.
Основные диагностические методы:
- Нейросонография. Продолжительность процедуры ~ 15 минут. Она проводится, если речь идет о новорожденном, и заключается в том, что на голову пациента прикрепляется специальный ультразвуковой датчик. Через открытый родничок он позволяет собрать информацию о состоянии мозга. Преимущество такого метода в том, что его можно проводить часто, без каких-либо последствий для малыша. Сейчас нейросонографию делают в роддоме, чтобы исключить патологии развития мозга. Результат ее расшифровывает педиатр или невропатолог.
- КТ, МРТ. Эти методы хоть и эффективные, но дорогостоящие. Они преимущественно используются для диагностики детей старше 3-х лет и взрослых. Сейчас считаются самыми точными. Для диагностирования грудничков использовать КТ или МРТ очень проблематично, так как пациент должен во время процедуры лежать абсолютно неподвижно. Если маленькому пациенту показана именно такая диагностика, ее выполняют под общим наркозом.
- Цистернография. Цель процедуры – определить, насколько правильно направлен ток спинномозговой жидкости. Она позволяет точно установить вид гидроцефалии у конкретного пациента.
- Ангиография. При таком методе диагностики вводится специальный контраст в артерию. Цель – выявить отклонения в проходимости сосудов.
- Обследование нейропсихологическое. Пациент осматривается, а также врач проводит его опрос. Такое обследование проводится у детей старше 3-х лет и взрослых. Врач воедино собирает данные всех анализов и результаты визуального осмотра. Цель – выявить нарушения в работе головного мозга.
Результаты проведенных УЗД или МРТ должен расшифровывать лишь опытный врач. Самодиагностика тут недопустима и крайне опасна. Очень важно точно установить причину патологии и незамедлительно приступить к ее устранению. Это напрямую влияет на ход выздоровления и дальнейшие функциональные возможности мозга.
Также проводится анализ крови, оценивается поведение больного, наличие симптоматики, ее выраженность.
Тревожные симптомы
При расширении конвекситальных пространств наблюдаются следующие симптомы:
- постоянная головная боль (она появляется сразу после пробуждения);
- тошнота;
- рвота;
- головокружение;
- ухудшение памяти (у взрослых);
- раздражительность;
- сонливость;
- усталость;
- у малышей увеличивается размер черепа;
- высокая чувствительность к свету, звуку.
Поначалу заболевание протекает без видимых симптомов. Затем они дают о себе знать, но интенсивность может быть разной. Она зависит от степени поражения мозга и количества выделяемого ликвора. Если поражение локальное, незначительное, симптоматика может быть минимальной.
Такое состояние хорошо поддается лечению, но важно начать его при первом признаке патологии, пока не произошли необратимые структурные изменения. Чем больше скопление жидкости, тем эти изменения значительнее. Со временем может наблюдаться увеличение полостей.
У младенцев могут происходить внешние изменения – увеличивается черепная коробка (особенно ее лобная или задняя гемисфера), страдают базальные функции мозга.
Причины появления патологии в разном возрасте отличаются. У младенцев это чаще всего родовая травма, менингит, арахноидит или патологии развития (нарушен генетический код). У взрослых – механическая травма, псевдокиста или опухоль.
Есть разные степени равномерного расширения субарахноидального пространства:
- легкое (1-2 мм);
- среднее (3-4 мм);
- тяжелое (4 мм и более).
Разной бывает и локализация (межполушарная, задняя, передняя и т.д.). Может скапливаться разное количество жидкости, разными будут и проявления снаружи. Порой увеличивается череп, наблюдается его выраженная асимметрия.
Лечение
Чтобы лечение расширенного арахноидального или субарахноидального пространства было максимально эффективным, а поражение тканей минимальным, за помощью врача-невролога нужно обратиться как можно раньше. Его консультация обязательна, если случилась травма, в том числе и родовая, подозрение на воспалительный процесс или беспокоят перечисленные симптомы.
Обратите внимание, что долго такая патология может протекать бессимптомно.
Для успешного лечения важно установить точную причину и устранить ее. Обязательно учитывается ликвородинамика. Она может выражать степень расширения, показать, насколько страдают окружающие ткани, сосуды, нервы. Нередко у ребенка спровоцировать расширение могут синусит, внутричерепное давление, отит, инфекционные заболевания.
При таком развитии назначаются антибактериальные препараты, витамины группы В. Лечение может быть достаточно длительным. Оно назначается сугубо индивидуально, обязательно учитывается характер патологии, возраст пациента.
Больной должен постоянно находиться под наблюдением врачей, на первых этапах лечения его могут поместить в отделение неврологии.
Важно ограничивать распространение ликвора, защищать полушария и борозды мозга от сдавливания, очистить путь для отхождения жидкости. Для этого важно точно определить, какой участок поражен, какая доля мозга страдает от компрессии. Это может быть гипоталамус, мозжечок, сразу несколько отделов и т. д.
Такое отклонение у детей лечится при помощи комплекса препаратов:
- средства для выведения избытка ликвора (Аспаркам, Верошпирон, Диакарб);
- средства, которые улучшают трофику мозга (Пантогам, Кавинтон).
Для лечения детей старше 3-х лет и взрослых избирается несколько другая тактика. Им показаны:
- барбитураты;
- диуретики;
- салуретики;
- глюкокортикостероиды;
- плазмозаменители (растворы);
- обезболивающие;
- вазоактивные средства.
В схему лечения входят далеко не все перечисленные препараты. Их подбор напрямую зависит от установленной причины. Если дело в гидроцефалии, назначаются диуретики, когда причиной стала инфекция – антибиотики.
Лечение медикаментами целесообразно дополнить физионеврологическими процедурами. Они снижают симптоматику, восстанавливают метаболизм клеток, тканей мозга. задача лечения – восстановить кровоснабжение мозга и нормальное отхождение ликвора. Это позволит стабилизировать внутричерепное давление, восстановить метаболизм клеток и тканей.
Прогнозы на исход лечения, несмотря на всю сложность терапии, достаточно благоприятные. Главное – начать его своевременно и продолжать до тех пор, пока не нормализуется состояние мозга.
Иногда случается так, что медикаментозная терапия не приносит желаемого эффекта. В таких случаях может потребоваться вмешательство хирурга.
Этот недуг категорически нельзя лечить самостоятельно. Требуется помощь компетентного врача, полная диагностика, длительное комплексное лечение.
Обратите внимание, что в запущенном состоянии такая патология приводит к слабоумию, нарушению координации, речевым дефектам, отставанию в умственном развитии, недержанию мочи и ряду других нежелательных проявлений.
Одно из самых опасных осложнений – гидроцефалия. Она может вызывать ряд необратимых викарных изменений, например, слепоту, речевые нарушения. Также она может стать причиной того, что ребенок отстает в развитии.