Все больше пациентов слышат диагноз стрессовое недержание мочи, при котором человеку не удается контролировать акты мочеиспускания. Отклонение появляется как временно, так и на постоянной основе, доставляя больному дискомфорт. Недуг развивается по разным причинам, одна которых — стрессовое состояние. Особенно рискуют получить недуг женщины после родов. У мужчин непроизвольное мочеиспускание появляется после хирургического вмешательства при болезнях простаты, в частности, после удаления рака.
Симптомы стрессового недержания мочи
Единственный симптом этого заболевания — это подтекание мочи при физическом напряжении, например, при смехе, чихании, кашле, беге, половом акте и т.п. В результате повышения внутрибрюшного давления вылиться может от нескольких капель мочи, до достаточно заметного ее количества.
При регулярно использовании гигиенических прокладок несколько капель мочи могут оказаться и незамеченными, однако со временем болезнь прогрессирует и становится настоящей проблемой. Женщины отказываются от половой жизни и стараясь избегать ситуаций, провоцирующих недержание мочи, боятся посещать места развлечений, общественные места, ходить в гости. При таком положении вещей возможно развитие неврозов и депрессивных состояний.
Нередко как осложнение развивается острый, а затем и хронический цистит.
Диагностика заболевания
Пациент должен поделиться своими жалобами касательно состояния здоровья. Благодаря этому уролог может оценить, на какой стадии находится болезнь.
Комплекс диагностических мероприятий включает:
- Недержание мочи у мужчин. Каких видов бывает это заболевание и как его лечат?
- Сбор анамнеза. Собирается информация об условиях жизни пациента. Врачу важно определить частоту гигиенических процедур. Может проводиться опрос родственников касательно истории развития мочеиспускания.
- Заполнение анкет. Самые эффективные — ICIQ-SF, ICSmaleSF, UCLA PCI–incontinencesection, I-QOL, SEAPI-QMM. В них больной делится впечатлениями о жизни с проблемой недержания мочи. Детально описывает дискомфортные проявления.
- Осмотр. Сначала проводится обычный осмотр, после него урологический.
- Ведение дневника мочеиспускания. Пациент фиксирует все походы в туалет. Контролируемые процессы также учитываются. Благодаря дневнику определяют суточный объем мочи. Рассчитываются соотношения дневных и ночных походов в туалет.
- Суточный PAD-тест. Другое название — тест с вкладышами. Позволяет точно определить объем потери урины за сутки. Легкая форма определяется 3 прокладками за 24 часа, средняя – 4-6, тяжелая – 7 и более.
- Анализ мочи и крови. Дает возможность определить большой спектр патологий.
- УЗИ. Особенно актуально для женщин. Проводится осмотр органов малого таза и почек.
- Рентгенологические исследования. Уретроцистография нужна, чтобы выявить стриктуру уретры. Чтобы увидеть все этапы прохождения урины по органам мочевого аппарата, используют цистографию. Также осматриваются соседние органы.
- Эндоскопические обследования. Уретроцистоскопия наиболее эффективна. С мочеиспускательного канала и мочевого пузыря собирается слизь. Она исследуется, после чего дают экспертную оценку пузырно-уретрального состулья.
- Уродинамическое обследование. Представлено в виде урофлоуметрии, профилометрии, цистометрии, press-flow, сфинктерометрии. Такое исследование позволяет установить вместительность и растяжимость мочевого пузыря. Предоставляется характеристика неконтролируемых сокращений мочевых органов в фазе накопления урины. Фиксируется скорость и детрузное давление.
Выполнение подобного комплекса работ поможет узнать природу болезни, ее актуальную фазу. Определяют вид заболевания, ведь часто пациенты путают ургентную форму со стрессовой. После этого назначается комплексное лечение.
Причины стрессового недержания мочи у женщин
Подтекание мочи возникает в результате внутрибрюшного давления, что в норме, как правило, не происходит. Причина кроется в ослаблении мышц тазового дна и способности уретры сопротивляться давлению жидкости в мочевом пузыре.
Факторами, приводящими к такому ослаблению, могут стать:
- Тяжелые или многократные роды;
- Тяжелые физические нагрузки в спорте или на работе;
- Аномалии развития тазовых мышц и уретры;
- Повреждения промежности в результате травм;
- Нарушение иннервации мышц тазового дна;
- Рубцы после операций на органах таза.
В результате «провисания» мышц тазового дна изменяется взаимное расположение мочевого пузыря и уретры, что нарушает естественные механизмы удержания мочи.
Причины
Патология возникает из-за того, что уретра или шейка пузыря становятся подвижными, занимают неправильное анатомическое положение во время напряжения. Так происходит, если есть опущения органов малого таза. Кроме того, нарушение работы сфинктеров влечет за собой возникновение проблемы как у женщин, так и вызывают недержание мочи у мужчин стрессовое.
Следует сказать, что проблема чаще встречается у женщин по вине следующих причин:
- длительные осложненные роды;
- слишком быстрые роды;
- операции;
- чрезмерный физический труд;
- травмы области промежности.
Лечение стрессового недержания мочи
Медикаментозное лечение этого патологического состояния в настоящее время не существует, то есть, с помощью уколов и таблеток стрессовое недержание мочи вылечить не удастся.
Консервативное лечение
Тем не менее, консервативные методы лечения легких степеней недержания существуют, это физиотерапевтические процедуры (электростимуляция мышц тазового дна), специальные комплексы ЛФК, и наиболее современный метод лечения – метод биологической обратной связи.
Мышцы тазового дна относятся к скелетной мускулатуре, а значит, управлять их сокращениями мы можем по нашему желанию. В то же время, в норме мы не задумываемся когда и с каким усилием напрягать эти мышцы, и если проводить аналогию, то во время ходьбы мы также не посылаем мысленные команды мышечным группам, участвующим в ней. Мы просто идем в нужном направлении, а управление координированным сокращением мышечных волокон берут на себя двигательные центры головного мозга. Так происходит в норме, но если человек восстанавливается после травмы, то ходить приходится учиться вновь, а значит, сознательное управление и координация движений выходит на первое место.
Аналогичным образом обстоят дела с тазовыми мышцами, которые в результате заболеваний, многократных родов или травм выходят из-под контроля нервной системы, поэтому основной задачей лечения является возвращение этого контроля. Метод биологической обратной связи справляется с этой задачей эффективнее, чем комплексы лечебной физкультуры.
Лечение осуществляется на аппарате Уростим, который позволяет при управлении мышцами тазового дна, одновременно управлять зрительными образами на мониторе компьютера, то есть, это очень напоминает компьютерную игру, но вместо джойстика или мышки задействуются мышцы промежности. В конечном итоге, сокращения мышц доводятся до автоматизма и волевых усилий больше не требуется. Метод биологической обратной связи хорошо зарекомендовал себя в комплексе с электростимуляцией.
Каковы причины заболевания?
Главная причина непроизвольного выделения урины – это слабость мышц таза. Также могут возникнуть проблемы в работе сфинктера мочевого пузыря.
При беременности и родах могут ослабиться мышцы тазового дня, что приводит к недержанию. Дополнительными факторами являются гормональные сбои, набор веса, а также давление малыша на тазовое дно.
Также на развитие патологии могут повлиять большой вес ребенка, использование вспомогательных инструментов при родах. Часто заболеванию подвержены женщины пожилого возраста после менопаузы.
Стрессовое непроизвольное выделение может произойти также под влиянием следующих факторов:
- наличие вредных привычек;
- лишний вес;
- наследственность;
- заболевания нервной системы;
- расстройства желудка;
- анемия;
- постоянный кашель;
- операции и травмы спины.
Любое хирургическое вмешательство в области мочевого пузыря ведет к образованию спаечного процесса, что оказывает давление на малый таз. Воздействие нескольких факторов вместе даёт большую вероятность развития недержания. Обычно на развитие патологии влияет сразу несколько причин.
Появление непроизвольного мочеиспускания сказывается на повседневной жизни женщины. Она боится появляться в обществе с большим количеством людей, так как постоянно присутствует страх обмочиться. Человек не может заниматься спортом, так как физические нагрузки ведут к выходу мочи.
Заболевание приносит массу неудобств, поэтому лучше как можно раньше от него избавиться. Не нужно стесняться обращаться к врачу, так как вовремя решенная проблема поможет избавиться и от психологических проблем и нервных расстройств пациента.
Лечение синдрома недержания мочи в МЦ «Эс Клиник»
Выделяется два основных метода: хирургический и нехирургический, с которого начинается лечение. В последний способ терапии входит назначение особых упражнений, цель которых – укрепление тазовых мышц. Достижение этого же результата преследуют при прибегании к помощи электростимуляций, выписывании рецептов на медикаментозные препараты, использовании влагалищных конусов. Лишь при неудаче стоит обращаться к оперативному лечению.
Лечение непроизвольного подтекания мочи с помощью лазера в «Эс Клиник»
Уникальное европейское оборудование, созданное в соответствии с последними технологическими разработками, делает лазерный метод лечения самым эффективным, простым и надежным. Передняя стенка влагалища вместе с окончанием мочевыделительного канала подвергаются воздействию лазера.
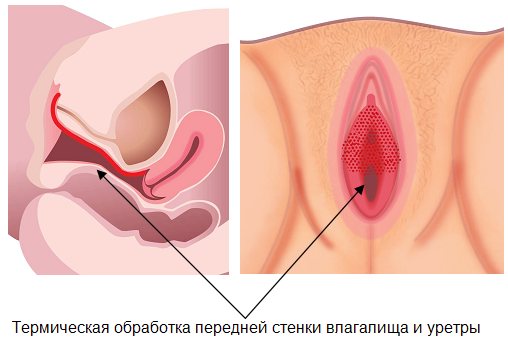
Импульсы бережно действуют на ткани, не нарушая их структуру. Нагретые ткани сжимаются, сокращаются, запускается активная выработка собственного коллагена. Всё это приводит к повышению упругости, эластичности, омоложению, итог – симптоматика синдрома снижается.
Лечебные процедуры
Лечение стрессового недержания мочи у женщин проводят разными способами: консервативными или оперативными. Способ, которым осуществляется терапия, выбирается доктором. Он зависит от результатов обследования, степени тяжести болезни, индивидуальных особенностей организма.
Консервативная терапия заключается в применении медикаментов (спазмолитики, антидепрессанты) в сочетании с выполнением специально разработанного комплекса упражнений Кегеля. Зарядка укрепляет мышцы малого таза. Больному рекомендуют вести активный образ жизни, если есть ожирение, то советуют снизить вес.

Кроме того, пациенту показаны тренировки мочевого пузыря. Принцип процедуры заключается в том, чтобы человек постепенно увеличивал интервал времени между мочеиспусканиями. Ведь в процессе развития болезни больные проводят опорожнение мочевого пузыря при малейшей на него нагрузке, боясь неконтролируемого вытекания мочи. Во время тренировки составляется индивидуальный план мочеиспусканий, и если позыв случается вне распорядка, то пациент должен сдерживать его, максимально сжимая сфинктер.
Через каждые полмесяца рекомендуется увеличивать интервал между походами в туалет на 30 мин, доводя время между мочеиспусканиями до 3–4 часов.
Проводят тренинг мускулатуры малого таза методом обратной связи. Тренировка мышц осуществляется при помощи аппарата Urostym 1–2 раза в неделю. Систематические занятия на тренажере позволяют больному натренировать мышцы малого таза и контролировать мочеиспускания. В начале занятий пациенты мысленно передают команду сокращаться своим мышцам, но после 2 месяцев тренингов процесс происходит автоматически. Вместе с терапией БОС проводят электростимуляцию мышц органов малого таза. Методика восстанавливает передачу нервных импульсов к мышечной ткани.
Если консервативное лечение не может помочь больному, его эффективность мала, проводят операцию. Инъекциями коллагена лечат стрессовое недержание в отсутствии нейрогенного фактора. Но нельзя проводить процедуру, когда есть опущение мочевого пузыря или влагалища.
Часто используют и слинговую операцию. В процессе ее устанавливают синтетическую петлю, препятствующую нежелательному мочеиспусканию. Применение передней кольпорафии считают неэффективным в терапии недержания. Ее используют для ушивания опущенной стенки влагалища.
Еще один вид операции — лапароскопическая кольпосуспензия. Это малотравматичный хирургический метод, направлений на восстановление нормального положения уретры и ее фиксацию. Такое вмешательство не вызывает осложнений и не требует длительной послеоперационной реабилитации.
Противопоказания
- Беременность, период грудного вскармливания или сразу после родов
- Сахарный диабет
- Онкология
- Возрастные ограничения — до 80 лет
Процедура проводится амбулаторно. Реабилитационный период попросту отсутствует, что, несомненно, является плюсом. Полная победа над недугом отмечается в более 70% случаев.
Мини-слинг для лечения недержания мочи в МЦ «Эс Клиник»
Вид операции, при котором под уретрой размещается плетеная лента (слинг). Материал – пролен, отличающийся превосходными поддерживающими свойствами, позволяет фиксировать уретру и устранять излишнюю подвижность. Введение ленты проводится после трех небольших проколов (под мочеиспускательным каналом, в паховой области). Их ушивают материалом, который впоследствии рассасывается, не оставляя следов.
Пролен же, используемый в слингах, не имеет свойства рассасываться со временем, не вызывает воспалений и аллергии. Размер пор в плетении ленты пропускает клетки соединительной ткани, фибробласты которой вырабатывают каркасный белок. Позже имплантат обрастет соединительными волокнами, укрепляющими мочевыделительный канал и удерживающими мочу даже под сильным давлением в пузыре. В связи с этим, окончательное восстановление может наступить спустя максимум полгода от проведения процедуры.
Профессиональные специалисты «Эс Клиник» справятся с вашими неприятностями и вернут к привычной жизни!
(определение, факторы, лечение)
Полная версия:
Трухан Д.И., Викторова И.А. Болезни почек и мочевыводящих путей. – Омск, 2009. – 104 с. – С. 12-19.
Определение и эпидемиология.
Стрессовое недержание мочи (СНМ) – внезапное мочеиспускание из-за действий, в результате которых увеличивается внутрибрюшное давление. Значительная физическая или психологическая нагрузка, кашель, – типичные ситуации, способные вызвать стрессовое недержание мочи. Недержание мочи является функциональным расстройством, оказывающим серьёзное влияние на качество жизни больных. Около 40% женщин после 40 лет и около половины после 60 лет страдают стрессовым недержанием мочи. Большинство людей, страдающих недержанием мочи, стесняются обращаться за медицинской помощью. По проведенным исследованиям, только 25% женщин сообщают врачу о своей проблеме, при этом часто проходит от 9 до 12 лет от момента появления первых симптомов до обращения за помощью.
В Российской Федерации симптомы недержания мочи отмечали 36,8% опрошенных женщин (Д.Ю. Пушкарь, 1996). В исследовании EPINCONT (28000 женщин старше 20 лет) было показано увеличение частоты недержания мочи среди молодых женщин (20-30%), отчётливое увеличение частоты недержания мочи к среднему возрасту (30-40%), стабильное увеличение частоты недержания мочи у пожилых женщин (30-50%).
Этиология и патогенез
Функция мочеиспускания у женщин
находится под контролем эстрогенов. Снижение уровня эстрогенов в менопаузе приводит к атрофии (истончению) подслизистого слоя шейки пузыря и уретры и замене его фиброзной тканью. Снижение эстрогенов – фактор риска для развития недержания мочи.
Другие причины, приводящие к этому, – слабость мышц тазового дна и опущение тазовых органов (мочевой пузырь, матка и прямая кишка), возникающие после частых родов или интенсивных физических нагрузок, а также связанные с возрастными изменениями. Ослаблению мышц тазового дна могут способствовать: травматизация промежности; нарушения нервного контроля мышц тазового дна, часто возникающие у курящих женщин, употребляющих алкоголь и больных сахарным диабетом.
Неоспоримым является факт, что в большинстве случаев болеют рожавшие женщины. В настоящее время доказано, что в развитии заболевания основную роль играет не количество, а характер родов. Чаще недержанием мочи страдают женщины, перенесшие патологические роды, сопровождавшиеся разрывами мышц тазового дна, промежности и мочеполовой диафрагмы.
К стрессовому недержанию мочи могут привести также травмы и врождённые аномалии таза и мочеиспускательного канала, последствия оперативных вмешательств на тазовых органах. В целом выделяют четыре группы факторов риска
.
1. Предрасполагающие факторы увеличивают риск развития недержания мочи, когда существуют провоцирующие факторы. Иногда для возникновения СНМ достаточно только предрасполагающих факторов. К ним относятся семейная предрасположенность, пол, раса; анатомические, неврологические и мышечные нарушения.
Семейная предрасположенность
– генетические факторы играют определённую роль в возникновении недержания мочи. Женщины, у которых мать или старшая сестра предъявляют жалобы на недержание мочи, имеют высокий риск развития стрессового или смешанного недержания мочи. Ещё более высокий риск развития недержания мочи у женщин, которые знают, что недержание было у матери и бабушки.
Пол.
Частота недержания мочи, особенно СНМ, значительно выше у женщин, чем у мужчин. В возрасте 60 лет недержание мочи у женщин в 1,5-2 раза чаще, чем у мужчин, а в более молодом возрасте – в 7 раз чаще. Основная причина СНМ у мужчин – удаление предстательной железы при её гиперплазии или при раке.
2. Стимулирующие факторы могут вызывать СНМ вследствие того, что эти факторы приводят к значительным нарушениям механизма удержания мочи. К ним относятся беременность и роды, хирургические операции на органах малого таза (радикальная гистерэктомия, радикальные операции по поводу рака прямой кишки, влагалищные операции с широкой диссекцией тканей) и лучевая терапия этой области.
3. Провоцирующие факторы способствуют развитию СНМ, как правило, после продолжительного воздействия. К этим факторам относятся инфекция мочевых путей, ожирение, запоры, болезни органов дыхания и курение (хронический кашель), неврологические заболевания, профессиональные факторы и занятия спортом, менопауза, некоторые группы лекарственных препаратов (диуретики, альфа-адреноблокаторы и др.).
4. Декомпенсирующие факторы, воздействующие в определённый период времени или постоянно, могут вызывать СНМ иногда даже без нарушений механизма удержания мочи. Декомпенсирующие факторы способны смещать баланс «удержание – недержание» в сторону недержания мочи при наличии предрасполагающих, стимулирующих и провоцирующих факторов. К этим факторам относятся возраст, деменция и дебильность (психические нарушения), сопутствующие заболевания и нарушения двигательной функции, условия жизни. К наиболее изученным и доказанным факторам относятся возраст, беременность и роды, ожирение.
В норме максимальное давление в уретре должно превышать давление внутри мочевого пузыря в течение всего времени, за исключением процесса мочеиспускания. При стрессовом недержании (при кашле, смехе, физической нагрузке) происходит повышение внутрибрюшного и внутрипузырного давления – оно становится выше, чем давление в уретре, которая остаётся открытой вследствие ослабления сфинктера, и происходит потеря мочи. В патогенезе стрессовой инконтиненции имеет значение смещение или дислокация проксимальной уретры и уретровезикального сегмента. Другими словами, развитие симптомов данного заболевания невозможно без возникновения нарушений анатомических соотношений органов малого таза.
Ряд авторов разделяют СНМ на два
основных патогенетических варианта:
- первый, связанный с дислокацией и ослаблением связочного аппарата, неизмененного мочеиспускательного канала и уретровезикального сегмента, что относится к анатомическому недержанию мочи;
- второй, связанный с изменениями в самом мочеиспускательном канале и сфинктерной системе, приводящими к нарушению функции замыкательного аппарата.
Клиника
Основной жалобой больных
является непроизвольное выделение мочи при физической нагрузке и сохранённом физиологическом акте мочеиспускания. В зависимости от степени поражения замыкательного аппарата мочевого пузыря степень недержания мочи может быть различной – от нескольких капель до почти полного опорожнения мочевого пузыря при малейшем движении. Это заболевание часто приносит тяжёлые страдания молодому контингенту больных. Постоянный запах разлагающейся мочи, сопутствующие заболевания кожных покровов нередко отражаются на психике больных, приводя к их социальной дезадаптации.
Дифференциальный диагноз
О стрессовом недержании мочи можно говорить, когда
данные анамнеза, жалобы и выявленные симптомы указывают на потерю мочи при физической активности, без сопутствующей ургентной симптоматики (нормальная частота дневного и ночного мочеиспускания, отсутствие ургентности при провоцирующих факторах – «мытьё рук»). Подтверждают диагноз положительный кашлевой тест, уродинамическое подтверждение непроизвольной потери мочи при повышении внутрибрюшного давления и отсутствии непроизвольных сокращений детрузора.
Лечение
Существует три типа лечения
стрессового недержания мочи:
- консервативное;
- фармакологическое;
- хирургическое.
Консервативное лечение
СНМ заключается в изменении жизненных стереотипов (снижение массы тела, прекращение курения, ограничение потребления кофе), регулярном опорожнении кишечника, лечении лёгочных заболеваний, упражнений для мышц промежности и других видах лечения, которые могут улучшить функциональное состояние мышц тазового дна.
Необходима тренировка мочевого пузыря, которая заключается в постепенном удлинении промежутков времени между мочеиспусканиями. Консервативным методам лечения следует отдавать предпочтение у пожилых пациенток, ранее оперированных без эффекта, а также у молодых женщин с невыраженными явлениями СНМ, возникшими после родов.
Гимнастические упражнения
направлены в первую очередь на укрепление сфинктеров мочевого пузыря и прямой кишки. Они оказывают также стимулирующее действие на мышцы брюшного пресса, органов малого таза и промежности, уменьшая пузырно-уретральный угол. В результате восстанавливаются нормальные анатомические соотношения между шейкой мочевого пузыря, уретрой и лобковым симфизом. Существует целый ряд авторских методик: лечебная физкультура по Д.Н. Атабекову, гимнастика по Ф.А. Юнусову, упражнения Н. Кегеля.
Механические методы.
Устранение механическим путём анатомической причины, поддерживающей СНМ. Ранее для устранения симптомов НМПН широко применялись различные виды пессариев, действие которых основано на механической компрессии уретры. В настоящее время широкое применение находят специальные эндоуретральные обтураторы, создающие препятствие непроизвольному выделению мочи. Пациентку обучают введению обтуратора в уретру, и в дальнейшем в амбулаторных условиях она использует их самостоятельно, удаляя перед очередным произвольным мочеиспусканием.
Специальный комплекс упражнений разработан с использованием так называемых вагинальных конусов, имеющих различную массу. Пациентка в течение определенного времени удерживает конус мышцами влагалища, переходя от более легкого к более тяжелому, чем достигается укрепление мышц мочеполовой диафрагмы. Применение влагалищных конусов ограничено вследствие возможных побочных эффектов (дискомфорт, кольпит, влагалищные кровотечения).
Метод биологической обратной связи (БОС).
Принцип БОС основан на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях промежности. Идея биологической обратной связи состоит в получении визуального или слухового сигнала от датчика, введённого во влагалище или прямую кишку, о состоянии мышц тазового дна. При данном методе пациентка обучается сокращать и расслаблять мышцы промежности и, таким образом, улучшать механизм удержания мочи.
Физиотерапия.
Нормализуют функцию замыкательного аппарата мочевого пузыря различные методы физиотерапевтического воздействия: вибромассаж, диадинамические и гальванические токи, амплипульс, электрофорез.
Электростимуляция мышц тазового дна
показана пациенткам, не способным самостоятельно выполнять вышеуказанные упражнения. Известно несколько различных вариантов электрической стимуляции: промежностный, влагалищный, анальный, сакральный. Механизм действия данного вида лечения включает непрямую стимуляцию мускулатуры тазового дна через ветви полового нерва.
Фармакологическое лечение.
Недержание мочи, наступившее в период климакса или менопаузы, в ряде случаев успешно лечится назначением заместительной гормональной терапии.
[td]
Лекарственные средства позволяют затормозить сокращение стенок мочевого пузыря, вызвать сокращение сфинктера или снизить выработку мочи. Наибольшего эффекта можно достичь при сочетании с гормональной терапией. Необходимо подчеркнуть, что из большого количества лекарств, предложенных для лечения недержания мочи, лишь назначение препаратов с антихолинергической активностью (троспия хлорид, оксибутинин) является патогенетически обоснованным.
Остальные препараты, относящиеся к различным фармакологическим группам, обладают лишь опосредованным действием на нижние мочевые пути, а действие некоторых из них является их побочным эффектом (пикамилон, имипрамин, баклофен, диклофенак, эфедрин, профенид).
Коррекция лекарственной терапии.
Существует ряд лекарственных препаратов, способствующих учащенному мочеиспусканию посредством расслабления мышц тазовых органов таким образом, что человек перестает контролировать акт мочеиспускания. К ним можно отнести мочегонные средства, антидепрессанты, седативные препараты, некоторые средства для снижения кровяного давления и антигистаминные препараты. У пожилых людей эти препараты с большей вероятностью являются причинами недержания мочи.
Хирургическое лечение.
Целью оперативного лечения СНМ является восстановление нормальных анатомических соотношений малого таза и нижних мочевых путей. При дислокации нормального уретровезикального сегмента и проксимальной части мочеиспускательного канала основной целью оперативного лечения является восстановление изменённых топографо-анатомических соотношений путем перемещения и фиксации уретровезикального сегмента в нормальном анатомическом положении (различные варианты уретроцистоцервикопексий).
Если уретра и шейка мочевого пузыря не функционируют более как сфинктер и представлены чаще ригидной трубкой и рубцово-измененным уретровезикальным сегментом, то пациенты нуждаются в формировании дополнительной опоры мочеиспускательному каналу и шейке мочевого пузыря, а также в создании пассивного удержания мочи путём компрессии уретры, так как функция сфинктера у данных больных полностью утрачена (различные модификации слинговых или петлевых операций). Техника классической слинговой операции заключается в проведении петли под уретрой или шейкой мочевого пузыря и фиксируется к апоневрозу прямых мышц живота или к лонным костям, что позволяет «стабилизировать» уретру.
В последнее время
всё большей популярностью пользуются так называемые минимально инвазивные вмешательства, направленные на коррекцию СНМ и обладающие определенными преимуществами перед традиционными операциями (местное обезболивание, непродолжительность операции, хорошая переносимость, короткий период реабилитации, лучшие функциональные результаты). К ним относятся: операция Ульмстена (TVT-методика), лапароскопические вмешательства, парауретральные инъекции коллагена и имплантация микробаллонов, устройства для костной фиксации уретровезикального сегмента.
Наиболее популярная
из этой группы операций – так называемая свободная синтетическая петля (TVT) – показана женщинам со стрессовым недержанием мочи на фоне гипермобильности уретры. Хирургические методы лечения обеспечивают немедленный эффект после операции, однако существуют возможные осложнения, которые необходимо обсуждать с пациенткой до оперативного лечения. Оценка различных видов стрессового недержания мочи должна основываться на субъективных и объективных данных и включать отдалённые сроки наблюдения (более 2 лет).
Прогноз
Окончательным критерием положительного
результата оперативного лечения СНМ считается восстановление адекватного акта мочеиспускания, отсутствие остаточной мочи и признаков рецидива основного заболевания.
Несмотря на значительные успехи оперативного лечения недержания мочи при напряжении, от 10 до 30% оперативных вмешательств не приводят к устранению недержания. К осложнениям операций следует отнести нарушения сексуальной функции (примерно в 20% случаев после слинговых операций пациентки испытывают дискомфорт при половой жизни в течение первых 4 месяцев и в 5% случаев – в течение 1 года).
Рассказать / Поделиться:
Недержание переполнения
У кого бывает. Преимущественно у пожилых мужчин, у которых есть аденома или рак предстательной железы. У женщин эта разновидность недержания мочи встречается гораздо реже.
Как проявляется. В запущенных случаях недержания мочи при частых позывах в туалет моча выделяется буквально по каплям. В мочевом пузыре начинает скапливаться остаточная моча, которая задерживается в почках и представляет собой питательную среду для инфекции. А в особо тяжёлых случаях дело может дойти до почечной недостаточности и даже смерти пациента.
Почему возникает. Досадная протечка в этом случае связана с перенаполнением и перерастяжением мочевого пузыря из-за длительно существующих препятствий оттоку мочи, например из-за аденомы простаты – доброкачественной опухоли предстательной железы, которая начинает сдавливать мочеиспускательный канал, что препятствует оттоку мочи из мочевого пузыря. У женщин причина недержания переполнения, как правило, остаётся неясной. За исключением тех случаев, когда речь идёт о сахарном диабете, при котором происходит нарушение иннервации мочевого пузыря или неврологических заболеваний (травм позвоночника).
Как лечится. Основной метод справиться с недержанием переполнения – устранить причину, которая к нему привела. Главное – не довести ситуацию до почечной недостаточности.
Почки не справляются. Что приводит к нарушению их функций? Подробнее