| В этой статье не хватает ссылок на источники информации. Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена. Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники. Эта отметка установлена 18 июля 2020 года . |
| Синдром запястного канала | |
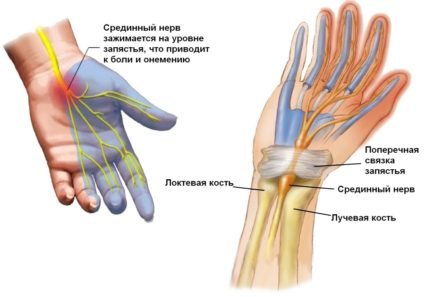
| Вид разрез поперёк запястья. Срединный нерв показан желтой точкой в районе центра. Запястный канал не указан, но видна круговая структура, окружающая срединный нерв | |
| МКБ-10 | 56.056.0 |
| МКБ-10-КМ | G56.0 и G56.00 |
| МКБ-9 | 354.0354.0 |
| МКБ-9-КМ | 354.0[1] |
| OMIM | 115430 |
| DiseasesDB | 2156 |
| MedlinePlus | 000433 |
| eMedicine | orthoped/455 pmr/21pmr/21 emerg/83emerg/83 radio/135radio/135 |
| MeSH | D002349 |
| Медиафайлы на Викискладе | |
Синдро́м запя́стного кана́ла
(
карпальный туннельный синдром
, англ. carpal tunnel syndrome,
CTS
) (карпальный «запястный» < латин.
carpus
«запястье»[2])— неврологическое заболевание, проявляющееся длительной болью и онемением пальцев кисти. Относится к туннельной невропатии. Причиной заболевания является сдавление срединного нерва между костями, поперечной кистевой связкой и сухожилиями мышц запястья.
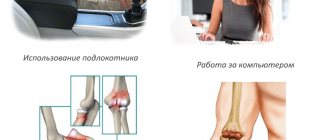
Синдром запястного канала наиболее часто встречается у женщин старшего возраста. Это заболевание считается профессиональным у работников, выполняющих монотонные сгибательно-разгибательные движения кисти (например, при сборке машин). Также этим заболеванием страдают сурдопереводчики, мотогонщики, велосипедисты, пианисты, боулеры, киберспортсмены, барабанщики и, нередко, художники со стажем.
Симптомы синдрома встречаются у пользователей компьютеров, например игроков в компьютерные игры (активное и долговременное использование клавиатуры и мыши в неправильной позе). Широко распространено представление, что длительная ежедневная работа на компьютере, требующая постоянного использования клавиатуры, является фактором риска развития синдрома запястного канала, однако результаты научных исследований в этом отношении противоречивы.[3] Существует исследование, в котором синдром запястного канала выявлен у каждого шестого обследованного, работающего на компьютере. Согласно ему, большему риску подвергаются те пользователи, у которых при работе с клавиатурой кисть разогнута на 20° и более по отношению к предплечью.[4] В то же время другие научные исследования указывают на отсутствие достоверных различий в частоте возникновения этого синдрома в группе постоянно работающих с клавиатурой при сравнении с общим населением.[5]
Часто его называют «туннельным синдромом», хотя это некорректно — существует множество других туннельных синдромов (синдромов сдавления нерва в узком канале), это лишь один, наиболее известный из них.
Причины возникновения болезни
Возникновение туннельного синдрома (код по МКБ 10 — G56.0) наблюдается при несоответствии объема внутриканальных тканей и объема самого канала. В результате такого несоответствия происходит защемление внутреннего содержимого канала, при этом вызывая патологические следствия. В основном процесс ущемления нерва наблюдается при долгих и однообразных нагрузках на руки. Это может происходить вследствие профессиональной деятельности, когда работа человека связана с нагрузкой на кисти.
При такой работе происходит уплотнение и разрастание сухожилий в канале, тем самым оказывая давление на нерв. Также, когда наблюдается неудобное положение руки человека при выполнении работы, происходит сильное напряжение запястных мышц, что, в свою очередь, вызывает отечность.
Туннельный синдром может возникать по причине иных патологий, даже при их лечении, они не имеют отношения к нагрузке на руки. К таковым причинам возникновения синдрома можно отнести:
- Наличие сахарного диабета, причем, повреждаются нейроволокна, вызывая тем самым отечность нерва.
- Диагностирование перелома или иной травмы отдела запястья, при этом изменяется объем канала.
- При системных заболеваниях воспалительной среды, при которых происходит повреждение соединительной запястной ткани и возникновение патологической отечности сухожилий отдела запястья.
- Наличие гипотериоза и многих подобных гормональных нарушений, которые напрямую связаны с развитием туннельного синдрома.
Заметное усложнение туннельного синдрома наблюдается у тех людей, которые имеют вредные привычки и у которых диагностировано ожирение. При любом заметном дисбалансе в организме человека происходит отражение на состоянии нерва и сухожилий в канале, в особенности при отсутствии лечения.
Плечевой плексит :: Симптомы, причины, лечение и шифр по МКБ-10
Название: Плечевой плексит.
Плечевой плексит
Плечевой плексит.
Поражение плечевого нервного сплетения, проявляющееся болевым синдромом в сочетании с двигательной, сенсорной и вегетативной дисфункцией верхней конечности и плечевого пояса. Клиническая картина варьирует в зависимости от уровня поражения сплетения и его генеза.
Диагностика осуществляется неврологом совместно с другими специалистами, она может потребовать проведения электромио- или электронейрографии, УЗИ, рентгенографии, КТ или МРТ плечевого сустава и области сплетения, исследования биохимии крови, уровня С-реактивного белка и РФ.
Вылечить плечевой плексит и полностью восстановить функцию сплетения возможно лишь в течение первого года, при условии устранения причины заболевания, проведения адекватной и комплексной терапии и реабилитации.
Плечевое сплетение сформировано ветвями нижних шейных спинномозговых нервов С5-С8 и первого грудного корешка Th1. Нервы, исходящие из плечевого сплетения, иннервируют кожу и мышцы плечевого пояса и всей верхней конечности.
Клиническая неврология различает тотальное поражение сплетения — паралич Керера, поражение только верхней его части (С5–С8) — проксимальный паралич Дюшена-Эрба и поражение только нижней части (С8–Th1) — дистальный паралич Дежерин-Клюмпке.
В зависимости от этиологии плечевой плексит классифицируется как посттравматический, инфекционный, токсический, компрессионно-ишемический, дисметаболический, аутоиммунный. Среди плекситов другой локализации (шейный плексит, пояснично-крестцовый плексит) плечевой плексит является наиболее часто встречающимся.
Широкое распространение и полиэтиологичность заболевания обуславливает его актуальность как для неврологов, так и для специалистов в области травматологии- ортопедии, акушерства и гинекологии, ревматологии, токсикологии.
Плечевой плексит Среди факторов, обуславливающих плечевой плексит, наиболее распространены травмы. Повреждение сплетения возможно при переломе ключицы, вывихе плеча (в т. Привычном вывихе), растяжении связок или повреждении сухожилий плечевого сустава, ушибе плеча, резаных, колотых или огнестрельных ранениях области плечевого сплетения. Зачастую плечевой плексит возникает на фоне хронической микротравматизации сплетения, например, при работе с вибрирующим инструментом, использовании костылей. В акушерской практике общеизвестен акушерский паралич Дюшена-Эрба, являющийся следствием родовой травмы. Второе место по распространенности занимает плечевой плексит компрессионно-ишемического генеза, возникающий при сдавлении волокон сплетения. Подобное может произойти при длительном нахождении руки в неудобном положении (во время крепкого сна, у постельных больных), при сдавлении сплетения аневризмой подключичной артерии, опухолью, посттравматической гематомой, увеличенными лимфатическими узлами, добавочным шейным ребром, при раке Панкоста.
Плечевой плексит инфекционной этиологии возможен на фоне туберкулеза, бруцеллеза, герпетической инфекции, цитомегалии, сифилиса, после перенесенного гриппа, ангины.
Дисметаболический плечевой плексит может иметь место при сахарном диабете, диспротеинемии, подагре обменных заболеваниях.
Не исключено ятрогенное повреждение плечевого сплетения при различных оперативных вмешательствах в области его расположения.
Плечевой плексит манифестирует болевым синдромом — плексалгией, носящей стреляющий, ноющий, сверлящий, ломящий характер. Боль локализуется в области ключицы, плеча и распространяется на всю верхнюю конечность. Усиление болевых ощущений наблюдается в ночное время, провоцируется движениями в плечевом суставе и руке. Затем к плексалгии присоединяется и прогрессирует мышечная слабость в верхней конечности. Для паралича Дюшена-Эрба типичны гипотония и снижение силы в мышцах проксимальных отделов руки, приводящие к затруднению движений в плечевом суставе, отведения и поднятия руки (особенно при необходимости удержания в ней груза), сгибания ее в локтевом суставе. Паралич Дежерин-Клюмпке, напротив, сопровождается слабостью мышц дистальных отделов верхней конечности, что клинически проявляется затруднением выполнения движений кистью или удержания в ней различных предметов. В результате пациент не может удерживать чашку, полноценно использовать столовые приборы, застегнуть пуговицы, открыть ключом дверь. Двигательные расстройства сопровождаются снижением или выпадением локтевого и карпорадиального рефлексов. Сенсорные нарушения в виде гипестезии затрагивают латеральный край плеча и предплечья при проксимальном параличе, внутреннюю область плеча, предплечья и кисть — при дистальном параличе. При поражении симпатических волокон, входящих в нижнюю часть плечевого сплетения, одним из проявлений паралича Дежерин-Клюмпке может выступать симптом Горнера (птоз, расширение зрачка и энофтальм). Кроме двигательных и сенсорных нарушений, плечевой плексит сопровождается трофическими расстройствами, развивающимися вследствие дисфункции периферических вегетативных волокон. Отмечается пастозность и мраморность верхней конечности, повышенная потливость или ангидроз, чрезмерная истонченность и сухость кожи, повышенная ломкость ногтей. Кожа пораженной конечности легко травмируется, раны длительно не заживают.
Недомогание. Потливость. Слабость в руках. Слабость мышц (парез).
Установить диагноз «плечевой плексит» невролог может по данным анамнеза, жалобам и результатам осмотра, подтвержденным электронейрографическим исследованием, а при его отсутствии — электромиографией. Важно отличать плексит от невралгии плечевого сплетения.
Последняя, как правило, манифестирует после переохлаждения, проявляется плексалгией и парестезиями, не сопровождается двигательными нарушениями.
Кроме того, плечевой плексит следует дифференцировать с полиневропатией, мононевропатиями нервов руки (невропатией серединного нерва, невропатией локтевого нерва и невропатией лучевого нерва), патологией плечевого сустава (артритом, бурситом, артрозом), плечелопаточным периартритом, радикулитом.
С целью дифференциальной диагностики и установления этиологии плексита при необходимости проводится консультация травматолога, ортопеда, ревматолога, онколога, инфекциониста; УЗИ плечевого сустава, рентгенография или КТ плечевого сустава, МРТ области плечевого сплетения, рентгенография легких, исследование уровня сахара крови, биохимический анализ крови, определение РФ и С-реактивного белка, пр. Обследования.
Дифференцированная терапия определяется генезом плексита. По показаниям проводится антибиотикотерапия, противовирусное лечение, иммобилизация травмированного плечевого сустава, удаление гематомы или опухоли, дезинтоксикация, коррекция нарушений обмена. В отдельных случаях (чаще при акушерском параличе) требуется совместное с нейрохирургом решение вопроса о целесообразности хирургического вмешательства — пластики нервных стволов сплетения. Общим направлением в лечении выступает вазоактивная и метаболическая терапия, обеспечивающая улучшенное питание, а значит и скорейшее восстановление нервных волокон. Пациенты, имеющие плечевой плексит, получают пентоксифиллин, комплексные препараты витаминов группы В, никотиновую к-ту, АТФ. На улучшение трофики пораженного сплетения направлены и некоторые физиопроцедуры — электрофорез, грязелечение, тепловые процедуры, массаж.
Немаловажное значение отводится симптоматической терапии, включающей купирование плексалгии. Пациентам назначают НПВП (диклофенак, метамизол натрия и тд ), лечебные блокады с новокаином, ультрафонофорез гидрокортизона, УВЧ, рефлексотерапию.
Для поддержки мышц, улучшения кровообращения и профилактики контрактур суставов пораженной руки рекомендован специальный комплекс ЛФК и массаж верхней конечности.
В восстановительном периоде проводятся повторные курсы нейрометаболической терапии и массажа, непрерывно осуществляется ЛФК с постепенным наращиванием нагрузки.
42a96bb5c8a2ac07fc866444b97bf1 Модератор контента: Васин А.С.
Источник: https://kiberis.ru/?p=34237
Симптомы болезни
Туннельный синдром (код по МКБ 10 — G56.0) является достаточно распространенным заболеванием, в особенности у женского пола. Мужской пол менее подвержен данному заболеванию примерно в 10 раз. Не существует ограничения по возрасту для развития болезни. Но наиболее часто туннельный синдром возникает при гормональных перестройках в организме в возрасте около 50 лет. У людей до 30 лет патология почти не наблюдается.
Синдром запястного канала характеризуется постепенным развитием: сначала происходит поражение одной руки, в основном, доминирующей (у правшей – правая, у левшей – левая). С течением развития болезни в поражение вовлекается и другая рука, но менее болезненно.
На начальной стадии болезни возникают симптомы онемения и покалывания пальцев руки (правой или левой) в утреннее время суток. Днем такие симптомы исчезают бесследно. Впоследствии добавляются симптомы ночного онемения и покалывания пальцев, боли или жжения, исключая мизинец. В некоторых случаях можно наблюдать такие симптомы по всей ладони, вплоть до локтевой области. Выраженность симптомов может нарушать естественный сон человека: он не может спать из-за боли, жжения и онемения. Устранить такие симптомы можно, опустив руки вдоль тела и подвигав ими, тем самым улучшив процесс кровообращения.
На последующей стадии ночные и утренние симптомы добавляются дневным дискомфортом: руки теряют силу, становятся неуклюжими. В некоторых случаях можно наблюдать изменение цвета кожного покрова, что выражается в его бледности.
Нужно учесть, что симптомы и признаки болезни в каждом конкретном случае могут отличаться. Именно поэтому лучше обратиться к врачу.
Классификация
Разработана классификация плексита, которая отражает причину патологического процесса, его локализацию, степень поражения нервного сплетения, стадию развития болезни.
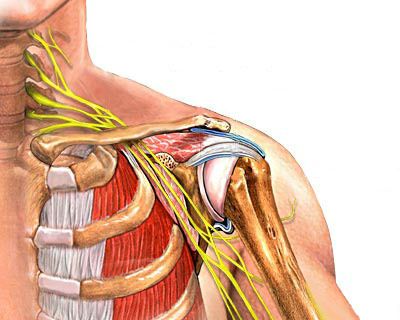
Схематическое изображение шейного и плечевого нервного сплетения
По локализации заболевания выделяют:
- шейный плексит – воспаление развивается в шейном сплетении;
- плечевой плексит – воспаление затрагивает плевое сплетение, распространяется на верхний плечевой пояс и руку;
- поясничный и крестцовый плексит – воспаление находится в поясничном сплетении, поражает ягодичные мышцы, область крестца, в патологический процесс вовлекается нижняя конечность.
Можете также прочитать: Тендинит надостной мышцы плечевого сустава
- травматический;
- компрессионно-ишемический;
- инфекционный;
- аллергический;
- интоксикационный;
- метаболический;
- родовой посттравматический.
По распространенности патологического процесса выделяют:
- односторонний плексит (правосторонний или левосторонний);
- двухсторонний.
По тяжести поражения нервного сплетения:
- частичный (в воспалительный процесс вовлекаются отдельные нервные стволы или узлы);
- тотальный (поражаются все структуры нервного сплетения).
По стадии течения заболевания:
- неврологическая фаза;
- паралитическая фаза.
В международной классификации болезней МКБ 10 плексит относится к рубрике G54, G55, M50-M51 в зависимости от причины развития патологии.
Диагностика
Диагностика и обследования больного проводятся такими врачами, как ревматолог, артролог, невропатолог. В основном врач определяет такую патологию, как туннельный синдром (код по МКБ 10 — G56.0), при первом осмотре, исходя из жалоб человека и результатов специальных тестов. Последние включают в себя:
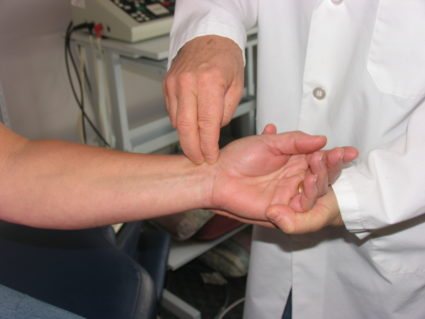
- Тест Нителя. Тест заключается в выполнении постукивания с помощью пальца самого узкого места на запястье. В том случае, когда имеется туннельный синдром, человек будет ощущать покалывание пальцев при осуществлении такого действия врачом.
- Манжеточный тест. Тест заключается в следующем: врач накладывает манжетку для измерения артериального давления на область чуть ниже локтя и чуть выше запястья. При нагнетании в манжетку давления человек будет ощущать покалывание или онемение пальцев.
- Тест поднятых рук. При этом руки поднимаются вверх и выдерживаются на протяжении минуты. В том случае, если человек не чувствует дискомфорта по истечении тридцати секунд, то туннельный синдром отсутствует. Если иначе, диагноз подтверждается.
Кроме подобных тестов, назначается проведение клинического анализа крови и анализа-ревмопробы. Это необходимо для исключения артрита. При том случае, когда туннельный синдром – не следствие артрита, подобные анализы не отражают какие-либо изменения в показателях.
Также нужно исключить заболевания шейного отдела, признаки которых могут быть схожими с проявлениями туннельного синдрома. Для этого врач назначает проведение рентгенологического исследования и томографии шейной зоны.
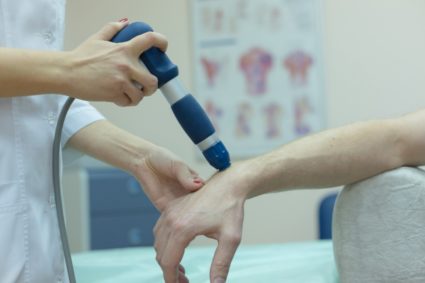
Проводится и электромиография, которая изучает сокращаемость мышц в ответ на электрические стимуляции нерва. Иными совами, такой метод диагностики уточняет место локализации повреждения нерва, а также выясняет присутствие иных причин его повреждения.
Лечение
Синдром легкого типа болезни (код по МКБ 10 — G56.0) нужно лечить медикаментами, специальным браслетом и контролем нагрузок. При умеренной и тяжелой форме болезни показано хирургическое вмешательство. К методам устранения болезни относят:
- Лечение в домашних условиях. Первым делом нужно урегулировать свою повседневную жизнь, что является важным в достижении облегчения симптомов патологии. Это заключается в ограничении высоких нагрузок на руки и пальцы и по возможности поменять род профессиональной деятельности.
- Корректировка рациона питания. Такое заболевание связано с тем, что в организме имеется дефицит витамина В6, но это не обязательно так. В некоторых случаях синдром возникает при нормальном уровне витамина в организме. Если дефицит имеется, врач назначает прием поливитаминных комплексов.
- Прием лекарственных препаратов, а именно, пероральных нестероидных средств. Такие препараты способствуют уменьшению воспаления, отечности и болевого синдрома. Прием можно осуществлять без разрешения врача, но лишь на протяжении непродолжительного времени. Активно используется противовоспалительная мазь.
- Гимнастические упражнения, выполняемые в домашних условиях.
Описание
Шейный плексит. Поражение шейного нервного сплетения инфекционного, травматического, компрессионно – ишемического, токсического, дисметаболического генеза. Клиническая картина включает болевой синдром, сенсорные расстройства, икоту, затруднения при попытке кашлять или громко говорить, поверхностное и частое дыхание. Диагностика осуществляется при помощи рентгенографии, УЗИ, томографии, электрофизиологических исследований. Главной задачей лечения является устранение причинного фактора развития плексита и проведение восстановительной нейропротекторной и сосудистой терапии.
Оперативное вмешательство
При умеренном и тяжелом типе протекания туннельного синдрома необходимо хирургическое лечение. В том случае, когда лечение с помощью шины и лекарственными средствами не приносит желаемого выздоровления, прибегают к другому виду излечения — операции. В ином случае спустя несколько месяцев можно прийти к необратимым последствиям.
Операция состоит в проведении поперечного разреза связки, что способствует увеличению пространства внутри канала. Данная операция означает либо один ограниченный разрез, либо два миниатюрных с введением гибких инструментов. Операция проводится с применением местной анестезии.
Операция с проведением двух разрезов более щадящая, так как наблюдается меньший размер рубцов и короткий период восстановления. Оба вмешательства проводят в амбулаторных условиях.
Каждая операция требует впоследствии ограничения использования пострадавшей руки. Как правило, наблюдать полное возвращение функционирования руки можно по истечении десяти недель. Существуют определенные правила, которых нужно придерживаться после проведения операции:
- Писать рукой разрешено спустя шесть недель.
- Водить машину возможно по истечении двух дней.
- Хватать предметы рукой рекомендовано после трех месяцев.
Операция может сопровождаться побочными эффектами:
- Синдром боли и воспалительный процесс в зоне локализации разреза.
- Операция может стать причиной возвращения симптомов заболевания.
Гимнастика в профилактике болезни
Физические упражнения подходят больше для профилактики туннельного синдрома, которые можно выполнять в домашних условиях
. Делать упражнения рекомендовано перед началом работы, что поможет предотвращению травмирования. Дома можно выполнять такую гимнастику для рук:
Выполнение упражнения 1 – Руки в прямом положении впереди, ладони повернуты на себя вертикально. Сохранять позу на протяжении пяти секунд.
Выполнение упражнения 2 — Руки в прямом положении перед собой, пальцы расслаблены. Выдержать на протяжении десяти секунд.
Выполнение упражнения 3 – Руки перед собой, ладони согнуты в кулак. Сгибать запястья вниз, не разжимая кулаки. Выдержать на протяжении пяти секунд.
Выполнение упражнения 4 – Руки поставлены по линии туловища, при этом выполняются потряхивания кистями.
Упражнения может подобрать врач индивидуально.
Синдром при беременности
Такие симптомы, как онемение и покалывание в руках и ногах, возникают у многих женщин при беременности. Это может быть проявлением туннельного синдрома, симптомы которого возникают ночью и после пробуждения. Как правило, синдром при беременности наблюдается во 2 и 3 триместрах.
Причина тому – гормональная перестройка в организме и задерживание выхода жидкости. Как итог – отекают мягкие ткани при беременности, включая связочный аппарат. Диагностику проводит невропатолог с помощью безвредных для плода методов. Лечить патологию при беременности рекомендовано нетрадиционными способами.
Лечение синдрома запястного канала при беременности, которое способно устранить симптомы и проявление болезни, должно быть своевременным, иначе можно вызвать дистрофию нервного волокна, что чревато хроническими болями. Лечить синдром при беременности запрещено фармакологическими препаратами, так как это очень опасно для плода. Известна мануальная терапия и рефлексотерапия при беременности, что способствует улучшению состояния гормонального здоровья. Также используют лечебные массажи и гимнастику.
Симптоматика заболевания
Плексит может появиться в области шеи, плеча, пояснично-крестцовой зоне. Соответственно симптоматика проявления заболевания в указанных зонах своя.
Шейный плексит имеет следующие симптомы. Очень остро болит шея по бокам. Болезненность может быть приступообразной с распространением в затылок. Шейные мышцы становятся слабыми. Человек не в состоянии повернуть шею или наклонить её в сторону.
Так как при воспалении задействуется диафрагмальный нерв, который иннервирует диафрагму, возникает длительная икота. Нарушается дыхание. Человек дышит поверхностно. Живот на вдохе втягивается. Больной не в состоянии покашлять и громко вести разговор.
Если у вас обнаружились указные симптомы, важно срочно обратится за консультацией к доктору, чтобы своевременно предпринять лечебные меры.
Плексит в области шеи входит в состав МКБ-10. МКБ-10 расшифровывается как международная классификация болезней 10-пересмотра. В ней каждое заболевание имеет свой код.
Симптомы плечевого плексита такие — сильно болит ключица. Болезненность отдаёт в руку. Боль усиливается при чрезмерной активности верхней конечности. Кожный покров рук и надплечья теряют свою чувствительность, а мышцы руки очень слабые. Из-за этого конечность невозможно поднять. Отекают мягкие ткани руки, кожа на руках становится бледной и холодной, а на пальцах начинают очень сильно ломаться и крошиться ногти.
Плечевой плексит или брахиоплексит, входит в состав МКБ-10 и имеет свой код. Его также следует лечить.
Симптомы пояснично-крестцового плексита следующие:
- наблюдаются сильные боли в пояснице и в ноге;
- снижается чувствительность кожного покрова нижней конечности;
- мышцы ног очень сильно ослабевают, из-за этого человек не в состоянии даже их поднять;
- отекают мягкие ткани ног;
- ноги постоянно холодные и бледные.
Плексит пояснично-крестцового отдела также можно найти в списке МКБ-10.