Синдром Горнера (или окулосимпатический синдром) – это патология вегетативной нервной системы, обусловленная нарушением симпатической иннервации и сопровождающаяся поражением глазодвигательного нерва, который отвечает за движения глазного яблока, реакцию зрачков на свет и поднятие века.
Само по себе заболевание неопасно. Но если оно свидетельствует о серьезной патологии, то требует тщательной диагностики и адекватного лечения.
Этиология и патогенез
Заболевания, проявляющиеся синдромом Горнера:
- Онкологические заболевания: злокачественные и доброкачественные опухоли легких, мозга, щитовидной железы, нейробластомы, нейрофибромы, лимфомы, метастазы;
- Ссудистая патология: расширение вен шеи, ограниченная внутрипросветная дилатация аортального сосуда, недостаточность вертебробазилярной артерии, недоразвитие внутренней сонной артерии;
- Тупая или операционная травма шеи, черепно-мозговая травма;
- Воспалительные болезни: средний отит, медиастенит, воспаление верхних ребер и шейно-грудного отдела позвоночника, тяжелый остеоартрит шеи с остями костей,
- Системные заболевания: нейрофиброматоз, демиелинизирующее заболевание ЦНС, патологически быстрая утомляемость поперечнополосатых мышц;
- Эндокринопатии: диффузный токсический зоб;
- Болезни нервной системы: блокада нервных сплетений шеи, менингит, арахноидит, энцефалит, воспаление тройничного нерва, образование полостей в спинном мозге, закупорка тромбом пещеристого синуса, сильные и мучительные приступы головной боли;
- Интоксикация различного генеза: алкогольная, лекарственная, пищевая.
Синдром Горнера в неврологии характеризуется тотальным поражением нейронов, идущих по зрительному каналу к глазам из продолговатого мозга. Патологическая иннервация глазных мышц обусловлена нарушением передачи импульса по нервным волокнам. При синдроме Горнера поражаются нервные центры, отвечающие за работу сердца, размер зрачков, выделение пота, артериальное давление и адаптационные функции, позволяющие организму приспособиться к изменениям в окружающей среде.

Причины патологии у детей:
- Врожденный тип обусловлен нарушением эмбриогенеза. Он составляет 50% из всех случаев синдрома Горнера у детей. Его причинами обычно являются: родовая травма, новообразования носоглотки, опухоли ЦНС, внутриутробное инфицирование.
- Известны случаи взаимосвязи врожденного синдрома Горнера с вирусом ветряной оспы и цитомегаловирусной инфекцией. Эти микробы обладают тропизмом к нервной ткани, что способствует появлению после рождения характерных признаков окулосимпатического синдрома.
- Приобретенная форма у грудных детей является следствием применения специальных акушерских приспособлений: вращения плода, затрудненного рождения плеча, наложения акушерских щипцов при родовспоможении, вакуумной экстракции плода.
- Глазные мышцы могут полностью лишиться сократительной способности при нарушении симпатической иннервации, спровоцированной операцией на грудной клетке малыша, корректирующей врожденный порок сердца. Это ятрогенный вариант патологии, при котором поражаются нервные пути и ганглии, что проявляется характерным симптомокомплексом.
Синдром Горнера
Синдром Горнера – это комплекс симптоматических проявлений, который возникает из-за поражения нервной системы.
Характерными признаками являются офтальмологические нарушения, сбой потоотделения, тонус сосудов.
Визуально невозможно не заметить наличие патологии. Лечение проводят с помощью пластических операций и физиологической терапии.
Причины
Основные причины развития данного синдрома:
- наличие доброкачественных или злокачественных опухолей, которые поражают дыхательные органы, головной мозг, щитовидную железу;
- нарушение функции сосудов – варикоз, патологическое строение сонной артерии;
- черепно-мозговые травмы и поражение шеи (могут возникнуть во время оперативного вмешательства);
- воспалительные заболевания – отит, гайморит;
- наличие систематических заболеваний;
- зоб, патологии эндокринной системы;
- заболевания нервной системы;
- любой вид интоксикации.
Болезнь Горнера имеет неврологическую этиологию. Сопровождается полным поражением нейронов, которые ведут к зрительному нерву. Патологические поражения приводят к нарушению передачи импульсов к нервным волокнам. Кроме этого, данный синдром приводит к поражению сердца, нарушению функции потоотделения, повышению артериального давления. Человеку трудно адаптироваться в окружающей среде.
Определить этиологию синдрома можно только после обследования у нескольких профильных врачей. Изначально следует устранить причины, которые привели к таким последствиям. Затем врач назначает терапию для устранения симптомов этой патологи.
Группа риска
В группу риска входят пациенты, которые страдают от заболеваний щитовидной железы. Любые нарушения, особенно при несвоевременном лечении могут стать причиной развития такого синдрома. Потенциальная опасность есть у людей, которые злоупотребляют алкоголем и наркотическими веществами.
Риск столкнуться с таким заболеванием есть у пациентов разной возрастной категории. Патология в редких случаях может передаваться по наследству. Уменьшить риск можно только своевременным и правильным лечением разных заболеваний.
У детей зрительные органы формируются с возрастом. Поэтому они более подвержены к развитию офтальмологических заболеваний. Для того чтобы уменьшить риск, следует посещать окулиста 1-2 раза в год.
Симптомы
Чтобы определить наличие такого синдрома, достаточно визуального осмотра. В большинстве случаев возникает одностороннее поражение. Выраженность проявлений часто приводит к развитию комплексов по поводу внешности у пациента.
Характерные симптомы:
- птоз верхнего или нижнего века;
- нарушение остроты зрения;
- сужение и асимметрия зрачков;
- нарушение фотореакции;
- зрачки медленно адаптируются к перемене освещения;
- отсутствие реакции глаза на применение лекарственных препаратов;
- уплотнение глазного яблока;
- снижение или полное отсутствие потоотделения на одной стороне лица;
- красный цвет пораженного глаза;
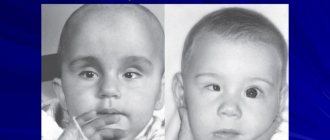
- различие цветов оболочки глаз у пациентов детского возраста;
- хаотичное размещение цветовых пигментов;
- синдром сухого глаза;
- пораженная часть лица обвисает;
- раздвоение предметов перед глазами.
Заболевание сопровождается характерными признаками, которые помогут диагностировать наличие данной патологии. Даже наличие 1-2 симптомов может свидетельствовать о наличии этого синдрома. Поэтому если присутствую подозрения, то следует обратиться к врачу. Своевременная диагностика поможет избежать развития осложнений и тяжелой формы.
Врачи разделяют еще одну форму – это неполный синдром. В этом случае полностью отсутствуют характерные симптомы. Это приводит к опасности данной патологии.
Диагностировать такой вид синдрома может только опытный офтальмолог. Тяжело вылечить любую форму этого синдрома. Изначально врач должен определить причину его развития, а затем назначить лечение.
Эффективность наблюдается при использовании минимальных электрических токов.
Осложнения
Данная патология может сопровождаться разными осложнениями. Особенно при отсутствии терапии. На этом фоне часто развиваются воспалительные процессы, которые приводят к таким заболеваниям – кератит, блефарит, конъюнктивит. Для их устранения используют офтальмологические капли и мази. В тяжелых случаях может понадобиться применение антибиотиков.
Наличие этого синдрома приводит к нарушениям функции слезной железы. Часто может появляться ее дисфункция и развитие ксерофтальмии. Постоянно присутствует риск инфекционного поражения.
Особенно тяжелыми осложнениями считаются образование флегмоны, абсцесс глазницы. В основном они возникают из-за неправильного лечения или полного его отсутствия. Большинство пациентов сталкиваются с развитием гемаралопии вторичной формы.
Стандартная терапия не оказывает желаемого результата.
Несвоевременная терапия любого заболевания приводит к развитию хронической формы и негативных последствий. Наличие одной патологии может привести к поражению других органов. Снизить риск таких явлений можно только с помощью правильного лечения. Также особое внимание следует уделить здоровому образу жизни и профилактике заболеваний.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть.
Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью Была ли статья полезной?
Оцените материал по пятибальной шкале! (
1 5,00
Источник: https://proglazki.ru/bolezni/sindrom-gornera/
Виды синдрома Горнера
В зависимости от происхождения, синдром Горнера имеет такие виды:
- Первичный – его также называют идиопатическим. Заболевание возникает без связи с аномальными процессами и представляет собой самостоятельную патологию.
- Вторичный – возникает вследствие разных патологий. Так, причиной проблем может быть инсульт.
При развитии синдрома Горнера наблюдаются нарушения на уровне разных нейронов:
- поражение первого нейрона – возникает вследствие поперечного рассечения спинного мозга;
- повреждение второго нейрона – связано с опухолевым образованием, которое сдавливает симпатический нервный путь;
- патология третьего нейрона – обусловлена поражением двигательных волокон.
Главной причиной патологии считается нарушение в работе определенной части симпатической нервной системы. По статистике, обычно страдает та зона мозга, которая принимает участие в функционировании зрительных каналов.
При этом условно выделяют такие категории причин синдрома Горнера:
- врожденные нарушения симпатических фрагментов нервной системы;
- нарушения, полученные вследствие других патологий;
- аномалии, связанные с медицинскими манипуляциями или протоколом лечения заболевания.
Иногда заболевание носит врожденный характер. Оно обусловлено развитием патологий, которые возникают при формировании эмбриона или является осложнением родов.
К основным причинам появления синдрома Горнера у новорожденного ребенка относят следующее:
- наложение щипцов при родах;
- поздние роды;
- вакуумная экстракция плода;
- врожденная ветрянка;
- сложности при рождении плеча;
- травматические повреждения и образования в носоглотке;
- наследственная предрасположенность;
- цитомегаловирус.
Чаще всего синдром связан с патологиями, которые провоцируют его появление. Обычно его возникновение обусловлено заболеваниями центральной нервной системы.
Однако причиной проблем становятся и другие нарушения:
- воспаления нервной системы;
- черепно-мозговые травмы разной степени сложности;
- аневризма аорты;
- нарушения в работе эндокринной системы, связанные со щитовидной железой;
- травматические повреждения шейного отдела позвоночника;
- отиты;
- кластерные головные боли;
- злокачественные образования в головном мозге;
- хроническая алкогольная интоксикация;
- инсульт;
- воспаление тройничного нерва.
Также появление синдрома может быть обусловлено медицинскими процедурами. Так, причиной проблем становится хирургическое вмешательство, которое требуется по протоколу лечения. Обычно оно обусловлено операциями на мозге или в верхних отделах позвоночника. В этом случае природа появления синдрома является ятрогенной.
Симптомы синдрома Горнера
Развитие заболевания обычно затрагивает лишь одну часть лица.
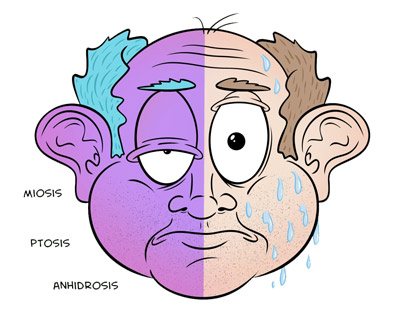
Симптомы синдрома Горнера являются следующее:
- опущение века;
- уменьшение размеров зрачка;
- уменьшение потоотделения с пораженной стороны;
- анизокория – в большей степени выражена при тусклом освещении, поскольку узкий зрачок расширяется меньше, чем широкий;
- умеренный птоз.
Глаз кажется посаженным вглубь глазницы. При этом эндофтальм выражен незначительно. Усугубляет клиническую картину сужение глазной щели. При таком диагнозе наблюдается резкое нарушение выделения слез. Иногда глаз кажется влажным.
Стойкий миоз приводит к ухудшению темновой адаптации. Люди с таким диагнозом отмечают ухудшение зрения в сумерках. При этом острота зрения сохраняется. При развитии нарушения у детей радужка с пораженной стороны приобретает более светлый оттенок.
Диагностика синдрома Горнера
Выявить это нарушение несложно. Поставить диагноз удается путем осмотра пациента. Больше трудностей вызывает определение болезни, которая спровоцировала синдром. Потому после осмотра пациента и изучения истории болезни и клинической картины ему назначают лабораторные анализы и инструментальные процедуры.
К основным диагностическим исследованиям синдрома Горнера относят следующее:
- Общие анализы мочи и крови, биохимия.
Эти исследования на начальной стадии диагностики помогают определить характер болезни – воспалительный или онкологический. - Рентгенография органов грудной клетки.
Эта процедура помогает исключить аномальные процессы в грудной клетке. Также она помогает исключить дегенеративно-дистрофические процессы в позвоночнике. - Магнитно-резонансная и компьютерная томография.
Это современные способы визуализации, которые помогают исключить опухолевый характер синдрома. - Осмотр окулиста.
Он должен сопровождаться проведением офтальмоскопии. Также врач проводит измерение внутриглазного давления. - Введение в пораженный глаз специальных капель с кокаином.
Этот прием помогает выявить синдром Горнера. В нормальном состоянии введение таких капель провоцирует расширение зрачка. Если у человека имеется такой диагноз, расширения зрачка не происходит. - Тест с паредрином.
Процедура помогает провести топическую диагностику. Она позволяет обнаружить поражения определенной анатомической структуры. Аномалия связана с поражением одного из трех нейронов, которые включают симпатические волокна боковых рогов. Если третий нейрон не участвует в аномалии, введение паредрина в пораженный глаз провоцирует сужение зрачка. Если происходит поражение третьего нейрона, зрачок не сужается.
Синдром не провоцирует летального исхода. Однако в сочетании с другими сложными патологиями он может стать причиной опасных осложнений.
Чаще всего патология проявляется в слабой форме и не вызывает дискомфортных ощущений. Активная терапия необходима при прогрессировании заболевания. Выбор способа лечения синдрома Горнера зависит от степени тяжести заболевания.
При простом течении заболевания достаточно тщательно выбирать средства в зависимости от анамнеза пациента. Категорически запрещено самостоятельно назначать лекарственные средства.
Если устранение провоцирующего фактора не приводит к положительным результатам, стоит использовать методы узкого профиля, которые оказывают воздействие на нервную систему. При потребности может применяться нейростимуляция.
Она работает с пораженными мышечными тканями, оказывая на них слабое напряжение тока. Проводить манипуляцию должен высококвалифицированный специалист. При выполнении процедуры есть риск появления выраженного болевого синдрома.
При агрессивном течении болезни может возникать потребность в применении методов пластической хирургии. Специфика патологии нередко приводит к поражению отделов лица и искривлению локализации глазного яблока. В такой ситуации возникает потребность в серьезном изменении внешности пациента.
Нередко при патологии назначается специальный массаж. Он активизирует функции тех частей симпатической нервной системы, в которых выявлены отклонения.
Если не удается устранить причины развития патологии, она может иметь неблагоприятный прогноз. Если провоцирующим фактором становится гормональный дисбаланс, использование гормональных средств помогает устранить все симптомы заболевания.
Синдром Горнера у кошек и собак
Патология может встречаться не только у людей, но и у животных. В результате владельцы вынуждены часто обращаться к ветеринару-офтальмологу с жалобами на изменения, которые происходят с глазами у питомцев. Появление выпуклости третьего века или возникновение гиперемии говорят о симптомах конъюнктивита или других воспалений.
Синдром Горнера у собак и кошек проявляется в виде западения глазного яблока. Для этого заболевания характерен маленький зрачок, поднятое третье веко и опущение верхнего. При этом поведение животного практически не меняется. У него не возникает болевых ощущений или дискомфорта.
Есть породная склонность к развитию синдрома. 90 % случаев заболевания возникает у золотистых ретриверов. Второе место занимает коккер-спаниель.
Патология возникает при поражении определенной части симпатической нервной системы. Пострадать может головной или спинной мозг. Однако чаще всего повреждение локализуется по ходу симпатического нерва. Это может происходить в грудной клетке, в районе шеи, за средним ухом или под передней лапой.
К провоцирующим факторам развития синдрома Горнера у животных относят следующее:
- поражение в шейной зоне – оно может быть обусловлено укусами других животных или проведением хирургического вмешательства;
- отит среднего уха;
- новообразования – причиной проблем выступает лимфосаркома;
- нарушения в работе вестибулярного аппарата;
- поражение плечевого сплетения и травматические повреждения в этой зоне;
- ретробульбарные повреждения.
Гормональный дисбаланс тоже может приводить к синдрому Горнера. Провоцирующими факторами заболевания являются гиперадренокортицизм и гипотироидизм.
Чтобы выявить наличие синдрома у собаки или кошки, стоит обратить внимание на характерные проявления. Немаловажное значение имеет выявление участка поражения симпатической нервной системы. Для этого в оба глаза вводят фенилэфрин.
Быстрое расширение пораженного глаза и медленное расширение здорового свидетельствуют о патологии по ходу нерва, направленного от краниального шейного ганглия до глаза. Если страдает нерв от мозга по ходу грудного ствола, расширение зрачка происходит в течение 1 часа. Такая же реакция наблюдается и у здорового зрачка.
При поражении нейронов от грудного ствола до краниального шейного ганглия расширение зрачка происходит за 45 минут. В постганглионарной области это происходит за 20 минут.
Чтобы справиться с заболеванием, нужно четко установить причины развития болезни. Все поражения делятся на 2 категории – постганглионарные и преганглионарные. Во втором случае поведение животного легче контролировать.
При постганглионарной форме недуга выписывают капли фенилэфрина. Облегчение достигается через 1,5-2 месяца. Преганглионарная разновидность недуга нуждается в более тщательном обследовании. При этом выполняется рентгенография позвоночника и томография.
Осложнения синдрома Горнера
При осложнениях синдрома Горнера могут появиться различные воспаления в переднем сегменте глаза. К ним относят блефарит, кератит, конъюнктивит. Изменение топографии глазного яблока в отношении слезной железы провоцирует ее дисфункцию. Это становится причиной ксерофтальмии.
При западении глаза в орбиту может попадать инфекция. В сложных ситуациях есть вероятность появления флегмоны. Также может возникать субпериостальный абсцесс глазницы. В большинстве случаев возникает вторичная гемералопия. Вылечить ее стандартными методами не удается.
Профилактика синдрома Горнера
Специфическая профилактика синдрома Горнера отсутствует. Неспецифические методы сводятся к своевременному выявлению и лечению патологий ЛОР-органов и щитовидной железы. Немаловажное значение имеет коррекция гормонального фона. Если в глазнице есть объемные образования, человек должен находиться на учете у окулиста.
Синдром Горнера – серьезная патология, которая может приводить к негативным последствиям для здоровья. Чтобы справиться с нарушением, нужно своевременно обратиться к врачу и следовать его рекомендациям.
Источник: https://oftalmologiya.info/zabolevaniya-glaz/220-sindrom-gornera.html
Симптоматика
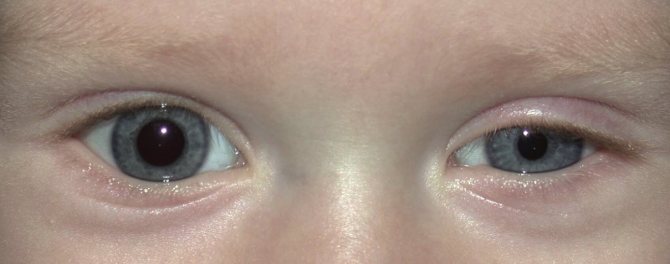
Основные симптомы заболевания можно увидеть невооруженным глазом. Чаще всего они определяются на одной стороне лица.
- Птоз верхнего века и «перевернутый птоз» нижнего века уменьшают размер глазной щели.
- Затрудненная видимость, нарушение зрения.
- Сужение зрачка.
- Анизокория – разные диаметры зрачков.
- Снижение фотореакции зрачка.
- Замедленная адаптация зрачка к различной степени освещенности.
- Отсутствие реакции зрачка на разные лекарственные препараты.
- Западение и уплощение глазного яблока.
- Пониженное выделение пота на одной стороне лица или его полное отсутствие.
- Расширение сосудов конъюнктивы, красный окрас глаза.
- Разный цвет радужной оболочки глаз у детей.
- Неравномерное распределение цветного пигмента по радужке.
- Гипопродукция слезы со стороны поражения.
- Усиление аккомодации или ее паралич.
- Синдром сухого глаза.
- Осунувшийся вид лица со стороны поражения.
- Диплопия – двоение в глазах.
Синдром Горнера проявляется специфическими клиническими признаками, по которым легко определить наличие данной патологии у человека. Присутствие как минимум двух симптомов из перечисленного списка указывает на эту болезнь.
Существует отдельная форма заболевания — неполный синдром Горнера, характеризующийся отсутствием типичной симптоматики. Диагностировать данный недуг может только высококвалифицированный офтальмолог.
См. также[править | править код]
Анизокория Синдром Пти — обратный синдром Горнера
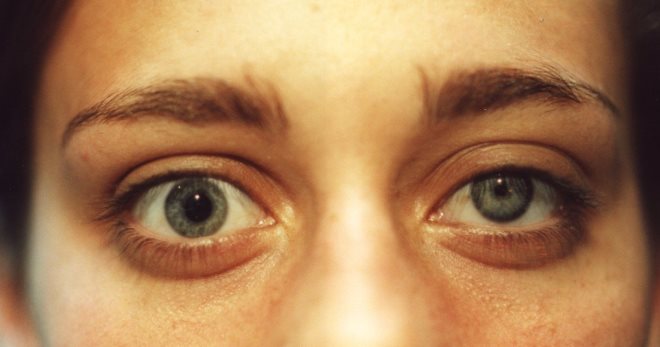
Синдром Горнера – сложный симптомокомплекс, связанный с поражением симпатической нервной системы человека. Заболевание приводит к нарушению зрительного аппарата, сосудистой системы. В некоторых случаях появление синдрома может быть признаком злокачественных образований легких, поражения шеи.
Диагностика
Диагностика синдрома Горнера начинается с непосредственного визуального осмотра больного. Врач изучает явную симптоматику патологии и собирает подробный анамнез. Физикальное обследование заключается в пальпации надключичных лимфатических узлов и щитовидной железы.

Затем переходят к специфическим диагностическим методикам, которые безошибочно определят данную болезнь.
- Офтальмологи закапывают в глаза мидриатики – «Мидримакс», «Ирифрин», «Цикломед». Под воздействием данных растворов у здоровых людей расширяется зрачок. Если этого не происходит, значит, в организме имеется патология. Специалист сравнивает реакцию зрачков и определяет состояние нервных структур у больного.
- Определение адаптивной способности глаза к перепаду интенсивности освещения – еще один тест, подтверждающий наличие синдрома Горнера. У больных замедлена адаптация зрачка к различной степени освещенности.
- Исследование характера птоза и его дифференцировка с воспалением глазодвигательного нерва. Синдром Горнера характеризуется средним или слабым, едва заметным опущением верхнего века и сужением зрачка. При поражении черепных нервов, обеспечивающих адекватную работу зрительного анализатора, птоз выраженный, а зрачок сильно расширенный.
- КТ и МРТ различных областей тела человека позволяет выявить первопричину синдрома.
- Рентгенологическое исследование проводится с целью обнаружения новообразований и определения их локализации.
- УЗИ сосудов головы и шеи.
- Общий анализ крови.
- Биопсия лимфоузлов и ангиография сонной артерии – вспомогательные методы диагностики синдрома.
Окончательный диагноз патологии ставят окулисты и невропатологи после совместного осмотра больного.
Лечение
Идиопатическая форма синдрома проходит самостоятельно, без проведения лечебных процедур. Специфической терапии приобретенной формы недуга в настоящее время не существует. Симптоматика патологии заметно ослабевает после устранения основного заболевания, спровоцировавшего развитие синдрома.

Основные методы лечения патологии:
- Нейростимуляция – самый эффективный метод лечения синдрома Горнера. К коже прикрепляют электроды, по которым электрические импульсы поступают к пораженным мышцам и стимулируют их. При этом улучшается кровоснабжение и частично восстанавливается иннервация мышц. Даже слабые мышечные волокна становятся подготовленными к регулярной нагрузке. Эта болезненная процедура улучшает метаболизм и тонизирует глазные мышцы.
- Пластическая хирургия обеспечивает коррекцию дискомфортных зон и косметических недостатков. Профессиональные хирурги восстанавливают правильную форму глазной щели, век и возвращают больному здоровый вид.
- Кинезотерапия — специальное комплексное лечение, активизирующее нервы и мышцы пострадавшего глаза. В его состав входит дыхательная гимнастика, лечебная физкультура, подвижные игры, массаж. Эти методы позволяют стимулировать пораженные участки по средствам физического контакта.
- Массаж век проводят аккуратно ватным тампоном, смоченным в антисептическом средстве или пропитанным тетрациклиновой мазью, альбуцидом. Легкими, поглаживающими движениями с небольшим надавливанием и похлопываниями начинают массаж у внутреннего уголка глаза и заканчивают в области внешнего уголка.
- Существуют упражнения, повышающие тонус глазных мышц. Они проводятся одними глазами без поворотов головы. Больным рекомендуют смотреть вверх, а затем резко вниз; влево, а затем резко вправо; переводить взгляд по диагонали; смотреть на приближающуюся к носу фалангу пальца; вращать глазами в разные стороны; фиксировать взгляд на дальнем, а затем на ближнем предмете; резко закрывать и открывать глаза. Такие ежедневные упражнения, выполняемые в течение трех месяцев, помогут укрепить глазные мышцы и поднять их тонус.
Народное лечение синдрома Горнера проводится с согласия лечащего врача. Для этого используют аромамасла и лифтинг-маски. Яично-кунжутную маску наносят тонким слоем на больное веко на 20 минут. Кашицу из сырого картофеля наносят на веко, оставляют на полчаса и смывают теплой водой.
Синдром Горнера сам по себе не угрожает жизни больного, а вызывает лишь косметические дефекты. Нередко он является проявлением серьезных заболеваний организма. Чтобы избежать развития опасных осложнений, необходимо как можно раньше обратиться к врачу. Нельзя игнорировать даже незначительный дискомфорт в глазах. Консультация офтальмолога и невролога, всестороннее обследование и курсовая терапия позволят предотвратить дальнейшее прогрессирование патологии.
Профилактические меры
Следует отметить, что заболевание, за исключением случаев врождённой патологии, является преимущественно приобретённым. Поэтому универсального средства или профилактических препаратов от него не существует. Как и в случае со всеми недугами, связанными с мышцами, можно применять домашние маски для укрепления поражённых участками, но обязательно необходимо получить совет врача о применении тех или иных компонентов для исключения возможного ухудшения состояния.
Синдром Горнера требует комплексных диагностических мер для выявления, тщательного изучения анамнеза и определения степени нарушения отделов нервной системы, так как его проявление и прогрессирующее течение может свидетельствовать о наличии проблем более серьёзного характера. И при наличии заболеваний, которые его спровоцировали, может привести к осложнениям, несущим серьёзную угрозу для организма. Поэтому при первых подозрениях и появлениях описанных симптомов синдрома Горнера стоит немедленно обратиться к доктору и пройти все необходимые обследования, учитывая все возможные болезни в анамнезе и наследственные факторы.