Первое упоминание о блефароспазме и спазме нижней части лица был констатирован на картине 16 века под названием «Зевака». В то время, и в течение нескольких последующих столетий, пациенты с такими спазмами считались психически неадекватными, и часто направлялись в сумасшедшие дома. Незначительный прогресс в диагностике и лечении блефароспазма был, достигнут лишь в начале 20-го века, когда Генри Мейдж, французский невролог, описал пациента со спазмами век и средней зоны лица, лицевым гемиспазмом и это состояние в настоящее время известно, как синдром Мейджа. Почти в то же самое время, стали применяться первые медицинские процедуры, в том числе введение спирта в лицевой нерв, невротомия и невроэктомия.
В норме взрослый человек мигает от 10 до 20 раз в минуту. Количество миганий имеет тенденцию к уменьшению при чтении или работе с компьютером. Увеличение частоты и силы закрытия века известно, как блефароспазм. Это фокальная дистония, возникающая у взрослых с повторяющимися спазмами закрытия глаз; круговая мышца глаза сокращается непроизвольно и насильственно. Периоды спазмов могут длиться от нескольких секунд, до нескольких минут и часто повторяются. Тяжесть состояния варьирует от учащения мигания с редкими спазмами, до тяжелой степени с сильными болезненными спазмами. Иногда спазмы могут быть настолько сильными, что приводят к серьезному нарушения зрения.
Этиология
Блефароспазм является подтипом фокальной дистонии. Большинство случаев блефароспазма идиопатические и называются доброкачественным или первичным блефароспазмом. В случае блефароспазма возникает непроизвольное смыкание век из-за спазмов в круговой мышце глаза. Это отличает блефароспазм от пареза мышцы levator palpebrae, при котором, которое имеет место апраксия, и это состояние встречается при болезни Паркинсона. Этиология блефароспазма пока не известна. Считалось, что блефароспазм может быть вызван патологией в базальных ганглиях, но это не было доказано. В тоже время, есть основания полагать, что в процессе развития блефароспазма могут участвовать несколько корковых и подкорковых структур. Цепь, которая участвует в процессе мигания, включает сенсорную периферическую часть, центральную зону управления в мозге и моторную часть. Считается, что в этой цепи нейронов возникает дефект. Точный механизм не известен, но вполне вероятно, что существует более, чем один дефектный локус,что приводит к перегрузке нейротрансмиссии и развитию блефароспазма.
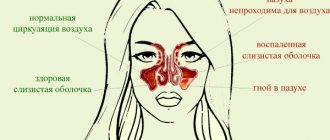
Отмечаются случаи возникновения вторичного блефароспазма из-за определенного органического заболевания. Глазные причины вторичного блефароспазма включают в себя:
- Травмы глаза (механические, химические или тепловые) — в частности, роговицы — вызывают острый блефароспазм.
- Блефарит.
- Конъюнктивит, ирит, кератит.
- Сухость глаз.
- Другие хронические болезни век или глаза
- Глаукома или увеит.
Блефароспазм также может возникать при системных состояниях:
- Рассеянный склероз
- Фокусная черепно-мозговая травма или опухоль
- Инфекции (вирусный энцефалит, синдром Рейя, подострый склерозирующий панэнцефалит, болезнь Якоб — Крейтцфельда, СПИД, туберкулез, столбняк).
- Атипичная форма болезни Паркинсона / множественная системная атрофия / прогрессивный супрануклеарный паралич.
- Побочные действия лекарств — например, оланзапина, леводопа.
- Tardive dyskinesia.
- синдром Туретта.
- Церебральный паралич
Существует свидетельство наличия некоторой генетической детерминированности, хотя вероятность передачи блефароспазма по наследству составляет только 5%.
Эпидемиология
Оценки распространенности варьируют, и частота заболеваемости колеблется от 16 до 133 на миллион. У женщин блефароспазм встречается чаще, чем у мужчин. Это состояние, чаще всего, встречается в возрасте старше 50 лет.
Причины
Патологический механизм развития блефароспазма на сегодняшний день не известен. Большинство исследователей полагает, что к спастическому сокращению круговых мышц глаза могут приводить повреждения базальных ядер головного мозга.
Блефароспазм нередко возникает на фоне:
- болезни Паркинсона;
- приема нейролептических лекарств;
- трихиаза;
- супрануклеарного паралича;
- инородного тела в глазу;
- синдрома сухого глаза;
- блефарита.
Блефароспазм возникает на фоне многих заболеваний, в том числе болезни Паркинсона
Профилактика блефароспазма состоит в предупреждении глазного травматизма, своевременном выявлении и лечении глазных, стоматологических, неврологических и психических заболеваний.
Спровоцировать спазм круговых мышц глаз также могут:
- гиповитаминозы;
- ежедневная многочасовая работа за компьютером;
- подверженность стрессу;
- хроническое недосыпание, физическое и психическое переутомление.
Профилактика блефароспазма
В современной медицине не существует специфических способов профилактики блефароспазма. Если патология развилась вторично, то необходимо максимально избегать раздражающих факторов. При ярком свете одевать темные солнцезащитные очки. Рекомендуется медикаментозно пролечить блефарит и сухость глаз, по возможности устранить стресс и снизить дозировку провоцирующего лекарственного вещества. Офтальмологи рекомендуют исключить напитки, которые провоцируют возбуждение центральной нервной системы (кофе и крепкий чай). После долгой работы за компьютером лучше сделать гимнастику для глаз.
Если вы заметили у себя, что по каким-то причинам происходит увеличение частоты миганий или необходимо приложить усилия для закрытия век, то следует обратиться за помощью к невропатологу или офтальмологу. В клинике имени Федорова в Москве врачи помогут вовремя диагностировать болезнь и назначат лечение.
Запись на прием
Формы
Выделяют две формы блефароспазма, которые можно рассматривать как две стадии одного процесса: клоническую и тоническую.
При клоническом блефароспазме возникают частые неконтролируемые моргания, первоначально только одного глаза, но через некоторое время в патологический процесс вовлекается и второй. Односторонний блефароспазм в клинической практике встречается крайне редко.
Медленно, в течение нескольких лет, продолжительность и интенсивность эпизодических приступов клонического блефароспазма возрастают. Зажмуривание становится сильным и длительным. В этом случае говорят о переходе патологического состояния в тоническую форму.
Тонический блефароспазм создает серьезную проблему для пациента. При тяжелом течении примерно у 70% пациентов развивается механическая слепота, то есть утрата зрения, обусловленная невозможностью разомкнуть веки.
Тонический блефароспазм характеризуется сильным и длительным зажмуриванием
У молодых женщин, больных истерией, может внезапно возникать двусторонний блефароспазм, самостоятельно исчезающий через несколько часов. Характерным для истерической формы блефароспазма является то, что нажатие на точки выхода ветвей тройничного нерва приводит к разрешению приступа.
Причины появления патологии
Во многих случаях выявить точную природу развития подергивания мышц не удается. Поскольку заболевание имеет нейрогенное происхождение, то принято выделять несколько факторов, которые способны привести к развитию недуга:
- Патологии глаз как воспалительного, так и травматического характера. Такие проблемы, как блефарит, сухость или внедрение в роговицу и конъюнктиву инородного тела приводят к постоянному раздражению. Повышается возбудимость нерва, обеспечивающего функции органа, что обуславливает нарушение его нормальной работы. Вся область вокруг глаза становится восприимчивой к воздействию факторов окружающей среды. Рефлекторное моргание, которое является защитным механизмом, перерастает в симптомы блефароспазма. Подобная этиология способна вызвать тик и у ребенка.
- Причиной расстройства становятся и медикаменты. Использование нейролептиков может вызывать побочные эффекты в виде спазмирования мышц лица. Эти препараты широко применяются в неврологии для коррекции расстройств психики и других проблем.
- Длительное воздействие неблагоприятных факторов окружающей среды. К ним относится постоянное перенапряжение зрения во время работы с текстом или за компьютером, отсутствие полноценного отдыха, а также общее психоэмоциональное напряжение. Блефароспазм глаз является частой проблемой у людей, страдающих от бессонницы и синдрома хронической усталости.
- Неправильное питание также может негативно сказаться на здоровье нервной системы. Отсутствие в меню достаточного количества витаминов и микроэлементов провоцирует нарушение в передаче импульсов, что приводит к проявлению подергивания мышц.
Диагностика
Блефароспазм определяется наличием характерной клинической картины. Важно установить причину его возникновения, поскольку, лишь воздействуя на нее, можно добиться положительного эффекта лечения. С этой целью осуществляется полное офтальмологическое обследование. Если блефароспазм не объясняется офтальмологической патологией, проводятся консультации с неврологом, психиатром, стоматологом.
Уточнить причину блефароспазма позволяет полное офтальмологическое обследование
Что такое блефароспазм
Блефароспазм – заболевание неврологической природы, патология, связанная с формированием у больных рефлекторного сокращения, закрытия глазного века. Лицевые периокулярные мышцы непроизвольно смыкаются и из-за этого человек теряет зрение, поскольку просто не в силах открыть глаз без физической или медикаментозной помощи.
С неодинаковой частотой встречается у мужчин и женщин в возрасте 50-60 лет. При этом женщины болеют в 3 раза чаще, в ряде случаев блефароспазм фиксировался у лиц женского пола, едва достигших 20 лет. При блефароспазме в начальной его стадии (без осложнений и перехода в хроническую форму) дергается только 1 глаз.
Лечение
Лечение блефароспазма направлено на устранение причины. Например, при синдроме сухого глаза показано применение увлажняющих глазных капель («искусственной слезы»). При наличии в глазу инородного тела проводят его удаление с последующим курсом противовоспалительной и рассасывающей терапии.
Если установить причину возникновения блефароспазма не удается, прибегают к терапии ботоксом: в определенные точки круглой мышцы глаза вводят микродозы ботулинического токсина, вызывающего временный паралич мышцы. В результате блефароспазм прекращается. Эффект от инъекций ботокса длится не более трех месяцев, поэтому инъекции приходится регулярно повторять.
Терапия блефароспазма ботоксом проводится при неустановленной причине заболевания
При неэффективности лечения ботулиническим токсином проводят хирургическую коррекцию блефароспазма, заключающуюся в полном или частичном удалении круговой мышцы глаза.
Важно установить причину возникновения блефароспазма, поскольку, лишь воздействуя на нее, можно добиться положительного эффекта лечения.
Блефароспазм — симптомы и лечение
Основная цель лечения блефароспазма — достижение стойкой ремиссии с сохранением трудоспособности и социальной активности пациентов.
«Золотым стандартом» в лечении блефароспазма является ботулинотерапия — локальные инъекции ботулотоксина типа А (БТА) [1]. Первоначально данный метод использовал калифорнийский офтальмолог А. Scott при лечении людей с косоглазием. Чуть позже он применил локальные инъекции БТА для лечения пациентов с блефароспазмом и гемифациальным спазмом [16]. Годом раньше офтальмолог B. Frueh вместе с коллегами впервые описал применение БТА при блефароспазме [17][18]. С тех пор ботулотоксин применяется не только в офтальмологии, но и в лечении заболеваний нервной системы.
Официально ботулинотерапия стала проводиться с 1989 года после одобрения FDA (Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, США). Одним из первых показаний для применения БТА стал блефароспазм [19]. Согласно рекомендациям Европейской федерации неврологических обществ, препараты БТА рекомендованы как первая линия лечения при данном заболевании [1][9]. Их безопасность и высокая эффективность подтверждена многочисленными контролируемыми исследованиями и 35-летней клинической практикой использования [9].
Ботулотоксин вводят в мышцы-мишени: мышцы век и круговые мышцы глаз. При соблюдении дозировки препарат устраняет патологические мышечные сокращения, не нарушая их функции. БТА рекомендуют пациентам сразу после постановки диагноза. Локальные инъекции необходимо выполнять регулярно. Интервал между процедурами варьируется: всё зависит от самочувствия пациента. В среднем ботулинотерапия проводится каждые 3-4 месяца.
Эффект наступает обычно на 3-4-й день после инъекции и постепенно нарастает. Прекращается насильственное, неконтролируемое зажмуривание, что приводит к улучшению зрения, так как возвращается произвольный контроль за открыванием и закрыванием глаз. Эффект длится 3-4 месяца, иногда — дольше. Благодаря этому пациенты могут вести привычный образ жизни [9].
Ботулотоксин вырабатывает грамположительная бактерия Clostridium botulinum (ботулина). Она воздействует на нервные клетки, блокируя высвобождение ацетилхолина — нейромедиатора, участвующего в передачи нервных импульсов. Это приводит к дозозависимому обратимому снижению мышечной силы [1][9].
В России разрешены к применению следующие препараты БТА:
- 100-единичные: ботокс, лантокс, ксеомин, релатокс, ботулакс (некоторые препараты выпускаются во флаконах по 50 и 200 единиц);
- 300- и 500-единичный: диспорт.
Дозировка рассчитывается индивидуально в соответствии с инструкцией по медицинскому применению. Коэффициент пересчёта единиц действия между диспортом и 100-единичными препаратами по неврологическим показаниям составляет 3:1 и менее, по эстетическим показаниям — 2,5:1 [20]. Окончательный расчёт дозировки остаётся за врачом.
Лечение ботулотоксином должно выполняться опытными специалистами, прошедшими соответствующую подготовку. Доза введения в одну точку для 100-единичных препаратов БТА составляет 1,25-5 ЕД. Инъекции выполняются в 3-6 точек с каждой стороны. Средняя суммарная доза на каждую сторону составляет 15-30 ЕД, соответственно, за одну процедуру расходуется 30-60 ЕД препарата. Нельзя вводить ботулотоксин в среднюю зону верхнего века, поскольку это может привести к птозу (опущению века) [3][4][9].
Возможные побочные явления БТА:
- очень часто — птоз;
- часто — слабость мышц лица, диплопия (двойное зрения), сухость глаз, отёк век, слезоотделение;
- нечасто — парез мышц лица;
- редко — офтальмоплегия (поражение глазодвигательных нервов), заворот века [9].
Для снижения рисков побочных явлений важно соблюдать дозу БТА, начинать лечение с минимально эффективной дозировки. Препараты, влияющие на передачу нервных импульсов, такие как антибиотики группы аминогликозидов (амикацин, гентамицин и др.), должны применяться с осторожностью [9].
Перед проведением ботулинотерапии врач обязательно должен оформить добровольное информированное согласие на выполнение инъекций. После инъекций БТА рекомендуется в течение 20 мин активно сокращать инъецированные мышцы и в течение часа находиться под медицинским наблюдением для контроля за появлением немедленных аллергических реакций. Чтобы уменьшить риск появления внутрикожных гематом на лице, рекомендуется в течение 10-20 минут охлаждать места инъекций [9].
Другим эффективным способом устранения симптомов блефароспазма являются розовые солнцезащитные очки (с фильтром FL-41). Их используют во избежание провокации зажмуривания [1][3][4][9].
Лекарственная терапия блефароспазма ушла в прошлое, однако при невозможности проведения БТА могут быть назначены следующие препараты: дофаминергические, холинергические, серотонинергические, катехоламины, ГАМК, антиконвульсанты, бензодиазепины, нейролептики. Их эффективность не превышает 20 %, часто носит временный характер, требуется ступенчатое увеличение дозы и длительный приём. Наиболее часто назначаются клоназепам и баклофен. Однако нужно помнить, что многие препараты обладают побочными явлениями, включая привыкание.
Наименьшим эффектом обладают миорелаксанты (толперизон, тизанидин), бензамиды (сульпирид, тиаприд) и антидепрессанты (амитриптилин, флуоксетин, пароксетин, сертралин, флувоксамин, тразодон) и анксиолитики (противотревожные препараты). Они назначаются в качестве дополнения к другим препаратам для коррекции сопутствующих патологий (болевого синдрома, эмоциональных и/или соматоформных расстройств) [1][7][9].
В качестве дополнительного метода лечения может быть применена блефаропластика — операция по удалению избыточной кожи и мягких тканей верхнего века. Она улучшает переносимость и результаты инъекций БТА [3].
Глубокая стимуляция мозга (вживление в организм специального устройства, которое посылает электроимпульсы в нужную часть мозга) показали незначительную эффективность при блефароспазме. К тому же есть вероятность послеоперационных побочных эффектов: нарушения речи, парестезии, развития гипокинезий, расстройства координации, инфицирования, нарушений работы имплантируемого генератора, повреждения электродов. Вопрос о проведении данной процедуры можно рассматривать при отсутствии эффекта после 3-6 процедур БТА в достаточной дозе, т. е. при резистентности к БТА, что встречается крайне редко [1][7]. Другие хирургические методы коррекции блефароспазма недостаточно эффективны и травматичны [23].
Отдельно стоит уделять вниманию социализации и адаптации пациента: включать его в группы психологической поддержки, психотерапии и когнитивно-поведенческой терапии [1][4][9].
Возможные осложнения блефароспазма
Осложнения хронического блафароспазма
На начальной стадии блефароспазма болезнь проявляется учащенным морганием и произвольным зажмуриванием. С развитием патологии симптомы становятся всё более выраженными, смыкание век может длиться несколько минут или часов.
Нередко болезнь поражает и другие мышцы лица, а именно шеи, гортани, лба, языка. Спазм захватывает веки и нижнюю часть лица. Хронический блефароспазм сопровождается раздражением оболочки глазного яблока, чувством жжения, повышенной слезоточивостью, ощущением «песка в глазах».
У многих больных со временем развивается механическая слепота — падает зрение того глаза, который часто оказывается сомкнут.
Последствия болезни всегда вносят коррективы в образ жизни больного. В первую очередь человек теряет возможность управлять транспортом, выполнять работу, требующую зрительной концентрации. На поздних стадиях пациент может полностью лишиться возможности обслуживать собственные потребности.
Признаки болезни
Симптомы блефароспазма поражают, как правило, оба глаза. Односторонняя форма считается редкой и встречается на начальных этапах развития болезни.
Основные признаки:
- неестественно частое моргание;
- непроизвольное зажмуривание;
- подергивание век;
- отек в области век;
- слезоточивость;
- влажность и разрыхление кожи вокруг глаз.
Особый вид заболевания — истерический блефароспазм, возникающий у женщин во время эмоционального всплеска. Отличить его от другого нервного расстройства можно, обратив внимание на такие признаки:
- перед приступом имело место сильное потрясение или стресс;
- спазмы затрагивают только область глаз;
- при легком нажатии на веко симптомы уменьшаются;
- мышцы бровей и лба не подвержены судорогам.
При возникновении признаков блефароспазма необходимо обратиться к врачу. При участии терапевта, невролога, психиатра и стоматолога составляется полная картина болезни и назначается лечение.
Методы диагностики
Заболевание диагностируется несколькими методами.
Офтальмология и неврология
Диагностируют заболевание невролог и окулист. Врачи проводят первичный осмотр пациента, исследуют органы зрения с помощью щелевой лампы и мимику на специальном аппарате. От причины, вызвавшей заболевание, зависит, к какому врачу обращаются за лечением: первичную форму лечит невролог или психиатр, при вторичной форме требуется помощь стоматолога или окулиста.
Составление анамнеза
Ознакомившись с анамнезом, врач узнает, проходил ли пациент в последние годы процедуру протезирования зубов, получал ли лицевые травмы, подвергался ли пластическим операциям.
Дифференциальная диагностика
Важно отличить блефароспазм:
- от гемифациального спазма;
- от миокимии века;
- от синдрома Туретта;
- от болезненного тика;
- от апраксии открытия век;
- от замедленной дискинезии.
Морганье – «зеркало души»?
С тем, что глаза являются «зеркалом души», трудно не согласиться. Вот ребёнок, стоя «на допросе» перед родителем и глядя ему прямо в лицо, начинает вдруг часто «хлопать ресницами».
Значит ли это, в глаза ему что-то попало и это что-то нужно оттуда удалить, частым морганьем вызвав усиленное выделение слёзной жидкости, что омыла бы и продезинфицировала поверхности глаз? Да нет, он просто виноват и ради собственного спасения любой ценой откровенно лжёт.
Этот нехитрый тест говорит о глубокой связи между состоянием органа зрения – его нездоровьем или здоровьем – и состоянием большого мозга. Или не столь больших, но не менее важных его нервных структур, в недрах которых часто кроются корни патологии:
- ядер лицевых нервов;
- ствола мозга;
- базальных ганглиев.
И в зависимости от высоты расположения пораженных структур будут различны и формы проявления блефароспазма, и степень их тяжести.
Профилактика
Чтобы предотвратить обострение симптомов блефароспазма, следует избегать провоцирующих факторов. Для профилактики и предупреждения болезни необходимо:
- не перегружать мышцы глаз, ограничивать время, проведенное перед компьютером и экраном мобильного телефона;
- избегать переутомления, соблюдать режим сна;
- принимать витаминные комплексы, особенно в зимний период;
- постараться избегать стрессовых ситуаций, эмоциональных всплесков;
- делать зарядку для глаз;
- снизить употребление кофе, алкоголя и энергетиков.
Блефароспазм — весьма распространенное, но не самое опасное заболевание. При своевременном обращении к врачу, недуг легко поддается лечению. В юном возрасте избежать развития мышечного спазма легче, контролируя зрительные нагрузки и состояние эмоционального фона.
Крепкий иммунитет, физическая активность и здоровая нервная система — это простые и необходимые факторы, чтобы избежать приступов блефароспазма.
Жалобы до лечения блефароспазма:
♦ Рубрика: Заболевания.
Лечение: цели и методы
Метода лечения блефароспазма как такового не существует – целью терапии является воздействие на причины, его породившие.
Отсюда логически вытекает следование нескольким стратегическим направлениям в терапии недугов, лежащих в основе синдрома.
Это принцип консервативной терапии, включающей:
- медикаментозную терапию;
- иглорефлексотерапию (иглоукалывание);
- психотерапию.
А также:
- применение хирургических методов врачевания;
- лечение инъекционным введением ботулотоксина А.
Медикаментозная терапия включает использование нескольких групп препаратов:
- холинолитиков (в частности, Клоназепама с постепенным – по схеме – повышением дозы);
- бензодиазепинов;
- антидепрессантов;
- нейролептиков.
Как вынужденная мера, к тому же, дающая ограниченный по времени эффект, применяются хирургические методы воздействия:
- двустороннее пересечение ветвей лицевых нервов;
- термолизис ветвей лицевого нерва (заменить который способна местная инъекция этилового алкоголя).
Лечение ботулотоксином А заключается в блокаде холинергических нервных окончаний с ингибированием высвобождения ацетилхолина в синаптическом соединении, приводящей к ослаблению мышечного спазма.
Преодоление дисфункции холинергических и дофаминергических систем является другой важной задачей в разработке новых методов биохимического воздействия на вовлечённые центры ЦНС.
Предотвратить развитие заболевания можно!
Для профилактики синдрома и его осложнений медработникам стоит быть максимально внимательными к здоровью пациента – соблюдать осторожность при проведении стоматологических процедур и хирургических операций на лице.
Что же до самого пациента, то ему следует:
- избегать травм лица и головы;
- предусматривать меры, рассчитанные на предотвращение появления заболеваний с формированием очагов хронической инфекции, способных привести в дальнейшем к воспалительным заболеваниям глаз;
- своевременно лечить едва возникшие неврологические заболевания (нейропатии лицевого нерва, лицевые тики);
- избегать перенапряжения органов зрения и мимических мышц при работе над чертежами, а также с компьютером и микроскопом;
- своевременно подбирать и менять очки при ослаблении зрения;
- учитывая, что активность базальных ганглиев прекращается во сне, следует должное внимание уделять ночному отдыху.
Разумеется, больному можно на какое-то время обмануть себя, отсрочив лечение с помощью «обманных манёвров» и корригирующих жестов (либо приёма алкоголя), но только своевременная помощь специалистов (невропатолога, окулиста, хирурга) способна существенно улучшить положение дел пациента с синдромом блефароспазма.