Стадии и степени
Появление на свет ребенка процесс довольно непредсказуемый и зачастую в результате здоровье малыша страдает. Особую опасность для здоровья малыша имеют повреждения головного мозга, возникающие в результате асфиксии и гипоксии плода при беременности.
Кислородное голодание мозга может привести к возникновению у новорожденных ВЖК – внутрижелудочкового кровоизлияния. Риск подобного осложнения подстерегает в основном детей, которые появились на свет раньше срока. Связано это с незрелостью сосудов и особенностями строения головного мозга у этой группы новорожденных.
У недоношенных малышей в мозгу есть особая структура – герминальный матрикс, клетки которого в дальнейшем создают каркас головного мозга, мигрируя к коре. Внутрижелудочковое кровоизлияние у новорожденных возникает в результате разрыва сосудов герминального матрикса и поступления крови в боковые желудочки.
Вследствие ВЖК миграция клеток герминального матрикса происходит с нарушениями, что пагубно сказывается на развитии ребенка, вызывая его задержки.
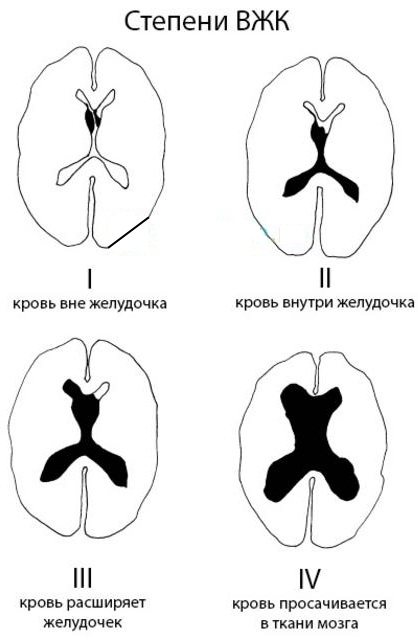
Степени ВЖК
- ВЖК 1 степени – кровоизлияние ограничено стенкой желудочков, не распространяясь на их полость.
- ВЖК 2 степени – кровоизлияние проникает в полость желудочков.
- ВЖК 3 степени – возникают нарушения в циркуляции ликвора вызывающие гидроцефалию.
- ВЖК 4 степени – кровоизлияние распространяется на ткань мозга.
ВЖК 1 и 2 степени тяжести у новорожденных характеризуются обычно бессимптомным течением, и обнаружить их можно лишь при помощи обследования дополнительными методами (компьютерная томография, нейросонография).
Последствия ВЖК
Последствия ВЖК для здоровья новорожденного зависит от многих факторов, в частности от степени тяжести кровоизлияния, гестационного возраста малыша, наличия патологии развития и сопутствующих заболеваний.
ВЖК 1 и 2 степени у новорожденных в 90% случаев рассасываются бесследно, не нанося серьезного вреда здоровью ребенку. ВЖК 3 и 4 степени становятся причиной моторных нарушений и нейропсихологических проблем.
Копирование информации разрешено только с прямой и индексируемой ссылкой на первоисточник
лучших материалов WomanAdvice
Подписывайся, чтобы получать лучшие статьи в
По статистике, чем меньше гестационный возраст младенца и его масса тела, тем выше риск появления ВЖК.
Данные не утешительны:
- при массе тела 1500 г вероятность ВЖК 1-й и 2-й степени у новорожденных составляет 45%;
- при массе 1000 г – 80%.
Классификация ВЖК основана на данных исследований компьютерного томографа. Степень поражения зависит от локализации очага кровоизлияний и размеров желудочка. Сегодня применяется классификация по методу Papile.
Степени ВЖК у новорожденных
| Степень | Описание |
| 1-я степень | Субэпендимальное одно или двух сторонне излияние крови. Распространяется на герминативный матрикс. |
| 2-я степень | Кровоизлияния охватывают стенки желудочков, может распространяться в полость желудочков без их расширения. |
| 3-я степень | Излияние крови к стенкам и полости желудочков, отмечается их расширение. |
| 4-я степень | Кровью заполняются желудочки и перивентри-кулярная паренхима. |

ВЖК 1 степени у новорожденных характеризуется прохождением крови только к стенкам желудочков, не заполняя пространство самих желудочков. Чем больше степень поражения, тем обширнее кровоизлияния и хуже состояние новорожденного.
Степени тяжести ВЖК
В зависимости от локализации распространения кровоизлияния, ВЖК делится на 4 степени тяжести.
При І степени кровь затрагивает лишь стенки желудочков;
При ІІ степени кровь проникает в полость;
При ІІІ степени происходит обширное кровоизлияние, приводящее к расширению боковых желудочков. Такой процесс может привести к гидроцефалии.
При ІV степени кровь попадает в ткань мозга, поражая ее.
Симптомы ВЖК у новорожденных
ВЖК І и ІІ степени могут протекать бессимптомно. Куда опаснее развитие ВЖК ІІІ и ІV степени. В таких случаях в желудочках головного мозга может скапливаться жидкость, которая может стать причиной развития водянки, гидроцефалии, атрофии головного мозга.
Основные признаки, свидетельствующие о возможном наличии ВЖК:
- отек родничков в верхней части головы;
- слабый сосательный рефлекс;
- нарушение дыхания;
- вялость, апатия;
- повышенный тонус мышц;
- мышечные спазмы.
Диагностика ВЖК
Самостоятельно поставить данный диагноз нельзя. Существует масса заболеваний, имеющих схожие признаки с ВЖК, поэтому диагностику лучше оставить специалисту. Еще в роддоме малыша осмотрит неонатолог. При отсутствии видимых признаков ребенок все равно останется под наблюдением несколько суток.
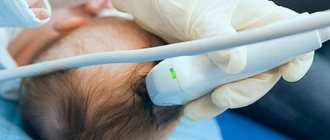
Во многих родильных домах сегодня практикуется прохождение УЗИ всех новорожденных. Не отказывайтесь от данной процедуры, даже если вас на нее не направляли. При помощи УЗИ врач проверит органы брюшной полости и головку малыша. Малейшие отклонения от нормы помогут выиграть время, и не запускать лечение тех болезней, которых не видно визуально.
Если же врач направил ребенка на УЗИ – существует риск разрыва кровеносных сосудов. В таком случае диагностика должна быть незамедлительной.
Параллельно могут назначаться анализы на выявление анемии и инфекций. Развитиеребенка.ру
Классификация
Кисты головного мозга новорожденных классифицируются по определенным параметрам. Некоторые из них имеют врожденную этиологию, появляясь во время внутриутробного развития, либо в результате родов, отягощенных удушьем и кислородным голоданием ребенка.
Другие кисты появляются после травмы или воспалительного процесса как осложнение. Уязвимым периодом, когда может возникнуть мультикистоз головного мозга со множественными некротическими участками, при котором прогноз неблагоприятен, является срок между двадцать восьмой неделей беременности и первой неделей после родов.
По месту, где расположены эти полые структуры, выделяют несколько их разновидностей. Кисты, находящиеся в питуитарной железе, контролирующей рост и обмен веществ, чаще всего становятся причиной нарушения развития в соответствующей сфере.
Находят кистозные полости и в мозжечке, известные еще как лакунарные. Они довольно редкие, поражают, как правило, детей мужского пола, вызывая двигательные дисфункции.
В эпифизе, отвечающем за эндокринные процессы, формируются пинеальные образования вследствие неправильного движения ликвора. Сюда же стоит отнести кисту шишковидной железы.
В паутинной мозговой оболочке из-за механических повреждений, внутричерепных кровотечений, инфицирования у новорожденного может возникнуть арахноидальная киста головного мозга, склонная к увеличению, которой также более подвержены мальчики.
Часто может встречаться киста промежуточного паруса. Место ее локализации — складка внутренней оболочки мозга, где находится его третий желудочек. Обнаруживается преимущественно на МРТ.
Опухоль в субарахноидальном пространстве может появиться как последствие травм, воспалений, как послеоперационное осложнение. Для младенцев этот вид нетипичен.
Кистозные образования формируются и в боковых желудочках мозга, они по мере роста вызывают повышение внутричерепного давления.
Чаще всего встречаются у грудничков субэпендимальные кисты, заполненные ликвором, возникающие после внутричерепного кровотечения при повреждении сосудов.
Она может стать следствием травм, полученных ребенком при прохождении по родовым путям. СЭК могут быть различного размера, оказывать негативное влияние на здоровье малыша.
Ретроцеребеллярных образования возникают в тканях серого вещества мозга при гибели его клеток, провокаторами чего выступают инфекции, кровотечения, ранения. Эти кисты могут иметь тяжелые последствия и требуют лечения.
Почти не обнаруживается в детском возрасте такая разновидность кист, как порэнцефалические.
В этом случае несколько полостей в мозгу заменяют собой некротизированные участки мозга.
Перивентрикулярное поражение белого вещества вызвано нарушениями внутриутробного развития или воздействием инфекции, результатом чего способен стать паралич крохи.
По клеточному строению киста может быть:
- коллоидной. Она появляется в период внутриутробного развития и по мере роста крохи увеличивается, провоцируя скопление жидкости в мозгу. Требует удаления;
- дермоидной. Редкое образование, локализующееся в уголках глаз, за ушами, в затылочной части головы, на губах или на носу. Оно состоит из клеток зубных, костных, железистых тканей, волосяных фолликулов. От него нужно избавляться оперативным способом;
- эпидермоидной полостью, заполненной плоским эпителием и ороговевшими частичками, которую тоже стоит удалять;
- кистой сосудистого сплетения, которую еще называют псевдокистой, заполненной цереброспинальной жидкостью. Она диагностируется у плода при УЗИ-обследовании и обычно исчезает к 28 неделе сама по себе, но может сохраниться после рождения. Проявления напрямую связаны с местом, где она возникла.
Причины образования
Как мы уже отмечали, риску внутрижелудочкового кровоизлияния подвержены дети с небольшим гестационным возрастом, также в группу риска попадают доношенные младенцы, у которых отмечалось внутриутробная задержка развития.
Главной и основной причиной выделяется хроническая гипоксия плода в третьем триместре беременности. В этот период при недостаточности кислорода формируется геморрагия, а под воздействием механического давления во время родоразрешения ситуация усугубляется, что ведет к ВЖК 1-й или 2-й степени.
Развитию ВЖК у новорожденных также способствуют другие факторы:
- дефицит витамина К и К-зависимых факторов;
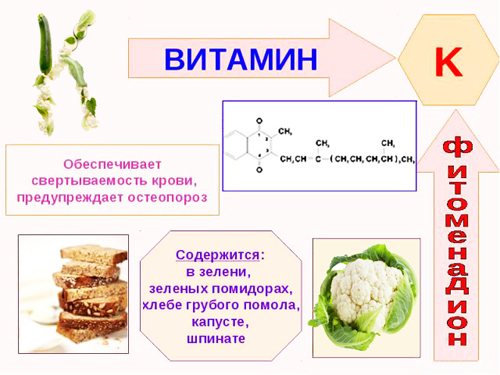
- проблемы с коагуляцией крови (свертываемости);
- патологические состояния, появившиеся на фоне гипоксии: ацидоз, низкое АД, высокая активация перекисного окисления жиров;
- внутриутробное развитие вирусных инфекций и микоплазм;
- наличие в анамнезе матери диагноза СД;
- вредные привычки беременной (курения, алкоголизм, наркомания);
- механические травмы при родах в виду узкого таза матери или большой головы младенца, также при стремительном родоразрешении или кесарево сечении;
- использование во время родов акушерских щипцов или вакуума-экстракции;
- ошибки акушеров.
К формированию кисты головного мозга у младенца способны привести многие обстоятельства. Точные причины ее появления, равно как и других патологий мозга, все еще изучаются и устанавливаются.
Известно, что при некрозе мозговой ткани на его месте образуются кистозные полости, внутри которых содержится жидкость. Таким образом, возникает патология, приводящая к неврологическим нарушениям, мешающим крохам полноценно развиваться.
К самым очевидным причинам кисты головного мозга у новорожденных относят:
- заболевания и аномалии развития плода;
- осложнения во время родов при крупных размерах плода, при многоплодной беременности;
- инфекции и воспалительные процессы, возникающие у матери во время беременности;
- нарушения мозгового кровообращения, гипоксическое поражение мозга;
- внутричерепные кровотечения вследствие травм, падений, ударов.
Особое внимание всегда уделяют проверке функций и состояния тех младенцев, у мам которых:
- во время беременности было обострение герпеса;
- беременность протекала с патологиями (маловодие, крупных размеров плод);
- роды проходили с осложнениями.
Причины и признаки
В большинстве своем кровоизлияние в мозг врачи диагностируют у недоразвитых деток – так по статистике у новорожденных, появившихся на свет с весом до 1.5 кг подобная патология диагностирована у 50%.
Если ребенок доношен, нормально развит и сформирован, то согласно медицинской статистики патология проявляет себя лишь в одном случае на каждую тысячу новорожденных. Достаточно обнадеживающая статистика.
Говоря о самих же первопричинах, которые могут привести к кровоизлиянию в головной мозг и серое вещество, то в большинстве своем медики выделяют среди них следующие:
- большая недоношенность в утробе материили же наоборот – переношенность плода, затянувшееся внутриутробное развитие;
- если беременность протекала с определенной патологией – имело место внутриутробное заражение или же гипоксия либо иная причина;
- большая по своим размерам голова плода, которая не соответствует размеру родовых путей и в процессе появления на свет кости черепа были смещены и так травмировали сосуды головы;
- слишком стремительные по времени роды или же наоборот –затянувшееся родоразрешение, когда плод может переживать кислородное голодание и повышение внутричерепного давления, приведшее к разрыву сосудов;
- неправильные, неквалифицированные действия врача – гинеколога, акушера при родах, когда медики могли сильно потянуть плод при выходе из родовых путей или иным путем повредить головку;
В любом случае какой бы ни была первопричина – главное, своевременно диагностировать кровоизлияние в мозг и начать курс эффективного и адекватного лечения. В отношении признаков, то симптоматика патологии будет рассмотрена ниже и зависит от места локализации кровоизлияния.
Симптомы кисты головного мозга у ребенка
Острота и разнообразие симптоматики зависит от места размещения кисты мозга у новорожденного. Образование может быть не единственным, это создает больше трудностей при его поиске и определении типа.
Проявления также зависят от размеров кисты головного мозга, скорости ее увеличения. При диаметре около 4 сантиметров она уже влияет на окружающие структуры, вызывая различные нарушения у малыша.
Рост кистозных образований может ускоряться из-за следующих обстоятельств:
- усиления воздействия жидкости на стенки полости;
- обострения воспалительных, инфекционных процессов у малыша;
- сотрясения мозга, ударов, травм у крох, у которых уже есть киста.
Мелкие образования, которые не растут, чаще всего не дают симптомов в детстве. Но их все равно нужно наблюдать и контролировать. В пубертате, с его бурным половым созреванием и другими изменениями, кистозные образования могут начать проявлять первые признаки, увеличиться.
Большие по объемам образования оказывают существенное давление на ткани мозг, приводят к симптомам, считающимся признаками кисты:
- цефалгии различного характера — от невыносимой скачкообразной до постоянной ноющей;
- зрительной, слуховой, обонятельной дисфункции;
- нарушению сна и вялости, апатичности, ухудшению аппетита;
- утрате способности управлять своим телом;
- чрезмерному либо недостаточному мышечному тонусу;
- появлению шумов, ритмичной пульсации в голове, повышенному внутричерепному давлению;
- судорожным приступам и обморокам;
- непроизвольной дрожи в конечностях;деформации и увеличению черепной коробки;
- рвотным позывам
- выпуклому пульсирующему родничку на голове;
- эпилепсии;
- замедленному нервно-психическому развитию;
- гормональному дисбалансу и задержке полового развития;
- частичному преходящему обездвиживанию конечностей, нарушениям чувствительности.
Симптомы могут проявляться отдельно или комбинироваться. В девяти случаях из десяти киста рассасывается без дополнительного вмешательства. Тем не менее некоторые ее разновидности обязательно следует удалять. Это особенно актуально, если новообразование:
- сформировалось у плода в утробе матери и стремительно увеличивается;
- появилось у младенца после того, как он родился;
- значительное по объему, сдавливает важные участки мозга.
Иногда проявления могут быть схожими с некоторыми симптомами менингита у детей, потому важно проводить тщательную дифференциальную диагностику.
Симптомы и признаки
Выявить патологию можно сразу же после рождения, в течение нескольких часов или даже дней. Диагноз ставится по характерным симптомам у детей, лабораторным и аппаратным обследованиям.
Важная информация: Почему кровит после установки и удаления спирали
Признаки мозговых кровоизлияний зависят от вида кровоизлияния:
- При эпидуральном — дыхание тяжелое, пульс редкий, зрачок со стороны поврежденной стороны расширен.
- Субдуральное вызывает мышечную слабость, безусловные рефлексы отсутствуют, у младенцев возникают судороги, повторяющиеся циклично. Остановить без использования фармацевтических препаратов затруднительно.
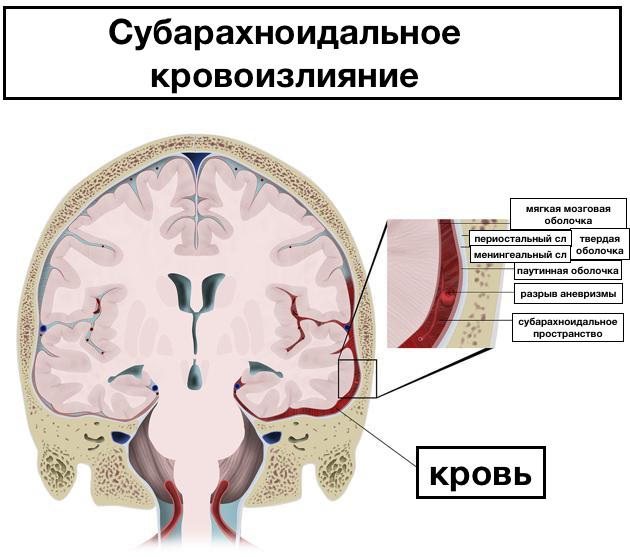
- Субарахноидальное сопровождается гиперактивностью, повышенной возбудимостью, нарушением засыпания, частым монотонным плачем. Возможно косоглазие.
- Желудочковое и межжелудочковое может привести к апноэ — остановке дыхания.
Общие симптомы, по которым у младенцев можно заподозрить наличие патологии, — это частое срыгивание фонтаном, слабость или гипервозбудимость, отставание в развитии, головные боли, на которые указывает стон на одной ноте и попытки дотянуться руками до лба.
Должны насторожить периодические задержки дыхания, оцепенение с нарастанием бледности кожного покрова, резкое снижение температуры, отсутствие сосательного рефлекса, нарушение аппетита. На скопление крови в мозговых тканях указывают парез конечностей и ригидность мышц затылка.
Диагностику новорожденному проводят в роддоме. Для оценки состояния делают общий и специфические анализы крови — обязательно коагулограмму, пункцию — для проведения анализа ликвора и церебральной жидкости на наличие фрагментов крови. Могут потребоваться рентген черепа, нейросонография, МРТ или КТ.
Когда необходимо обратиться к врачу
Учитывая то, что риску ВЖК подвержены недоношенные младенцы, мониторинг их состояния проводится в реанимации сразу после рождения и на протяжении первых нескольких дней.
В силу небольшого веса и слабости организма таких деток, все медицинские манипуляции проводят в одно и то же время, чтобы лишний раз не трогать младенца, потому как даже обычный контроль веса для таких деток большой стресс, вследствие которого может появиться ВЖК. Медицинский персонал тщательно и с заботой относится к недоношенным новорожденным.
Прежде чем выписать маму с младенцем домой, врачи обязаны удостовериться в отсутствии ВЖК, проведя ряд диагностических мероприятий и оценив состояние ребенка. При выявлении патологического состояния назначается лечение в зависимости от результатов диагностики.
Очень важно у недоношенных младенцев следить за окружностью головы. Если ее объем возрастает больше, чем на 10 мм за 7 дней, появляется необходимость в контроле объемов желудочков головного мозга при помощи нейросонографии.
Профилактика
Снизить частоту распространенности появления ВЖК помогут профилактические мероприятия по предотвращению преждевременных родов или преждевременного прорыва околоплодных оболочек, а также по устранению риска появления хориамнионита.
Предупредить развитие патологического состояния можно как постнатально, так и пренатально. В первом случае при риске появления проблемы назначается прием гемостатиков, панкурония, витамина К, фенобарбитала, индометацина.
Пренатальная профилактика включает в себя прием кглюкокортикоидов. По данным медицинских исследований прием указанных лекарственных форм во много раз снижает вероятность появления ВЖК у новорожденных.
Методы лечения
Лечение новорожденных детей с диагнозом ВЖК проводят нейрохирурги и неонатологи. Терапия в первую очередь направлена на устранение последствий проблемы, а также восстановление жизненно важных функций, качества и показателей крови.
При недостаточной свертываемости и наличии тромбоцитов проводится переливание компонентов плазмы. Если у младенца имеются явные признаки нарушения дыхательной функции, ребенка в реанимации помещают под искусственный аппарат вентиляции легких.
Консервативная терапия ВЖК 1-й или 2-й степени включает в себя:
- контроль и нормализацию АД (недоношенным детям назначают внутривенное или внутримышечное введение Сернокислой кислоты, доношенным – Диакарб, Верошпирон, Фуросемид);
- прием противосудорожных лекарств (Диазепам, препараты Вальпроевой кислоты);
- прием оксигенов;
- контроль и нормализацию свертывания крови;
- устранение признаков интоксикации (инфузионная терапия);
- предотвращение ацидоза (внутривенное введение раствора Гидрокарбоната Натрия).
Медикаментозное лечение эффективно только при 1-й или 2-й степени внутрижелудочкового кровоизлияния. В частых случаях проблема проходит бесследно, не вызывая осложнений. При выявлении 3-й или 4-й степени ВЖК лечение требует хирургического вмешательства.
Все лекарственные средства и их дозировка назначаются врачом, такая проблема, как внутричерепное кровоизлияние несет высокую опасность для жизни.
Народные методы
ВЖК 1 степени у новорожденных не является заболеванием как таковым, это патологическое состояние, вызванное определенными факторами (внутричерепное давление, преждевременные роды, неправильное родоразрешение, использование акушерских щипцов и т.д.). В этом случае говорить о народных методах лечения нельзя, так как патология требует особого внимания нейрохирургов и неонатологов.
В качестве профилактики можно в период беременности будущей маме порекомендовать прием травяных успокоительных отваров. Их готовят на основе мяты, мелисы, ромашки, шиповника. Такие отвары не помогут решить проблему, но спокойное и уравновешенное состояние беременной женщины может предотвратить риск преждевременных родов.
Прочие методы
ВЖК 3 степени у новорожденных часто приобретает необратимый характер, и если отсутствует результат консервативной терапии, нейрохирурги определяют необходимость в хирургическом лечении.
- Шунтирование с оттоком спинномозговой жидкости в брюшную полость. Устанавливается силиконовая трубка, проходящая под кожным покровом головы пот направлению к брюшной полости. Шунт извлекается при стабилизации состояния здоровья ребенка и отсутствии прогрессирования ВЖК.
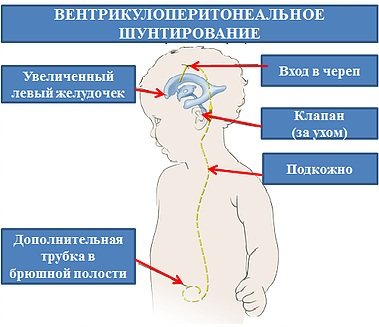
- Эндоскопическая вентрикулостомия. Проводится установкой анастомозов, проходящих между желудочком и межножковой цистерной. Цель – обеспечить свободный отток ликвора.
- Вентрикулоперитонеальное шунтирование. Этот способ позволяет вводить лекарственные препараты и контролировать скорость оттока спинномозговой жидкости. Один край дренажа устанавливается в полость желудочка, а другой помещается в емкость, где скапливается ликвор. Этот метод проводится длительно и не мешает уходу за ребенком.
Некоторые специалисты применяют еще такой метод, как спинномозговая пункция. Но эффективность данного метода не доказана.
Выбрать способ лечения кисты может только специалист, ориентируясь на размеры кисты в мозге, ее локализацию, выраженность симптомов. Некоторые разновидности образований могут рассосаться самостоятельно и не нуждаются во вмешательстве.
Уменьшаются и исчезают сами собой очень многие кисты сосудистой и субэпендимальной природы. Но если врач обнаруживает инфекцию, нужно обязательно принять меры и справиться с ней, после чего провести повторное ультразвуковое исследование.
В любом случае, если у ребенка обнаружена данная патология, ему надо наблюдаться и периодически проходить осмотры, что поможет начать лечение в случае увеличения образования или изменения самочувствия.
Кистозные образования значительного объема, не склонные уменьшаться и рассасываться, нуждаются в удалении различными методами. Хирургическую операцию нужно проводить безотлагательно в случае, когда:
- образование стремительно растет;
- процесс роста влияет на важные области мозга и состояние больного;
- у малыша обнаружили гидроцефалию;
- ребенок страде значительно выше нормы;
- лопнул кровеносный сает от частых судорожных припадков;
- внутричерепное давлениосуд, началось внутричерепное кровотечение.
Если помочь пациенту можно только хирургическим путем, специалист выбирает соответствующий ситуации оптимальный вариант из следующих:
- резекция скальпелем с трепанацией нужной области черепной коробки. Результативный, но достаточно травмирующий метод, требующий долгого восстановления;
- шунтирование, при котором доктор через отверстие в черепе вскрывает кисту, проводит дренаж жидкости из нее, после чего пустая камера рассасывается самостоятельно. Слабым местом данного вида манипуляций является вероятность занесения инфекции в рану;
- малоинвазивная эндоскопическая операция через прокол в черепе. Кистозные ткани удаляются при помощи эндоскопа через отверстие, при этом практически не повреждаются здоровые ткани.
Реабилитация после этого оптимального вида вмешательства проходит быстрее и эффективней. Но допускается такой способ, только если пораженные зоны расположены близко к поверхности черепной коробки.
Суть консервативного лечения заключается в приеме медикаментов, облегчающих симптоматику. При высоком внутричерепном давлении это будут диуретики и препараты для сосудов, стимулирующие движение ликвора.
Если кистозное образование появилось в результате воспаления мозговых оболочек бактериальной природы, применяют антибиотики. После ухода инфекции часто рассасывается и киста. Нелишним бывает поддержать слабую иммунную систему иммуностимуляторами, витаминами.
Применяют и средства, восстанавливающие кровоснабжение, способствующие растворению спаечных структур, противовирусные, противогрибковые лекарства, ноотропные препараты.
Какому бы способу ни отдал предпочтение лечащий специалист, нужно прислушиваться ко всем его рекомендациям и выполнять предписания. Тогда выздоровление и восстановительный период пройдут быстро, без ущерба для здоровья и развития малыша.
Возможные осложнения
На успешность лечения в случае кисты головного мозга у новорожденного влияет правильное и точное ее диагностирование. Незначительный объем и отсутствие увеличения в размерах, как правило, означают хороший прогноз.
Если же в голове у новорожденного ребенка кистозное образование интенсивно увеличивается, сдавливает соседние области мозга, повышая внутричерепное давление, возникает угроза внутримозгового кровоизлияния.
Тут все решит профессионализм оперирующего врача, быстрое и точное вмешательство. Позднее обнаружение и рост кисты может стать причиной некроза тканей мозга, глухоты, слепоты, паралича, неправильного роста и развития ребенка, скопления жидкости в мозгу, опасного кровотечения и смерти.
Осложнения ВЖК зависят от степени тяжести патологического состояния. При своевременности и адекватности медицинских действий при 1-й и 2-й степени тяжести ВЖК последствия могут миновать новорожденного.
Осложнения внутрижелудочкового кровоизлияния могут быть следующие:
- ВЖК 1-й и 2-й степени иногда не требуется никакой терапии, однако, такие дети нуждаются в постоянном контроле на протяжении первого месяца своей жизни. Вероятность появления неврологических нарушений все же присутствует. Смертельные случаи при данных стадиях патологического состояния имеют место быть, но крайне редки.
- При 3-й степени ВЖК у новорожденных, когда кровь заполняет более 50% полости желудочков, появляется высокий риск развития гидроцефалии (55% всех случаев). Не исключено появление неврологических отклонений (35% случаев) и летального исхода (5% случаев). Как правило, в таких ситуациях врачи определяют необходимость в хирургическом вмешательстве. Благоприятные прогнозы строятся, если ВЖК распространено только на одну лобную долю.
- ВЖК 4-й степени наиболее опасно, прогнозы в этом случае неутешительны. Без хирургического вмешательства устранить проблему не удастся, а риски летальности достаточно высоки. В 50% случаев наступает смерть, в 80% случаев развивается гидроцефалия, в 90% случаев – серьезные неврологические нарушения.
ВЖК 3 степени у новорожденных без соответствующего лечения может привести к самым непредсказуемым и серьезным последствиям – коме и даже смерти.
Спрогнозировать окончательный результат патологии сложно, так как это зависит от степени тяжести и своевременности лечения. Также на прогноз влияет гестационный возраст ребенка и его вес.
Сложность прогнозирования дальнейшего состояния новорожденного состоит еще в том, что даже после адекватной терапии ВЖК 3-й степени выявить неврологические отклонения не удается. Это обусловлено тем, что в первый год жизни особых требований относительно психомоторного развития малыша нет.
Оформление статьи: Владимир Великий
Возможности современной медицины
Если у ребенка обнаружено кровоизлияние в желудочки мозга, то он должен находиться под бдительным наблюдением медперсонала. Мониторинг состояния малыша проводится для того, чтобы убедиться в его стабильности.
В основном терапия при ВЖК направлена на устранение осложнений и последствий. Если в результате кровоизлияния возникли какие-либо заболевания, назначается соответствующее лечение.
Иногда (если скапливается чересчур большое количество жидкости в мозгу) применяются следующие меры:
- Вентрикулярная (через родничок) либо люмбальная (через поясницу) пункции.
- Вентрикулоперитонеальное шунтирование, когда в желудочки вводится специальная дренажная трубка. Она протягивается под кожей к брюшной полости пациента, где избыточный ликвор абсорбируется. Дренажная система должна постоянно находиться в организме, а трубка заменяется при необходимости.
Следует отметить, что для большинства пациентов (при 1 и 2 степени ВЖК) какая-либо терапия и вовсе не требуется, можно рассчитывать на благоприятный исход.
Кровоизлияние в мозг у новорожденного
Кровоизлияние в мозг у новорожденных — серьезная патология, развивающаяся в результате повреждения сосудов твердой мозговой оболочки или разрыва сосуда головного мозга. Такое нередко случается при родовых травмах.
Согласно статистическим данным, внутричерепное кровоизлияние ВЧК) происходит в 1 из 1000 случаев у доношенных младенцев.
Однако глубоко недоношенные дети, рожденные с массой тела менее 1,5 кг, страдают намного чаще — геморрагические мозговые кровотечения случаются в 20-45%.
Последствия кровоизлияния в мозг у новорожденных всегда неблагоприятные, так как чреваты такими осложнениями, как неврологические патологии, гидроцефалия, ДЦП, отек мозга, нарушение зрения, двигательной активности, речевого аппарата и даже летальный исход. Все зависит от степени кровоизлияния, места ее локализации, общего состояния младенца и компенсаторных способностей мозга.
Причины
Как мы уже выяснили, риску развития патологии больше всего подвержены глубоко недоношенные младенцы либо доношенные, у которых в анамнезе была задержка внутриутробного развития.
Одной из первых причин можно считать хроническую гипоксию плода на 26-34 неделе беременности.
Дело в том, что в этот период перивентрикулярное пространство буквально пронизано большим количеством сосудов, играющих на данном этапе важную роль, но со временем перестающими нести функциональность.
При возникновении осложнений и нехватке кислорода на этих неделях возможно формирование геморрагий, которые усугубятся во время родов под воздействием механического давления.
Другие причины кровоизлияния в мозг следующие:
- нехватка витамина К и К-зависимых факторов, другие аномалии, связанные с процессом коагуляции (свертываемости крови);
- патологии на фоне тяжелой гипоксии: ацидоз, слишком сильная активация перекисного окисления жиров, пониженное артериальное давление;
- внутриутробные инфицирования вирусами, микоплазмами, способствующими разрушению стенок сосудов;
- хронические заболевания матери (например, сахарный диабет);
- влияние пагубных привычек женщины (табакокурение, алкоголизм);
- травмы при родах из-за узких родовых путей и большой головки плода, при стремительных родах, кесаревом сечении;
- использование акушерских пособий (вакуум-экстракция плода, акушерские щипцы).
Мозг, как и другие наши органы, имеет внушительную сеть кровеносных и лимфатических сосудов, маленьких и больших, доставляющих к нему кислород и защищающих мозговой центр от микробов и вирусов.
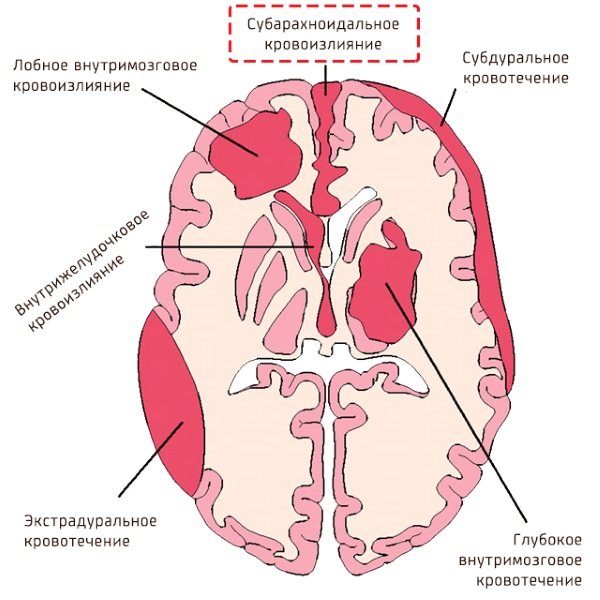
Череп сверху покрыт твердой оболочкой, именуемой в латыни «dura mater». Если кровоизлияние происходит под этой оболочкой, оно называется субдуральным, если между оболочкой и черепом — то эпидуральным.
Далее следует паутинная (в медицине арахноидальная) и мягкая мозговая оболочка. Между ними находится субарахноидальное пространство, заполненное ликвором (спинномозговой жидкостью). Полости, которые заполняет ликвор, называются желудочками.
О степени тяжести судят в зависимости от того, какой участок мозга или его оболочки поврежден и насколько обширно его поражение:
- 1 степень тяжести — кровоизлияние субэпендимальное (далее сокращенно СЭК);
- 2 степень — кровь частично или полностью проникает в боковой желудочек, но не меняет его размера;
- 3 степень — желудочек, наполняясь кровью, увеличивается в размере;
- 4 степень – кровь переполняет желудочки, расширяя их, и выходит за их пределы, попадая в вещество головного мозга у новорожденных.
Согласно классификации по МКБ-10 деление кровоизлияний происходит следующим образом:
- субэпендимальное;
- ВЖК без проникновения в паренхиму (ткань) мозга;
- ВЖК с проникновением в паренхиму мозга.
Различные диагностические формулировки иногда запутывают в постановке правильного диагноза, поэтому при принятии решения о схеме лечения врач ориентируется на результаты обследования УЗИ, МРТ или рентгена.
Признаки кровоизлияния в мозг не всегда проявляются сразу. Патология может протекать первые сутки бессимптомно
Симптомы
Внутрижелудочковое кровоизлияние (ВЖК) – патология, при которой мелкие сосуды лопаются и кровоточат в желудочки мозга новорожденного ребенка.
Желудочки — это полости в головном мозге, которые заполнены ликвором (спинномозговая жидкость). У человека их несколько и все они соединяются между собой.
Диагноз ВЖК довольно часто ставят недоношенным детям, что обусловлено их физиологическими особенностями. Чем меньше срок гестации, тем вероятность возникновения геморрагии выше.
Кровоизлияния не появляется просто так, обязательно должны быть причины для данного нарушения.
Кто в группе риска?
Кровоизлияние в мозг новорожденных детей может быть связано как с повреждением непосредственно самого черепа, так и с нехваткой кислорода.
Предпосылки к ВЖК:
- Перенашивание или, наоборот, недонашивание. Особенно внутричерепным кровоизлияниям подвержены недоношенные малыши, так как их незрелые сосуды еще не имеют достаточной опоры в тканях. У детей, рожденных позднее срока, кости уплотняются, и головка не способна конфигурироваться во время родов. ВЖК по статистике возникает у каждого пятого недоношенного и у каждого десятого переношенного ребенка.
- Размеры головки плода не соответствуют размеру родовых путей. В данном случае естественное родоразрешение противопоказано, ведь это чревато травмами и гипоксией для новорожденного ребёнка.
- Тяжело протекающая беременность (гипоксия плода, внутриутробное заражение различными инфекциями).
- Сложные (затяжные, либо стремительные) роды, тазовое предлежание.
- Неверные действия акушеров во время родов.

Исходя из перечисленного, можно выделить несколько групп риска.
Риск мозгового кровоизлияния у ребенка увеличивается при:
- недоношенности;
- низком весе при рождении (менее 1,5 кг);
- недостаточности кислорода (гипоксии);
- травме головы ребенка во время родов;
- осложнении с дыханием во время родов;
- инфекциях, приводящих к нарушению свертываемости крови.